今回は連載の最終回ですが,DPCと医療の質との関連について説明してみたいと思います。
はじめに
DPCによる包括評価の対象施設が拡大されたことを受けて,包括評価制度の望ましくない影響,具体的には過少診療などが生ずるのではないかという危惧が出されています。厚労省DPC研究班よる平成14年度と15年度のDPC関連データの分析結果では,医薬品や検査に関して,確かに若干の資源投入量の低下は見られるものの,大きな変化は観察されていないようです。この理由としては,わが国の場合は,現在のところ各施設への支払いには医療機関係数が適用されることから,包括部分でより多くのコストがかかっているのであれば,それは部分的に調整係数で吸収されていることが考えられます。すなわち,個別のケースで行った医療行為のコストと支払額が乖離することは起こりえますが,全体で見ればその差額が補正されているのです。しかしながら,理論的には過少診療が起こる可能性を否定することはできませんので,それを防止するためにPeer Review Organizationの設置など医療の質を保証するための仕組みが別途必要となります。
DPCと医療の質
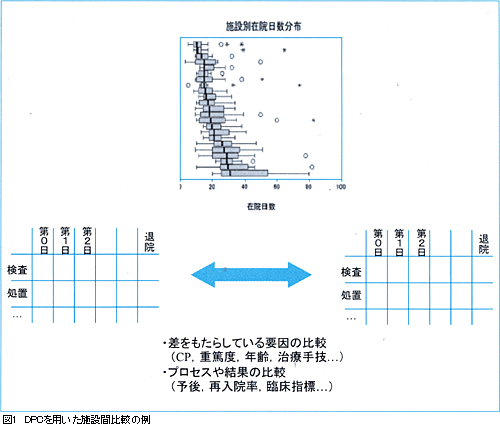
医療の目的は質の高い医療サービスを国民に提供することにあります。したがって,医療についての議論の前提として,医療の質を評価するための情報が必要となります。ただし,医療について絶対的な評価は困難であることから,相対的な評価がその中心となります。相対的な評価をするためには共通のベースが必要であり,それがDPCなのです。DPCという標準的な単位を用いることで施設間の比較が可能になったことが,DPC導入の最も重要なポイントであり,これが今後の医療における臨床面・マネジメント面での改革につながっていくと筆者は考えています。例えば,図1に示したデータがすでに厚労省によって公開されています。これは在院日数のデータですが,私たちはこのようなデータをもとに平均在院日数が長い病院が悪い病院で短い病院がよい病院というようなことをいうつもりはまったくありません。重要なことは,長い病院はなぜ長いのかを,他の施設との比較で国民に合理的に説明できることだと考えています。それはDPCの14桁コードでは表現しきれていない重症度かもしれませんし,あるいは治療内容の違いなのかもしれません。また,もしかすると再入院率などの臨床的なアウトカムに差があるのかもしれません。あるいは,長い病院ではやはり何か改善すべき点があり,それに取り組むことで医療の質をさらに向上させることができるのかもしれません。このように質の改善を目的としたベンチマーキングの仕組みができたことがDPC導入の最も重要な点なのです。
しかしながら,現実には病棟などで処方される医薬品の大部分が包括されているために,抗がん剤やインターフェロンのような高額医薬品の使用が抑制されているという意見がDPC対象施設の関係者から出されています。すでに説明したように,現行制度では個別ケースで発生する赤字は施設係数で部分的に吸収される仕組みとなっていますが,心理的に抑制効果があることは否めません。
諸外国の例をみると,例えばオーストリアは高額薬剤については標準的なレジメンごとに処置化し,それを分類に使うという対応を行っています。一方,今年度からDRG/PPSに移行するフランスは対象となる高額医薬品および医療材料をリストアップした上で,それを包括評価から除外し,別途出来高にしています。わが国の場合も,今後この2つの方法のどちらかで対応していくべきと考えられますが,いずれを採用するにしても,実態の把握とレジメンの標準化が必要です。DPCにおける診療報酬の設定方法は,基本的に調査対象施設における医療サービスの内容に基づくものです。したがって,各病態に対する医療行為の内容が臨床的に十分確立されており,それが標準になっているのであれば,本来,それに対する対価は保証されるはずです。その意味で,例えばDPCの枠組みを用いて,わが国の医療の実態を把握し,標準化できるところは標準化していくということが,まず必要なのではないでしょうか。
DPCと臨床指標
DPCではコードに意味を持たせていることについてすでに説明しました。実は,この枠組みを用いて臨床指標を作っていくことが可能なのです。図2に基づいて,これを説明してみましょう。まずDPCの14桁コードの上6桁のところは病態ですので,どういう患者をこの病院は診ているのかという病態ごとの患者を集める力を評価する指標が作れます。また,どういう手術を行っているかを見ることによって手術をする力を評価することも可能です。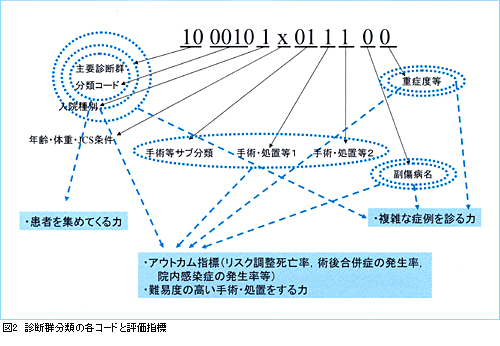
例えば,外科系学会社会保険委員会連合では各手術手技をAからEまでの5段階の難易度に区分していますが,施設ごとに行われた手術の難易度の分布を主要診断カテゴリー単位で評価することによって,その施設がどのくらい難しい手術をやっているのかという指標を作ることもできます。副傷病に関しては続発症と入院時併存症とを分けてデータをとっているわけですが,合併症のある患者をたくさん診ている病院というのは複雑な症例を診ている病院であるという評価をすることができます。逆に入院後,術後続発症やMRSA感染症のような入院後続発症が全国平均より多く起こっている病院については,院内感染防止体制に何らかの問題があるのではないかというような評価をすることも可能です。このような副傷病のデータを使って,アウトカム指標あるいは複雑な症例を診る力というものを分析する指標が作れるわけです。
このように医療の質そのものを評価する臨床指標あるいはクリニカルインディケータといわれているものが,DPCのデータから作れるということは重要です。例えば,表はアメリカのAHRQやメリーランド病院協会の臨床指標の一部を示したものですが,このほとんどはDPCのデータを用いて作成することができます。
| AHRQ(ボリューム) |
| 食道摘出術の症例数 |
| 膵臓切除術の症例数 |
| 小児心臓手術の症例数 |
| 腹部大動脈瘤(AAA)の症例数 |
| 冠動脈バイパス手術(CABG)の症例数 |
| 経皮的冠動脈形成術(PTCA)の症例数 |
| 内頚動脈血栓摘除術(CEA)の症例数 |
| 入院患者に対する手術におけるインディケーター |
| 食道摘出術の死亡率 |
| 膵臓切除術の死亡率 |
| 小児心臓手術の死亡率 |
| 腹部大動脈瘤(AAA)の死亡率 |
| 冠動脈バイパス手術(CABG)の死亡率 |
| 経皮的冠動脈形成術(PTCA)の死亡率 |
| 内頚動脈血栓摘除術(CEA)の死亡率 |
| 開頭術死亡率 |
| 大体骨頚部骨折手術後死亡率 |
| 入院患者の疾患別死亡率インディケーター |
| 急性心筋梗塞(AMI)死亡率 |
| うっ血性心不全(CHF)死亡率 |
| 急性期脳卒中死亡率 |
| 消化管出血死亡率 |
| 大体骨頚部骨折死亡率 |
| 肺炎死亡率 |
| 利用インディケーター |
| 帝王切開による分娩数 |
| 帝王切開後の経膣分娩(VBAC) |
| 腹腔鏡視下胆嚢摘出術施行数 |
| 高齢者における偶発的虫垂切除率 |
| 両側心臓カテーテル率 |
まとめ
DPCは何のために必要なのでしょうか。本紙連載で繰り返し説明させていただいたように,定額先払いのためではないと筆者は考えています。DPCは医療情報の標準化と透明化のツールであり,これを用いて医療の質や経営の管理に関する見通しを得るためにあります。DPCのデータは全国一律の形式でまとまっています。すなわち標準化されているわけです。そうするとそのデータを用いることによって,全国の他の病院と何が違うのかが比較検討できます。すなわち,ベンチマーキングができます。ベンチマーキングをして自院のどこに問題があるのかということを分析し,改善につなげていただくというのがDPC導入における最も重要な目的です。本連載をここまでお読みになられた読者の皆さんの関心はDPCの今後だと思います。特定機能病院および調査参加病院以外への拡大はあるのか,あるとすればいつなのか。これは実は筆者にはわかりません。こうしたことは基本的には中医協での専決事項ですので,その他の病院への拡大についてはまだ何も決まっていないというのが現状です。本連載でも説明させていただいたように支払い方式としてのDPCにはまだまだ改善点が多いのが現状です。これからも継続して,精緻化を進めていく必要がありますし,粗診粗療を予防するための仕組みを開発していかなければならないと考えています。
DPCという共通の基盤による急性期病院の評価が開始されたことは,今後のわが国の医療制度の方向性を探る大きな社会実験です。財政面のみならず,医療における消費者主権という大きな環境変化の中で,医療施設も変革を求められているのです。変革のキーワードは情報の標準化と透明化,そして説明責任と利用者による選択です。医療施設が自ら情報を公開し,それを国民が評価する時代が来ているのです。このような変革は医療関係者にとって必ずしも心地よいものばかりではないでしょう。しかし,医療関係者の日々の努力が正当に評価されるためにも,情報の標準化と透明化を避けて通ることはできないと思います。診断群分類の導入はこの流れの中にあることをご理解いただければと思います。
(おわり)
 |
松田晋哉氏
1985年産業医大卒。91-92年フランス政府給費留学生(フランス保健省公衆衛生監督医見習い医官),92年フランス国立公衆衛生学校卒。93年医学博士(京大)。99年3月より現職。専門領域は公衆衛生学(保健医療システム,産業保健)。 |
