はじめに
平成15年度4月から全国の特定機能病院等82施設を対象にわが国独自の診断群分類であるDPC(Diagnosis Procedure Combination)を用いた包括支払い制度が開始されています。そして,中央社会保険医療協議会での審議を経て,平成16年度からこれまでのDPC研究においてデータ提出を行ってきた特定機能病院以外の62病院を対象に,任意でDPCに基づく包括支払い方式が試行的に適用されることとなりました。民間病院等にもDPCに基づく包括支払い方式が拡大されることになったことで,DPCに対する関係者の関心が非常に高まっています。DPCの研究が開始されて3年が経ちますが,その内容についてはあまり正確に伝わっていないのが現状です。そこでこれから5回の連載では,このDPC開発に携わった立場から,DPCの理念とその目的とするところについて説明してみたいと思います。なお,これから述べることは,あくまで筆者個人の見解であり,厚生労働省や筆者が参加してきた研究班の総意ではないことをあらかじめお断りしておきます。
診断群分類が必要な理由
社会の高齢化とそれに伴う疾病構造の変化,そして医療技術の進歩と国民の医療に対する要求水準の高まりによって,医療費は増加し続けています。かつてのような高い経済成長率が望めない今日,医療費をどのように適正化すべきかは,先進国に共通の課題となっています。しかしながら,医療政策の決定には支払い者,患者,サービス提供者などの関係者のそれぞれの利害が複雑にからんでいるために,万人の合意を得られるような改革を行うことはなかなか難しいのが現状です。関係者の間である程度納得のいく合意が行われるためには,その根拠となる情報が必要です。では,その情報はどのようなものであるべきでしょうか? 議論の内容が,医療の財政と質の両方にかかわっている以上,それは経済的側面と医療技術的側面の2つを反映するものでなければなりません。アメリカで開発された診断群分類DRG(Diagnosis Related Group)は本来この情報標準化のためのツールであり,当初から支払いを目的として開発されたものではありません。
医療政策の目的はあくまで質の高い医療サービスを国民に提供する体制を整備することにあると筆者は考えています。したがって,医療制度改革についての議論の前提として,医療サービスの質を評価するための情報が必要となります。しかしながら,医療について絶対的な評価は可能でしょうか? 医療技術が日々進歩していくものである以上,医療の質に関しては,相対的な評価がその中心となります。そして,相対的な評価をするためには比較のための共通のベースが必要であり,それが診断群分類であるというのが筆者の考えです。
わが国においてもDPCという標準的な単位が導入されたことで,平均在院日数や手術前日数,あるいは死亡退院率などの臨床の質に関する指標や,医療経営の状況に関する施設間の比較が,より高い精度を持って可能になります。そして,このような施設間比較,すなわちベンチマーキングを通して,医療における臨床および経営の両面における質の改善を図っていこうというのが,DPC導入の最も重要な目的なのです。
診断群分類の考え方と発展過程
アメリカのYale大学で開発された診断群分類の基本的な考え方は,患者を病名(Diagnosis)と提供されたサービスの種類(Procedure)の組み合わせによって分類することです。なぜ,このような分類が開発されたのでしょうか? それは,医療をめぐる経済情勢の変化に対応するために,病院における経営の改善を可能にするための指標が必要となってきたからです。DRGが開発されるまで,伝統的に病院におけるコストの差異は病院の特性(教育病院かどうか),地域特性あるいは病床規模などによって説明されてきました。しかしながら,そのような情報だけでは,果たしてその病院が効率的な医療を行っているのかどうかということがわかりません。例えば,「当施設では重症度の高い患者さんを多く見ているので,他施設に比較してコストがかかる」というような議論をよく聞きます。臨床的な重症度が,ある程度必要とするコストの量に比例するということに関して,あまり異論はないと思います。しかしながら,診療している患者構成の違いによって,当該施設が他の施設に比較して,どの程度コストがかかっているのかについては,伝統的なコスト計算の手法では把握することができませんでした。
そこでYale大学のFetter教授らの研究グループは,臨床的な診断に加えて,医師や看護師その他の人的資源,医療品や医療材料といった物的資源など,医療資源の必要度から,各患者を統計上意味のある500程度のグループに整理・分類する方法を開発しました。これがDRGです。すなわち,臨床的な類似性と資源消費の均質性から各患者を分類する方法が開発されたのです。このDRGが開発されたことで,DRG単位で医療資源の使用状況や治療成果を医療施設間で比較すること,あるいは同じ施設で時系列で比較することが可能になり,質を考慮しながら病院の経営の効率化を継続的に行っていくことが可能になったのです。
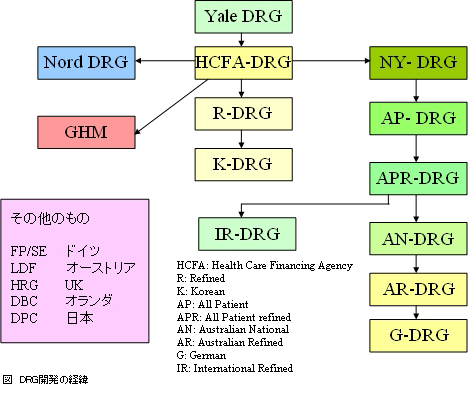
そして,このDRGは資源消費の均質性という特徴のゆえに1983年に高齢者を対象とした公的医療制度であるMedicareの入院医療費の支払い方式として採用されました。これがDRGに基づく1件あたり包括払い方式(Prospective Payment System),いわゆるDRG/PPSと呼ばれるものです。また,このDRGは連邦病院財政庁HCFAの名を冠してHCFA-DRGと命名されましたが,現在はHCFAがCMSとなりましたのでCMS-DRGと呼ばれています(本連載ではHCFA-DRGで統一します)。以後,合併症・併発症による分類の精緻化や新しい疾病群の追加などを経て,図に示したような種々の分類が開発されています。
ここでアメリカにおけるDRGに基づく包括支払いの式を単純化して示しますと以下のようになります。実際には地域係数などが考慮されるため,もう少し複雑な形になっていますが,ここではその基本的な考え方さえ押さえておけばよいと思います。
各DRGの支払額=各DRGの相対係数×基本償還額
各DRGの相対係数は当該DRGの平均コストを全体のDRGの平均コストで割ったものです。あるDRGの相対係数が0.5であれば,それは当該DRGのコストが全DRGの平均コストの半分であることを示しています。例えば,1996年のメリーランド州HCFA-DRG Ver.12ではDRG001「開頭術,年齢17歳以上,外傷除く」は相対係数が3.8355,償還額は1万3442ドル(基本償還額:約3500ドル)となっています。このようにアメリカにおいてはDRGを用いた1入院あたり包括支払いが導入されていますが,注意すべき点は,包括支払いの対象はいわゆるHospital feeの部分のみで,Dr's feeについては別途RBRVSという診療報酬表に基づいて支払われていることです。その他の国の動向
病院医療費の適正化は先進国共通の課題であったことから,アメリカにおけるDRG導入の試みは早くから諸外国の医療政策担当者の関心事となりました。そして,現在では図に示したような診断群分類が,多くの国で種々の形態で使用されています。例えば,フランスでは各病院の予算の策定,オーストリアでは1件あたり包括払いの単位として使われています。なぜ,このようにDRGの利用が進んできたのかといえば,それは医療サービスの内容に対する国民及び支払い者の関心の高まりに対応するために,医療情報の標準化と透明化が求められるようになってきたからにほかなりません。国民に対する説明責任を果たすために,医療機関が自ら率先して標準的な情報を作成し,それを開示することが求められるようになってきているのです。そして,日本におけるDPC開発もこの大きな流れの中にあるのです。次回から,わが国のDPCについて詳しく説明していきましょう。
(次号につづく)
 |
松田晋哉氏
1985年産業医大卒。91-92年フランス政府給費留学生(フランス保健省公衆衛生監督医見習い医官),92年フランス国立公衆衛生学校卒。93年医学博士(京大)。99年3月より現職。専門領域は公衆衛生学(保健医療システム,産業保健)。 |
