鼎談
「家族ケア」とカウンセリング的かかわり

| 渡辺 裕子氏 | (家族ケア研究所所長) |
| 広瀬 寛子氏 | (戸田中央総合病院看護カウンセリング室 ナース・カウンセラー) |
| 田上 美千佳氏 | (東京都精神医学総合研究所主任研究員) |
在院日数の短縮化が進むなか,患者の家族に対するケアの重要性がますます強調されるようになってきた。しかし,現状では「人手が足りない」「どうかかわってよいかわからない」,そんな声が聞こえてくる。
本紙では,家族ケア研究所の渡辺氏,ナース・カウンセラーの広瀬氏,そして研究者の田上氏に「家族ケア」をめぐるさまざまな問題について話し合っていただいた。
田上 私は,いま東京都精神医学総合研究所で,統合失調症をはじめ精神障害を持った方やその家族へのケアをどうしたらよいかをメインに研究しています。これまで,思春期の精神保健問題を持つ人の親への支援に関しての研究や,児童虐待を受けて一時保護された子どもたちが,またその家庭に帰っていく時にどうケアしていくか,ケアのネットワークをどう整えていくかという研究をしていました。それから,広瀬さんと一緒に遺族のためのサポートグループの立ち上げにも携わってきました。
広瀬 私は,埼玉県にある民間の戸田中央総合病院で,看護カウンセリング室を設立してもらい,ナース・カウンセラーとして仕事をしています。病院全体の患者・家族の精神的ケアの充実が目的です。その中でも緩和治療科からの依頼が最も多く,対象者はがん患者さんがいちばん多くなっています。もう1つ力を入れているのが,遺族のためのサポートグループで,これは緩和治療科で亡くなられた患者さんの家族を中心に行っています。それ以外には医療者のメンタルヘルスケアやコンサルテーション,看護部の研修などを担当しています。病院外では,年に1回,3泊4日の「緩和ケアにかかわる人のためのエンカウンターグループ」という医療者のための研修を長く続けています。
渡辺 私は,フリーになって「家族看護学研究所」をつくり,8年くらい経ちます。呼ばれていって話をする方法をとっていましたが,それでは人を育てられないと思い,去年の1月に「家族ケア研究所」と名称を変えて再出発しました。いまは現任教育ということで,現場の看護職,あるいはケアマネジャー,福祉職の方を対象に,家族のケアについて,自分でプログラムしてセミナーを全国展開しています。また,会員に対して毎月機関誌を発行しています。研究所の名称の「看護」を「ケア」と変えたのは,いろいろな職種の方,とくにケアマネジャーのニーズが高まってきたということがあって,どの職種においても家族をサポートすることが広がっていかなければと考えたからです。
■「家族ケア」のニーズの背景
渡辺 世の中の流れとして,在院日数を短くということがありますね。そうなると家族にかかわらざるを得ないわけです。あとは,医療技術が非常に進歩してきましたので,移植の問題,不妊の問題,延命治療などで,いままでになかったような体験を家族がするようになってきて,ナースは家族にどう対応していったらよいか戸惑うこともあります。それから,緩和ケア病棟やホスピスが増えたこともあって,ある場面においては患者さんよりも家族にかかわらなければならないことが出てきます。広瀬 従来,家族の役割は医療者と共に患者をケアしていく協力者の面が大きかったのですが,緩和ケアの領域でお話ししますと,WHO(1993)の緩和ケアの定義以来,援助の対象として患者同様,家族も重視されることが強調されてきたと思います。臨床にいますと,病気になるということは,患者さん本人だけでなく,家族にとっても大きな衝撃であることがよくわかります。
田上 精神科の病院においても,統合失調症の長期入院患者の退院促進の流れは大きく,ともかく家に帰そう,地域に帰そうという動きは急ですね。
また,思春期の精神保健問題や虐待の問題のクローズアップを考えると,乳幼児期からの発達段階に応じて,家族自体をなんとか支援しなければならないという動きが出てきているのだと思います。
広瀬 がん患者さんのことでいえば,在宅ケアでは,家族が点滴を扱わなければならないとか,家族にとってかなり不安なことが多い現状がありますね。
田上「家に帰ったら,こういうケアをしてくださいよ」と,医療者からどの家族にも同じようなことが求められ退院指導がなされても,それが可能な家族とそうではない方とがいらっしゃいます。
渡辺 現場では,患者さんを帰さなければならないので,それを支える家族になんとか頑張ってもらいたいという意識が多数を占めていて,苦しんでいる家族をケアするという意味の家族ケアはまだまだできていません。家族が苦しんでいるとか,家族こそが追い詰められているとか,家族そのものをケアしようというところまでは,なかなか意識が変わらないですね。家族ケアといいながら,患者さんや医療側にとって都合のよい家族になってもらいたいという部分がありますね。
■ナースが陥りやすい点-傾聴について
田上 病院や病棟として家族ケアに力が入れられていない所でも,スタッフの中には「家族もケアしていかなければ」という意識の高い人が増えていますが,ルチーンワークに追われて,やりたいけれど手が回らないとジレンマを感じている方が多いのではないでしょうか。広瀬 そんなに長い時間をかけてかかわらなくても,病院に来ている時にひと声かけるだけで,家族は「私のことも気にかけてくれている」と思うものですけどね。いつでもサポートする体制があると家族が思えることは,とても大事だと思います。
渡辺 そうなんですよね。家族は,そんなに多くを求めているわけではない。だから,こちらも肩の力を抜いて向き合っていけばよいと思うのですが,ナースの中には完璧を求めるところがあるのかもしれません。
ナースの話の聴き方は,聴きすぎてしまう傾向にあると思います。そして,一緒になって「うーん,つらいですよねえ」ってどんどん落ち込んで終わりがなくなってしまう。受容と共感,傾聴というのはもちろん大事なんですが,そればかりが頭にあるような人が多い感じがします。
広瀬 そうですかあ。私も研修で“聴く”ことを強調していて,まずはそれが基本だと思いますが。
田上 ナースはともに考えて,ともに悩むという,そのプロセスを一緒に歩むのも大事なところだというように学んでいますよね。
渡辺 もちろん,分かち合うことはすごく大事なことだと思うのですが,相手はSOSを発しているのですから,一縷の光というようなものを求めているわけです。だからナースがその話を聴くのであれば,その責任を果たさなければならない。重い話を聴くわけですから,そこをきちんと共感して受け止めながら,「でも,こういうふうにも考えられるんじゃないですか」というように言って,少し違う方向へ顔を向けてみようかなという気持ちになってもらわないと,単に「傾聴」だけになってしまうんですよね。
田上 別の視点を入れるということですね。
広瀬 私が研修をしていて感じるのは,看護師は相談されると,自分が答えを見つけなければならないというように思って,いろいろ言ってしまうということなんですね。ですから,その前に聴くことが大事ということで傾聴の話をするんです。聴きながら相手と同じ次元で一緒に落ち込んで終わってしまうことは共感とは言えないかもしれませんね。
また,基本的な“聴く”という姿勢以外に,たとえば健康な側面に目を向けて,その人ができていること,その人がネガティブだと思っていることが,実はいまの状況に対処していくうえで大事なことなんだというように,ポジティブに切り替えるなどのサジェスチョンができればよいのだと思います。
それからもう1つ,カウンセリングでいう自己一致(注1参照)ということがもっと強調されてよいのかなと思います。相手の話を聴いていて,受容できない,共感できないと感じたことは,えてして相手の問題であったり,苦しんでいるところでもあることが多いわけです。そこのところを,こちらが言葉にして伝えることで,相手が自分の問題に直面化(注2参照)できることもあるのです。
渡辺 「聴いてもらってよかった」というように,語りながら整理のできる人はそれでよいと思うのですが,なかなかそのようにはいかないですね。
■「家族ケア」に向き合うナースへのアドバイス
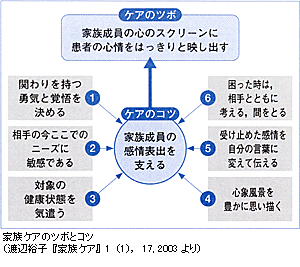 渡辺 ナースには家族にかかわれない不全感があると思うんですよ。特にそれを強く思うのは救命救急の場面です。たとえば4歳の娘が瀕死の状態で運ばれてきたとします。腰が抜けて放心状態で泣いているお母さんに何を言えばよいのか。放っておくわけにもいかないし,次の患者さんは来るし。
渡辺 ナースには家族にかかわれない不全感があると思うんですよ。特にそれを強く思うのは救命救急の場面です。たとえば4歳の娘が瀕死の状態で運ばれてきたとします。腰が抜けて放心状態で泣いているお母さんに何を言えばよいのか。放っておくわけにもいかないし,次の患者さんは来るし。
何も声がかけられない,何もできない自分にナースはすごく傷つくわけで,不全感が罪悪感になるんです。「できていない」「自分なんか用なしだ」「何の役にも立たない」というように,どんどん蓄積していく。救命救急のナースの家族ケアに対するニーズはすごく高いですよ。ナースたちは,そういう時にかける何か魔法の言葉があるのではないかと探している。
広瀬 そういう時に,どのようにアドバイスをするのですか。
渡辺 困るんですけどね。私が,どう思ったら自分はその場にいられると思うかというと,「このお母さんは,いまは腰が抜けてしまって号泣しているけれども,ずっと泣いている人ではない」と思うのね。「いつか立ち上がっていく人だ。その出発点としていまがあるわけだし,泣いているのはあたり前だ」というように,とりあえず思う。そうすると,とりあえず「そこにいられる」ようになる。
広瀬 やはり,“そこにいる”ということですね。
渡辺 いなければ始まらないですからね。そして,いられるようになると,何か見つかるようになる。言葉は見つからなくても,肩に手を添えるとか,抱きしめるとか,何かの術がみつかるのではないかと思うので,「どうしたらいられるようになるか考えてみよう」というようにアドバイスします。
田上 「これが正解」というものがないですよね。一口に家族ケアといっても家族はそれぞれ違うので,ナースにとってのマニュアルというものがない中での大変さがある。そのようなことにかかわらざるを得ないナースには,ナース同士が支えあい,語り合う場が必要だと思います。
渡辺 ナースが支えあうのも大事なのですが,そういう場面というのは看護がはじまって以来ずっとあったわけですから,その中での「臨床の知」というのがきっとあると思うんですね。それを探る研究的な取り組みを重ねていくことが大事だと思います。ところが,研究の方向性が家族の不安の尺度とか標準偏差がなんとかって,どちらかというとそっちのほうへいっているのではないですか。
田上 評価にもエビデンスが求められているので,臨床の場でもそのような形での評価の傾向が見られるようです。「こういうものが測れる尺度はないですか」といった問い合わせがありますね。
渡辺 尺度の開発を否定するものではありませんが,そういうものは,いま起きている問題の解決に直接は使えない。やはり,臨床の人たちが言葉にして,それを紡いで重ねていかなければならないと思うんですね。それで私は,成功事例を1つ1つ丁寧に,ナラティブに書き起こして,何がよかったのかということを重ねているんです。そうすると1つのイメージが持てる。イメージに拘束されてはいけないんですが,何のイメージもないとかかわれないので,イメージが少しずつ重なって,「こんな感じで,こんなふうに向き合ったらいいのかな」ということがわかってくると,ずいぶん助けになるのではないかと思うんです。
田上 臨床を言葉にして文字にしていくこと。たしかにそれは大事なことと思います。
渡辺 現場には素晴らしい宝物がほんとうに眠っているんですよ。鳥肌が立つというか,「ちょっと待って。もう1回言って」みたいな。そういうものを掘り起こして,磨いて形にしていく作業が必要なのですが,現場の人はなかなかそれを宝物だと気がつかないので,それを誰かがやっていくという意味では,田上さんのような立場の人に期待したいです。
田上 行ったことの成果を評価することは大切ですね。行ったケアを言葉や文字にするのはナース自身のケアを意識化したり確認したりすることになって,ケアの質の向上にもつながると思いますし,それを少しでもお手伝いできると嬉しいです。根気のいるプロセスですが,臨床の方が「やろう」という気になって協働体制で一緒に行っていけるといいなと思いますね。
渡辺 現場がクリティカルパスなどで流れ作業になっている傾向があって,ナースにとって達成感を持ちにくいところがあるのだと思います。そういう中で「あ,これだ」と思えるものが,たぶん家族ケアの中にあると思うんですね。マニュアルのない中で向き合うわけですから。家族ケアというのは,当然患者さんがあって,家族があるわけですから,患者さんとのかかわり自体も,要素として含んでいるわけです。「家族ケア研究所」はいま,会員がどんどん増えていますが,それというのも,そもそも「家族ケアをやりたい」と思っていた人だけでなく,現場のモヤモヤだとか,不全感だとか,達成感がなかなか得られない人たち,アイデンティティが見出しにくいという悩みを持った人が入会してくるのではないかと思います。
田上 広瀬さんがやっている,ナースのサポートグループにも,そういう意味があるのでしょうか。
広瀬 私が企画しているナースのサポートグループには「患者さんともっとうまくかかわれるようになりたい。そのためにはどうしたらよいのか」というノウハウを教えてほしいと思って参加する人たちがいるんですよね。そういう人には,まずは,今回集まった人たちと真剣に向き合ってみるところから始めましょうと提案します。
ナースってケアをするばかりで,自分がケアされて,それがとても心地よかったという体験をあまりしていないんですね。そういう人たちがこういうグループに参加すると,人の話を聴いたり自分が話をして聴いてもらったりして,ケアする側とケアされる側の両方を体験できます。苦しんでいる人とともにいて,その人の語りを聴くこと自体が最大の援助になることを身をもって体験していくんです。「ケアされるというのはこういうことなんだ」と実感していくんですね。
でも,私がいま,そのようなエンカウンターグループをやっていていちばん思うことは,援助職の人たちが自分自身を休ませるための時間をとることの重要性かなと思っています。そうすることで自分の中にゆとりが戻って,それは自分をみつめることや他者と向き合っていくエネルギーや生きていくエネルギーにつながっていくのだと感じています。
■グループへのかかわり
広瀬 私は,もともと千葉大の時に見藤隆子先生のエンカウンターグループの授業をとって,それからグループというものに惹かれていきました。同じような悩み,つらさを抱えた人たちが集まって,話し合って成長していくという,グループの力というのは大きいと思っています。ですから,戸田中央総合病院でもサポートグループを行いたいと思ったんです。たくさんのグループはできないので,自分がいま,いちばんケアできていない遺族のケアのためのグループをやってみようと思い,田上さんと一緒に立ち上げました。参加者の話を聴いていると,皆さん,つらい思いを誰にも,家族にさえ話せないでいるんですね。たとえば配偶者を亡くした人たちは子どもにも話せない。そういう人たちがグループに参加して,同じような体験をしている人たちと話し合うことで,こんなふうに思っていたのは自分だけではなかったと思える。まずそれがグループのよさだと思います。
私たちのグループは臨床の中でやっているので,亡くなった方がいたらそのつどご案内を出しています。参加している人たちは,家族が亡くなって2か月くらいの人もいれば,1年近く経っている人もいるというように,同質ではないグループです。
渡辺 がんの患者さんのグループだと,なるべく同質のほうがよいといわれていますよね。遺族のグループの場合も極端なことをいえば,お子さんを亡くした方と,85のおばあさんを亡くした方がたまたま一緒になった時に「85ならいいじゃない,うちの子は4歳よ」というすごくネガティブな感情が噴出したことがあります。
田上 統合失調症の方の家族への心理教育プログラムでグループをやっていても,初発の人と病気を抱えて20年の人の家族が一緒になると問題になることがありますね。片や「もっと早くこういうのがあればよかった」とおっしゃるし,逆に「自分は将来こうなっちゃうのだろうか」というように受け止めてしまうこともあります。もちろん,よく作用することはありますけどね。
渡辺 個別のケアに応じることができて,初発の人には初発の人だけのミーティングがあり,最後にいろいろなステージの人たちが一緒になるというように,2段構えになるとよいのかもしれないですね。力をもらえるということでは,思春期のいろいろな問題を持つ子どもの親のグループも,とても力になると思いますよね。
田上 思春期の親グループというのは,今,保健所や精神保健福祉センターなどでいろいろなやり方で行われています。思春期ならどんな病気・症状もよしとするわけではなく,統合失調症は別のグループで行うとか,同じひきこもりといってもお子さんの年齢によってグループを分けて行うなど,きめ細かい配慮が必要ですね。大きな基準をつくって,きょうのグループはこういう人たち,こういう人たちは別のグループというように,いくつか選択肢をつくるとよいと思います。
渡辺 どういう構造を持つとうまくいくのですか?
田上 構造という点では今言ったような年齢や問題・病気によって分けるということ,そして頻度などですが,アプローチの姿勢としては,グループの中で問題を解決していきましょうということです。思春期の問題というのは,解決できる可能性の高い時期というのがあります。親グループに来ていることで安心してしまったり,参加者同士で愚痴を言い合ったりして気持ちを解消するグループではなくて,子どもをどう健康な方向へ導くかというタスクがあるのですから,そこに直面して時期を逃さず解決していくことを支援するということなんですね。私たちが経験したプログラムでは夫婦が問題解決に向かって手を取り合うことや,親子の世代間境界をはっきりさせるようなアプローチがなされていました。
広瀬 患者さんのサポートグループでは,グループの外でネットワークができることも1つの効果として認められているんです。田上さんの今のお話を聴いて,グループの目的によって構造やルールを決めることの大事さが改めてわかった気がします。
それから,先ほど,同質でないグループは難しいという指摘がありましたが,確かにそう思います。ただ,臨床の場ではグループを幾つも行うことが難しかったり,逆に同質ではないことによるプラスの面もあり,成功するかどうかはファシリテーターの力量によってもかなり影響されると思います。
渡辺 そういう方法を開発していくことはとても大きな課題ですね。援助のレパートリーを増やしていくという意味で,新しい活動の局面として,グループへの援助はこれからもっともっといろいろな分野で必要になっていくのではないでしょうか。
■挫折から学ぶ「家族ケア」
田上 家族へのケアを行うためには,どうやってトレーニングしていったらよいのでしょうか。皆さんの初心者の頃を振り返ると?渡辺 表現力とかタイミングのとり方を学べばいいのかなあ。私はある時,ずっと面接したのを全部書き起こしていって,一字一句,「ここで話題を変えたのはどういう意味があったのか」とか,「ここで意識がどうなったのか」とか振り返っていく作業をしました。
田上 私も同じようなトレーニングを受けてきましたが,それをスーパービジョンしてもらうことは,大事な教育の方法,トレーニングの方法だと思っています。グループの体験も大切ですし,グループをファシリテートしてレビューすることも大切だと思います。
渡辺 すべてを言語化して,そこに必ず意味があるという前提に立つと,そよそよと風が吹いているとか,そんなあたり前のことを感じても,「そういうふうに感じている私って,何なんだろう」と思って,どんどん追い詰められていく。世の中とつながっているという感覚がなくて,それこそ消耗ばかりで何のエネルギーも湧いてこない。
ある時,「こんなことしていられない」と思ったんです。それで,どういうわけか「なるべく田舎に行かなくちゃ」と思って,下総の町役場で働くことにしました。そしたら癒されてね。
田上 渡辺さんは千葉の下総で1人の保健師として働かれたんですよね。
渡辺 そこで,地べたに根を張って生きるっていうのは,こういうことなんだというのを一から教えてもらったというか。「こんなところに人が住めるのか?」というようなところにずっと住んでいる方がいらしたりして。つまり,人間とか家族に対する信頼感というのは,そういう人たちと出会ってきたところにあるのかもしれないなと思います。
田上 ナースがいろいろなグループの技法を開発したり,一緒になって落ち込まない対応方法を見つけるというのは,そういう実体験の中で身についていくものでしょうか。
渡辺 基本的には本人が健康じゃないと難しいかもしれないですね。すごく興味をもって,「ふーん!」「エエッ!」みたいな,好奇心がないと。
広瀬さんは論文で,ある女の子のことを書かれていますよね。その事例が印象的でした。
広瀬 私もあの事例は忘れられません。私は博士課程の時に透析患者さんと看護カウンセリングを行っていました。ある20代の女性にとても頼られていたのですが,途中から拒否されて最後は足蹴にされて。ほんとうに落ち込んで,自分はこの仕事にはあわない,能力がないと思ったんですね。その頃,サイコネフロロジー・カンファレンスの第1回に出席し,精神科医の成田善弘先生の講演を聞いたんです。「誠実で熱心で良心的で献身的で,将来すぐれた治療者になり得る可能性を持っているけれども,まだ経験と技術が不足な治療者の辿る道」について話してくださいました。それは,「力になってやりたい」という思いが強くなって,二者関係に埋没していき「患者のことをわかってやれるのは自分だけだ」という思いにとらわれ,そのうち病理が開花し,「こんなはずではなかった」と,2人の間にいろいろな亀裂が生じ,結局,患者を見捨てるようなことになってしまって落ち込むという,まさに私が透析の患者さんと過ごしたプロセスだったんです(成田善弘著『精神療法の経験』金剛出版,1993を参照)。でも,それはカウンセラーとして成長していく過程で,ある時期巻き込まれるプロセスが大事なんだという話で,私は,それで救われたんですよ。
渡辺 そうねえ。いっぺん巻き込まれてみないとね,見えない景色があるのよね(笑)。
広瀬 成田先生の話を聞いて「私だってつらかったんだ」と認められた時に,「そうか。あの人は私から見捨てられるのがつらくて,セラピストに見捨てられる前に,自分からセラピストの私を見捨てたんだな」って。自分のつらさをやっと受け入れられた時に,初めて,その人のつらさをもっと身近に感じられたんですよね。
田上 私は,クライエントに個人面接をしながら,それを精神力動的に振り返るというスーパービジョンを受け,トレーニングを長年やってきたというのがいちばん大きいのですが,そのようなトレーニングをして,まずは1人にきちんとかかわっていくということは必要だと思いますね。
渡辺 私は,患者さんや家族が語ることの奥に何があるかを考える時に,精神分析を学んですごく財産になっていると思います。ポツリともらすひと言に,「ああ,なるほどねえ。そうなんだ」と思える自分がいて,相手も,自分が本当に求めているものと表現がずれている場合もあるわけですから,相手の求めているところにストライクが投げられると感じられるようになったことが大きいですね。
田上 最後に,家族ケアで大事にしていることについて話をしたいのですが…。
広瀬 私は,「あなたはあなたのままでいい」という姿勢を大事にしたいと思っています。
ナースは,患者さんや家族に対して,変化・成長してもらわなければと必死になることが多いと思います。でも,周りの人が変えようとしても変わるものではなくて,本人が納得したら変わっていくものです。ですから,「少ない情報と少ないサポートの中でこれまでやってきたのは十分尊敬に値する,よく自分の家族を守ってやってきた」という,そこのところをまず受け止めることが大事だと思います。それが「あなたはあなたのままでいい」ということです。「だけど,もう少しできることもあるのかもしれない」,「もう少しこうやったらもっと楽になるかもしれない」と,専門家としてアドバイスできることがあるのかなと思います。
田上 そこを認めたうえで,もし弱い部分があるとしたら人やサービスで補っていくというアドバイスですね。私も「平和の祈り」にもあるように,変えられるものを変えていく勇気と努力を,そして,変えられないものは今はそのままにして受け入れることが大事だと思います。
渡辺 私も,その人を尊重することが大事だと思います。患者さんや家族は人生の厳しい局面で精一杯やっておられるわけですから,心からのリスペクトというのが原点だと思います。
注1:自己一致
心理学者ロジャーズ(Rogers C)が提唱した,セラピストに必要な条件の1つ。純粋性,真実性ともいう。セラピストがその瞬間に自分の中に流れる感情や態度に開かれていることを意味する。セラピストの内奥で経験されつつあることと認識されていること,クライエントに表現されることとの間に密接な一致が存在する環境の中で,セラピストが専門家としての仮面的態度ではなく,自らのあるがままをそのまま出していることをクライエントが見るならば,クライエント自身も同じ自由を発見していく傾向がある。共感や受容が大切だといっても,相手に添えないことや相手を受け入れられないことはある。ナースも生身の人間なのだからそれは自然である。このとき,専門家として「ねばならない」という気持ちに縛られるよりも,素直に自分の気持ちを認めたり,表現することのほうが大切なのである(『看護カウンセリング,第2版』参照)。
注2:直面化
心理療法で用いられる技法の1つ。クライエントが注意を向けていない重要な経験や行動,発言などの中に見られるパターンや矛盾点などを話題に出し,注意を向けるようにする技法。「自己一致」を広瀬は2つのステップに分けているが,<ステップ1:自分の感情を認める>ことは,自己受容に繋がり,<ステップ2:この気持ちを患者に表現してみる>ことは直面化に繋がる。いま,まさに患者に感じていることを伝えることによって,患者自身が自分の在りよう-それは自分でもあまりみたくない部分であることが多いだろう-に直面し,見つめ直す機会になる。直面化は批判とは全く異なる姿勢である(『看護カウンセリング,第2版』参照)。
 |
渡辺裕子氏 千葉大学看護学部卒業,同大学院看護学研究科修士課程修了。千葉県香取郡下総町役場入職後,10年間保健師として勤務。千葉大学看護学部家族看護学講座教員を経て,家族看護研究所設立。2001年に家族ケア研究所と名称変更し現在に至る。専門は家族看護学。主著に『家族看護学-理論と実践,第2版』(共著,日本看護協会出版会)など。家族ケア研究所で月刊誌『家族ケア』を発行している。 |
 |
広瀬寛子氏 千葉大学看護学部卒業,同大学院看護学研究科修士課程修了,東京大学大学院医学系研究科博士課程修了,保健学博士。石川県立中央病院看護部,東京大学医学部保健学科看護学教室助手,東京都精神医学総合研究所医療看護研究部門主任研究員を経て,1998年より現職。専門は緩和医療における看護カウンセリング,サポートグループ。主著に『看護カウンセリング,第2版』(医学書院)など。 |
 |
田上美千佳氏 千葉大学看護学部卒業,同大学院看護学研究科修士課程,東京医科歯科大学大学院医学系研究科博士後期課程修了,看護学博士。千葉県精神科医療センター,日本赤十字看護大学精神看護学助手・講師を経て,1998年より現職。専門は精神保健看護学。主著に『統合失調症はじめての入院-家族にもケア』(精神看護出版,近刊),『精神保健福祉』(共著,医学書院)など。 |
