〔寄稿〕
日本の予防接種行政を考える
五味晴美(米国内科・感染症科専門医,日本医師会総合政策研究機構客員研究員)※本文中では,法律用語である「予防接種」という単語を,「ワクチン」または,「ワクチン接種」と同義で使用する
ワクチン接種の推進は世界の潮流
1798年にEdward JennerがVaccinia virus(cowpox:牛痘)を使用したワクチンでヒトのsmallpox(天然痘)を予防した業績を学術雑誌に発表してから,すでに200年以上が経過している。ワクチンの発見と開発は,抗菌薬と並び,人類の医学史上,最も偉大な業績の1つである。現在,世界の医学の潮流の1つは,vaccine-preventable diseases(ワクチン予防可能な疾患)の“予防の徹底化”である。これは,世界保健機構(WHO),米国疾病管理予防センター(CDC)が中心となって推進しているとおりである。ワクチンの偉大な成果は,その疾患の発病率(incidence),有病率(prevalence),死亡率(mortality),合併症発生率(morbidity)などを減少させてきたことである。特に天然痘においては,その疾患の根絶(elimination:疾患がその地域で伝播する状態が消滅),撲滅(eradication:動物などの微生物保有体でもその微生物が消滅)までをも達成してきた。現在,WHOとCDCが根絶,撲滅に乗り出している対象疾患は,ポリオ,麻疹である。
筆者は本稿で,日本の「予防接種行政」について問題提起と提言を行ないたい。現在の日本における予防接種行政の問題点は何なのか,また,どのように改善していくことが必要なのか,読者の方々に一度立ち止まって考えていただけたらと思う。
日本の抱える問題点
日本の予防接種行政は,1885年(明治18年)の内務省告示「種痘施術心得書」が出されたことが幕開けである1)。戦後になって,1948年に予防接種法,1951年に結核予防法が制定,施行され,政府として国民に予防接種を提供,実施することになった1)。その後,1958,1976,1994,2001年に改正が行なわれ現在に至っている1)。特に大きな変革と言える改正は,1994年に「集団義務接種」が廃止され,予防接種が「個別接種」主体に変更になったことである。これは,1989年から1993年の間にMeasles-Mumps-Rubella(MMR)ワクチンの副反応によって,無菌性髄膜炎が多発したことが引き金であった。それ以降10年間の日本における予防接種行政の姿勢は,諸外国に比べて非常に「消極的」「国民任せ」「情報の提供不足」であるといった印象を持つのは筆者だけではあるまい。
日本の予防接種行政について最も重要で,優先的に解決しなければならないと筆者が考える問題点は次のとおりである。
1)世界のスタンダードになっているワクチンの1部が未施行
2)ワクチンの安全性,副反応に関する,迅速かつ適切な情報還元体制と救済制度が未整備
3)国民と医療従事者を対象にした,積極的かつ効果的な広報・教育活動が未実施
以下,それぞれの問題点について検証する。
問題点1.
世界のスタンダードになっている
ワクチンの一部が未施行
世界に先駆けてワクチンの開発と導入を行なっている米国が2003年現在,子どもの定期予防接種として推奨しているワクチンの種類・回数と,現在の日本の状況とを表に示す。米国との際立った違いは,B型肝炎(Hep B)の「全員接種」の有無,Haemophilus influenzae type b(Hib)(インフルエンザ桿菌 b型)の接種の有無,肺炎球菌7株の結合型ワクチン(PCV)の接種の有無,麻疹・風疹・ムンプスの接種回数,ポリオの生ワクチン使用,などである。 Hep BはWHOのEPI(Expanded Program on Immunization)でも推奨されている重要なワクチンである。日本は,WHOの分類2)でB型肝炎の有病率が中等度に高い国であるが,B型肝炎ワクチンは,一部の人の接種のみ施行されるにとどまり,「全員」が対象になっていない。図1は,2002年10月現在で,Hep Bが定期接種に含まれている国と含まれていない国を示す3)。
また,Hibも,世界の大多数の国で接種が施行されているにもかかわらず(図2),未だ日本では定期予防接種に導入されていない3)。Hibは,5歳以下の小児に髄膜炎,敗血症などの重篤な感染症を引き起こすことで知られ,日本の5歳以下の小児の髄膜炎の起因菌でも第1位であるとの報告が随所で見られている4)。世界的には,Hibワクチンは非常に効果が高く,導入している国では,Hibの感染症は「ほぼゼロ」になっているのが現状である。
肺炎球菌は,小児の中耳炎などで重要な起因菌であり,2000年から免疫原性immunogenicityが高められた結合性のワクチン(PCV)が先進国を中心に販売されている。ペニシリン耐性の肺炎球菌の発生を予防する目的も兼ね,米国などでは定期接種になっている。麻疹,ムンプス,風疹の問題は,前述のようにMMRワクチンの副反応の“後遺症”が大きな緒を引いている感が強い。麻疹,ムンプス,風疹ワクチンについては,日本では1回の接種にとどまっている。世界の潮流をみれば,麻疹については2回接種が主流である(図3)5)。
ポリオワクチンは,欧米などの先進国では,生ワクチンが原因の弛緩性麻痺が起こっているため,不活化ワクチンに切り替わっている。ちなみに米国では1997年に不活化ワクチンに切り替えるよう推奨された。日本では,やっと不活化ワクチンに変更される見込みといった状況である。
| 表 子ども対象ワクチンの日米比較 | ||||||||||||||||||||||||||||||||||||||||||||||||
|
||||||||||||||||||||||||||||||||||||||||||||||||
| *DTaP:ジフテリア,破傷風,百日咳,Td:破傷風,ジフテリア |
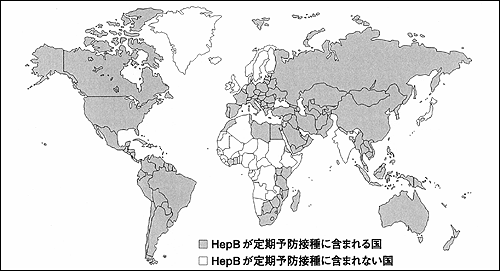 図1 B型肝炎定期予防接種の,各国における導入状況(2002年10月現在,WHO) |
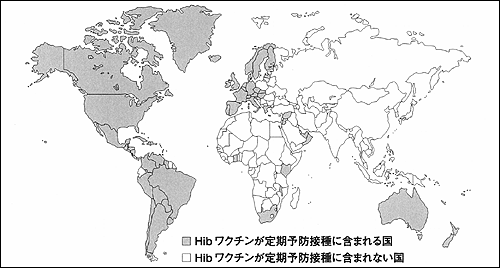 図2 Haemophilus influenzae typeb(Hib)定期予防接種の,各国における導入状況 (2001年,WHO) |
| (※著者注:図1,図2のデータについては,WHOより使用の許諾を得ている) |
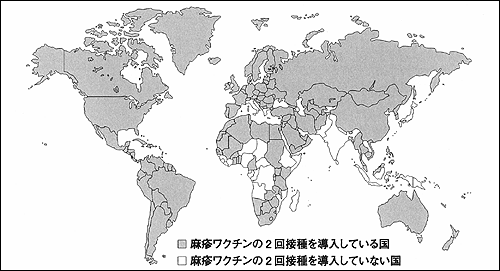 図3 麻疹の定期予防接種における2回接種の導入状況(1997年-2001年,CDC) |
問題点2.
ワクチンの安全性,副反応に関する,迅速かつ適切な情報還元体制と救済制度が未整備
政府の情報還元体制のあり方については1980-90年代に大問題となった薬害エイズの問題を思い浮かべると理解しやすい。ワクチン関係では,1989年のMMRワクチンの副反応についての情報公開の遅れは,厚生労働省が,国民の信頼を損なった大事件の1つである。その後も,バイオテロリズム,狂牛病,クロイツフェルトヤコブ病,輸血によるC型肝炎の蔓延,インフルエンザウイルスワクチンの副反応の問題,SARS(Severe Acute Respiratory Syndrome)など,「公共の利益」に関する重要な情報の伝達をいかに迅速に,かつ適切に行なうかをまるで試されているかのような出来事が頻発している。残念ながら,これまでの厚生労働省の対応は,国際的に問題が表面化してから数年以上経たなければ,まったく何も行なわれなかったことがほとんどである。そうした硬直した,柔軟性のない体制では,数時間でヒトやモノが地球の裏側まで移動でき,インターネットで情報が24時間飛び交うような環境には,まったく対応できていない,と言える。
また,ソフトの面で,どの情報を流すか,そして,その情報の科学的妥当性や信頼性をどう評価しているか,という面でも問題が大きい。この点は,2003年初めに,国会でインフルエンザウイルスワクチンの副反応に関する情報が公開された例を思い浮かべてほしい。この件は,本紙2525号でも砂川富正先生が取り上げたが,因果関係も不明で,科学的に信頼性,妥当性が証明されていない情報を不適切に公開するような,チェック体制が欠如している現状は問題である。
現在,厚生労働省に求められている情報収集・還元のあり方は,次のようなものではないかと筆者は考えている。
(1)ワクチンの安全性や副反応に関し,医師,医療従事者あるいは国民から,確実に情報を提供してもらうシステムを確立する
ワクチンの安全性や副反応に関する科学的データは,ワクチン承認前の2000-3000人規模の臨床試験では,収集できないこともある。例えば,頻度が10万人に1人の割合で生じる副反応などは,実際に多くの人に接種してみてはじめて明らかになるものであり,事前に把握することがきわめて困難である。現実として,10万人以上を対象にした臨床試験は,経済的,物理的にもほぼ不可能である。筆者の印象では,「予防接種健康被害発生時の対策」1)を熟知している医療従事者,国民はまだまだ少ない。現行では,ワクチン接種の責任者が,「市町村」であり,副反応が発生した場合には,国民は,接種医師,または管轄の市町村に届け出ることが必要である1)こともあまり知られていないようである。そのため,現行のシステムが効率よく機能しているとは筆者には思えないのである。
(2)医療従事者や国民から寄せられる安全性や副反応に関する情報の処理方法を明確にする
行政の立場からいえば,安全性や副反応に関する情報で,科学的,医学的に妥当なものを選別し,「優先順位」をつけることが重要な作業である。また,こうした方法論も専門家などの学識経験者,医療従事者へ公開することが必要ではないか。
(3)(1)と(2)のステップを踏み,国民にとって有用な情報を迅速に還元する
情報還元の方法には,いろいろな方法がある。テレビの広告やニュース,新聞,政府刊行物,医学雑誌,一般向け関連雑誌,インターネット(ホームページ上,E-mailでの配信),インターネット放送など,メディアの種類は多いため,より多くの人々に,短期間に,しかも確実に正確な情報を伝える戦略(ストラテジー)が要求されている。また,国民から要求されている情報は「……について注意されたい」式の,具体性を欠く「おふれ」ではない。具体的に「だれが」「何を」「どうやって」「いつ」「どこで」行なうか,といった「実践性」と「現実性」が求められている。SARSに際し,ベトナムで,一般市民への広報が,ベトナム戦争時代の街頭の拡声器によってなされ多大な成果をあげたことは,「ストラテジー」が奏効した好例である。
救済制度に関しては,現状では,予防接種法で定められた期間に接種した場合にのみ,「予防接種健康被害救済制度」1)が適応になる。その定められた以外の時期に接種した場合は,通常の医薬品の救済制度(「医薬品副作用被害救済制度」1))が適応になる。すなわち,ワクチンに関して,一本化された救済制度が存在していない。また,救済が認定されるのも容易ではない。ワクチン関連の訴訟についてみても,MMRワクチンの副反応の裁判で,被害から10年以上を経てようやく判決が出るなど,ワクチン被接種者にとっては,決して安心して接種できる環境であるとは言えない状況である。
問題点3.
国民と医療従事者を対象にした,積極的かつ効果的な広報・教育活動が未実施
行政にとって,ワクチン接種に関するベネフィット(便益)とリスク(副反応など)を明確に,そして確実にワクチン被接種者に伝えることは不可欠である(リスクコミュニケーションという)。現在,予防接種行政は市町村に委ねられているため,市町村によって,国民にワクチン接種の時期やワクチン接種の機会(委託医療機関など)の情報を提供する方法がまちまちである。そのため,ワクチン接種に関する情報が,国民には十分伝わっているとは言えず,近年の国内の低いワクチン接種率の原因のひとつになっていると考えられる。南北のアメリカ大陸では「ほぼ根絶」されている麻疹が,日本ではまだ「よく見る普通の疾患である」くらいに流行している現状が好例である。
市町村によるワクチン接種時期の「お知らせ」の方法についてみてみる。例えば,東京都世田谷区では,区役所からその都度「問診表」と「説明書」が接種対象者の自宅へ郵送される。残念ながら,接種機会を逃しても接種を再度推奨するような「お知らせ」は郵送されない。したがって,接種機会を逃した場合,よほどそのワクチンに対して,有効性や重要性を熟知していなければ,あるいは,モチベーションが高くなければ,その人がワクチン接種する可能性は非常に低いのである。また,千葉県市川市では,出生時に住民に「予防接種手帳」を交付し,3か月,1歳,3歳の検診のお知らせとともに,ワクチン接種に関しても「お知らせ」を郵送している。保護者は,「お知らせ」に従い,予防接種手帳の問診表を切り取って医療機関に行くことになっている。つまり,ワクチン接種の責任を「国民の責任」としている。そのような手帳のみをもらっても,国民にはワクチンの重要性は伝わっていないのが,残念ながら現実である。市町村が,より積極的な広報活動,ワクチン接種の時期の明確化,接種機会の増加などに力を入れる必要があるといえる。住民を対象にした,ワクチンの公開説明会などを毎月定期的に行なうなどが実現できないものであろうか。また,各種のワクチンにつき,接種によるベネフィットとリスク,接種機会を逃してしまった時の対応などを,具体的にわかりやすい言葉で説明するパンフレットの配布なども効果的であるといえる。
さらに,接種する側の医療従事者の間にも,副反応や,接種できない場合の適応などの基準に関する情報が基本的医学知識として必ずしも定着していない。これについては,例をあげて説明したい。
臨床上,頻繁に問題となる例は,被接種者に「卵アレルギー」がある場合である。この場合,インフルエンザウイルスワクチン,黄熱病ワクチンは接種すべきではない。これらの2つのワクチンは,鶏卵(embryonated chicken eggs)をワクチンの製造過程で使用しているからである。インフルエンザウイルスワクチン,黄熱病ワクチンの接種では,「とくに副反応なく,卵を食べることができる」ということが,接種可能かどうかの重要な指標である。また,以前は,MMRワクチン,麻疹ワクチン,ムンプスワクチンについても卵に対し重篤な反応がある場合は接種を控えるように米国では勧告されていたが,1998年にCDCの予防接種諮問委員会(ACIP)は勧告を変更し,麻疹,ムンプス,MMRワクチンは,重症の卵アレルギーがある子どもにも接種可能とした6)。というのは,麻疹,ムンプスワクチンは,「鶏卵」ではなく,chicken embryo fibroblast(ニワトリ胚繊維芽細胞)を使用しており,米国のデータで,卵に重症な反応があっても,MMRワクチンを安全に接種できていることが判明してきたからである6)。
現在日本では,多くの小児科医の間で,「卵アレルギー」がある場合,麻疹,ムンプスワクチンの接種に際し,皮膚テストなどを行なっているようである。前述した米国の勧告によれば,皮膚テストは不要である。それよりも重要なのは,「接種前の問診」である。
CDCのACIPは,卵に対する重症の反応を,麻疹,ムンプスおよびMMRワクチン接種の「禁忌事項」から削除した6)ことを再度,明記する。
また,複数のワクチンを連続して接種する場合の間隔や,複数のワクチンの同時接種に関しても,世界の潮流と日本の現状は,際立って異なっている。世界の潮流は,「被接種者の便益」と「ワクチン接種率の向上」を優先しているため,1回の医療機関受診で,可能な限りのワクチン接種を行なっている。米国を例にとると,通常の場合,生後2か月の子どもは,1度にHep B,DTaP,Hib,IPV,PCVの7種類の微生物に対するワクチンを接種可能である。複数の生ワクチンを連続して接種する場合は,4週間の間隔をあけることが原則であるが,それ以外は,いつでも(間隔を気にすることなく)生ワクチンや不活化ワクチンを接種可能である。こうした「ワクチンの接種間隔」という,日常的かつ基本的な医学知識もなかなか一般の医療従事者には定着していないようである。
現在,日本におけるワクチンの接種間隔は,日本小児科連絡協議会予防接種専門委員会が作成し,厚生労働省健康局結核感染症課が監修した「予防接種ガイドライン」の中で推奨されている。原則として1回1種類のワクチン(混合したワクチンは1種類とみなされる)の接種である。また,「生ワクチンを連続接種」する場合は4週間間隔で,それ以外では1週間以上の間隔をあけることが推奨されている。「複数のワクチンの同時接種」に関しては医師が必要と認めた場合には可能であるが,日本の現状では,過去のMMRワクチンの惨禍から,ワクチンを1つずつ接種したい,と考える医師も多い。日本では,予防接種健康被害救済制度を申請した場合,認定されるには,ワクチンと副反応との因果関係が立証されねばならず,その点でも1回1種のワクチン接種となっている。しかしながら,「被接種者の便益」と「ワクチン接種率の向上」という観点から,こうした接種間隔についても,世界の潮流を鑑み,見直しの時期に来ているのではなかろうか。
最後に,こうした問題点を踏まえ,筆者は以下の提言を行ないたい。
1)世界のスタンダードになっているワクチンは,国内で確実に接種できるようにする
2)迅速かつ適切な情報還元が行なえるよう,政府レベルで,その分野の専門家を育成する
3)ワクチン被接種者が主体の,一本化・一元化された救済制度を確立する
4)地域に基づき,かつ地域格差のない,内容の一貫した予防接種行政を実現する
5)明確なリスクコミュニケーションを市町村レベルで構築する
6)医療従事者のワクチン教育を充実させる
本稿が,予防接種行政改善の糸口の一助になれば幸いである。
参考文献
1)木村三生夫,他『予防接種の手びき』 第8版 近代出版
2)http://www.who.int/vaccines-surveillance/ graphics/htmls/hepb.htm
3)http://who.int/vaccines-surveillance/StatsAndGraphs.htm
4)Kamiya H, Uehara S, Kato T et al. Childhood bacterial meningitis in Japan. Pediatr Infect Dis J. 1998;17 (9Suppl):S 183-185.
5)http://www.cdc.gov/mmwr/preview/mmwrhtml/mm5220a4.htm#fig1
6)http://www.cdc.gov/nip/publications/pink/genrec.pdf
 | 五味晴美氏 1993年岡山大卒。沖縄米海軍病院,岡山赤十字病院を経て,1995年よりニューヨークベスイスラエルセンター内科レジデント。1998年よりテキサス大医学部ヒューストン校感染症科フェロー。その間にロンドン熱帯医学衛生大学院にて熱帯医学を修得。2000年から2002年まで日本医師会総合政策研究機構(日医総研)主任研究員として,感染症科の普及と教育に努める。2002年には再び米国に渡り,2003年ジョンズホプキンス大公衆衛生大学院修士課程修了。現在,日医総研客員研究員。10月より南イリノイ大医学部感染症科アシスタントプロフェッサーとして勤務予定。 |
