糖尿病診療マスター 糖尿病診療のマスターになる
創刊記念座談会 Case Discussion: Meet the Diabetes Master Clinician
 吉岡成人氏<司会> 北海道大学第2内科・講師 |
 遅野井 健氏 那珂クリニック院長 |
 辻 昌宏氏 北海道社会保険病院 内科主任部長 |  佐々木將人氏 自治医大地域医療学教室 |
新雑誌「糖尿病診療マスター」(医学書院発行)は,症例の徹底討論を特色とする,すべての臨床医のための糖尿病診療誌です。
本誌の創刊を記念して,Case Discussion「糖尿病診療のマスターになる」を行ないました。病歴,診察,そして検査データからどのように診療を組み立てていくか,教科書通りにはいかない現場の臨床情報,さらには医療費の問題点まで及ぶ総合的なディスカッションを味読願います。
| Case 1:肥満を伴う2型糖尿病で,度重なる健康診断の指摘も効果少なく,高血糖および合併症由来の自覚症状の出現によってはじめて治療に向かった症例(S.H. 41歳)
(1)家族歴=母,叔父に糖尿病,母に高血圧,父にくも膜下出血。高脂血症,虚血性心疾患の家族歴はなし。
|
吉岡 辻先生,専門医の立場から見て,この患者さんの病歴で大切なのはどの点でしょうか。
辻 この方の場合,症状の出方は割合急速なのかなという気がします。ただ,アキレス腱反射も既に低下しているようですから,病歴が結構長いほうなのではないかなという感じがします。実際に体重が落ちてこられたのは,最近ですか。
遅野井 26歳時の最初の肥満改善指導の段階で約10kgは落ちたようです。それで安心して横這いになって,最近になって5kg程度は減少したということで,一気に減少したわけではないです。
辻 このアルブミン尿の定性の場合,(±)はどれぐらいの量になるのですか?
遅野井 約10-20mg/Lです。
辻 腎症2期と考えてよろしいですか?
遅野井 高血糖に由来する一時的なものの可能性もあり,何とも言えません。
吉岡 少なくとも正常ではない。
遅野井 はい。
吉岡 高血圧のない状態でしたら,腎症の有無が要注意ということでしょうか。
辻 もう1つは,いわゆる糖尿病の3大合併症以外に,動脈硬化をいかに評価するかということです。外来レベルで何が一番参考になるか最近考えているのですが,HDLコレステロールはいかがですか?
遅野井 HDLは45mg/dlで正常でした。
吉岡 細小血管障害が揃っていますし,将来的には動脈硬化のリスクも大きいのかもしれません。正常範囲ですが,やや低いと捉えてよいですか?
辻 HDLは食後中性脂肪も含めた中性脂肪を一番よく反映する指標だと思います。HDLコレステロールは中性脂肪のHbA1cだと思いますが,HbA1cと異なる点は,もともと高い人,低い人がいます。例えばこの方の場合,26歳から健康診断を受けていますが,HDLコレステロールを健診で測り始めたのは1992年からですから,少なくとも昔に比べてHDL45が下がっているのであればリスキーだろうと思います。
吉岡 私は非専門医の先生からの紹介状では病歴に関しては,家族歴や既往最大体重の記載が抜け落ちていることが多いと思うのですが,佐々木先生,generalistの立場からどのようにお考えですか。
佐々木 家族歴で母と叔父に糖尿病がありますが,その方がどういう治療を受け,どのような生活をしているか,亡くなっているのなら,どういった亡くなり方をしたのかに関心があります。というのも,患者さんがご自分の病気をどのように受容するかということに大きな影響を与える可能性があるからです。
それから職業は調理人ですが,調理人にもランクがあると思いますので,実際の仕事内容について知りたいと思います。
吉岡 patient profileですね。
佐々木 それから喫煙ですが,もともと喫煙していないのかどうか。
遅野井 アルコールや喫煙については,味見をしなければならないので,少なくとも,26歳の最初の指摘時点から吸っていないようです。また,患者さんはホテルの調理人で,実際に調理を担当しているようです。
| 血糖値にとらわれすぎない。大切なのは合併症の有無である |
吉岡 私が一般医の先生から患者さんを紹介される時に思うことは,多くの先生方が血糖値とHbA1cにとらわれすぎているのではないかということです。
大切なことは合併症の有無,網膜症,腎症,神経障害,動脈硬化があるのかということです。これらの点について,患者さんが来た段階でアセスメントされていることが一番大切だと思いますがいかがですか。
辻 確かに血糖のコントロールによって,3大合併症は予防できますが,大血管障害に関しては,軽症の糖尿病でも動脈硬化が進展している例もあります。一番大きな予後決定因子なので,例えば運動療法を指導するにしても,どの程度動脈硬化が進展しているのかは大きな情報です。
■動脈硬化のアセスメントをどうするか:
頸動脈内膜中膜複合体肥厚度(IMT)の感度,特異度
吉岡 動脈硬化の評価として脈波や頸動脈エコーでの内膜・中膜肥厚がありますが,先生はどのぐらいの感度,特異度とお考えですか。
辻 一連の血管ですから,動脈硬化はどこかに1か所あれば,他のところにもあるのだろうと最近まで考えていました(Tips1)。しかし,心臓と脳は出現頻度がどうも違うようだと考えています。
少なくとも循環器の医師ではなく,糖尿病専門医として動脈硬化をどこまで評価するか。最低限やはり首と心臓と足は,別々に評価することが必要だと思います。それ以上のことに関しては,機器などいろいろ制約があります。大病院の場合には,動脈硬化の評価を循環器内科にお願いしても,心臓しか調べませんから,少なくとも首と足は最初に診たgeneralな医師が評価しておくべきではないかと思います。
吉岡 IMTの測定や脈波検査はどこでもできるわけではありません。佐々木先生はgeneralistの立場として,どういう検査で動脈硬化を把握しようとなさいますか。
佐々木 私の診療所では無散瞳の眼底カメラは置いてありましたので,網膜の所見をある程度参考にしました。エコーは頸動脈厚を測れるような機種ではありませんでしたので,現実には使っていませんでした。あとは,身体診察で拍動を触るか触らないかということです。
吉岡 遅野井先生の施設は動脈硬化や糖尿病に特徴的な合併症である細小血管症のアセスメントができますが,エコーや脈波をチェックする器具がなければ,どのようにアセスメントするのがよいと思いますか。
遅野井 動脈硬化に関しては脳と心臓と末梢血管ということになります。
まず,末梢血管,足の血管病変に関しては上腕足関節血圧比(ABI)の測定と下腿のX線軟線撮影をすることですが,実際にはこれも困難なことが多いと思います。その場合,足背動脈を触知することである程度の診断が可能と思います。糖尿病患者で症状の少ない患者さんに関しては負荷心電図が理想的ですが,安静時心電図でも定期的にチェックすることと軽微な変化でも見過ごさずに精密検査を依頼することでしょう。
脳に関しては疑う根拠が乏しいですが,比較的頻度の多い「めまい」の患者に頭部MRIを施行してみると,かなりの頻度でラクナ以上の梗塞が認められます。それから大切なことはやはり病歴でしょうか。
吉岡 私は虚血性心疾患の家族歴の有無,男女,喫煙の有無,高血圧,肥満,耐糖能障害などで動脈硬化の有無を推定しています。検査で1つといえば,食後の高中性脂肪血症の有無に注目しています。身体所見や検査所見では動脈硬化を早期に捉えられないと思っているのですがいかがですか。
辻 機器の有無は大きな問題ですし,一般のクリニックでそれを評価するのは難しい。採血検査などでふるいにかけるべきだと思います。
一般的に家族歴,病歴,それ以外には食後のTGTGも1つですが,その前に何を食べたかによって随分違いますから,私はHDLコレステロールが低いかどうかということが有力な目安になると思います。
| ●Tips1:動脈硬化は炎症か?
動脈硬化は,一種の炎症と考えられる。血管壁に酸化LDLや病原体が作用すると,1次サイトカインであるインターロイキン1(IL-1)やTNF-αが産生される。これらが血管内皮細胞に作用して,動脈硬化惹起物質である,ICAM-1,Selectin,Heat Shock Protein(HSP)などが産生され動脈硬化が起こる。一方,IL-1やTNF-αはメッセンジャーサイトカインであるIL-6を介して肝臓に作用し,炎症マーカーであるCRPやSAAが肝臓で作られる。したがって常にCRPが高い状態は,動脈硬化が進行している状態と考えられる。(辻 昌宏) 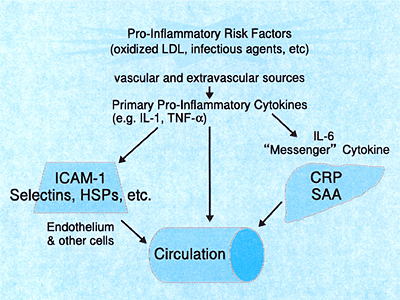 |
■CRP測定が有用
辻 高感度CRPでなく,普通のCRPでも基本的に代用できます。これを普通に測って,かぜも引いていないのにCRPが少し高い人たちに注意を払うべきと思います。例えば頸動脈肥厚があって,臨床上問題になるような人は,雑音が聴こえますから,そういう人たちには普段聴いてない首の音を聴いてみるという方法もあると思います。スクリーニングするためには,簡単にできる血液検査でパラメーターを少し多くしていくということではないでしょうか。
基本的には高感度CRPと言っても,普通は0.2とか0.3で切っているのを,もう20分時間をかけることによって,0.01のレベルまで出しているというだけのことです。同じ器械で,同じ試薬を使ってできます。しかし,保険点数がついていませんので,メーカー側もあまりやりたがりません。0.2で切っていても,何もなくても0.2の人と,0.2以下の人では少し違うという感じがします。
遅野井 おそらく一般臨床レベルで困ることは保険の査定でしょう。CRPは何らかの炎症の診断名がつかない場合,ほとんど査定されてしまいます。
吉岡 今の保険では,動脈硬化のマーカーとしての高感度CRPの測定が認められていないことに問題があります。
アセスメント
肥満および生活習慣の乱れによって耐糖能が増悪した症例で,著明な高血糖を認めるが,尿中ケトンは陰性のため,生活習慣の是正を中心とした治療を開始 |
■治療を中断させないための工夫
遅野井 この患者には中断歴があり,今回は高血糖の症状が出て受診したので,また中断させないように注意を払いました。
高血糖と合併症を認めますので,治療に向かう契機としては比較的よかったと思います。抗GAD抗体が陰性ですので,著明な高血糖は肥満や生活習慣の乱れによって耐糖能が増悪したもので,尿ケトン体も陰性であるため,少し時間をかけてでも生活習慣を改善させることに力を入れました。
吉岡 確かに中断を繰り返すことは合併症を悪化させる大きな要因です。この患者さんは,肥満の病歴があって,今は少し痩せましたが,まだ肥満状態です。尿ケトン体がマイナスですから,最近急に体重が減っているわけではないと考えられます。佐々木先生はどのように考えますか。
佐々木 体重はその人のライフスタイルをかなり反映していると捉えています。糖尿病に限らず高血圧でもそうですが,標準体重に近づける努力はするべきだと考えています。特に地方の診療所では,変形性膝関節症のお年寄りで,肥満をコントロールできなくて困っている方を見かけます。
現在の施設は近くに温水プールがあるので,そこで歩くように助言できますが,へき地に行くとそういう資源もないのでお手上げ状態でした。膝が痛いのに,痛みを悪化させる運動を勧めるという矛盾したことはできないし,食事についても限界があります。現実には肥満のコントロールの重要性は認識していても,かなり難渋するテーマだと思います。
ただ医師自身のアドヒアレンス(Tips2)は非常に重要です。医師自身が肥満を何とかしなくてはという熱意,こだわりを失ってしまうことが,多分一番いけないことだと思います。最初の1-2回は体重のことを話題にしても,思うような減量の効果が得られなかったら,結局はそのうち何も言わなくなってしまうのです。そうでなくて,体重のことは常に話題にし続けて,最低限増えないようにすることは,気持ちのどこかにとどめておくベきだと思います。
| ●Tips2:アドヒアレンスとコンプライアンス
肥満に関わる生活習慣を修正する主人公はあくまで患者自身であり,医師の役割は専門職の立場から患者の行動変容を支援することである。そこでの医師-患者関係は,「相互参加型(サスとホレンダー,1956年)」でなければならない。医師と患者双方が練り上げた解決策を互いに尊重し,これを実行していく過程の成否を表現する言葉に,「アドヒアレンス(adherence)」がある。つまり,患者の側から言えば,日常生活の場でいかにこれを遵守するか,医師の側から言えば,いかに患者の意向を尊重し,この問題に焦点を合わせた日常診療を行なうか,双方の「やる気」が問われるのである。 従来,医療者の間で使われてきた「コンプライアンス(compliance)」という言葉は,患者がどの程度従順に医療者の指示・助言に従うかを意味する。ここでは,医師が提示した治療方針は本来「誤り」のないものであり,患者は医師の指導に従うべきであるという前提がある。すなわちコンプライアンスは「指導-協力の関係(サスとホレンダー,1956年)」において,医師の働きかけの成否を表現する言葉なのである。あらゆる生活習慣病にアプローチしようとする医師には,相互参加型の医師-患者関係を構築し,これを維持する高い能力が要求される。(佐々木將人) |
■生活指導はどのくらいの期間様子をみるか?
吉岡 口渇,多飲,多尿という自覚症状があり,しびれ感もある。この段階で,生活指導を行なって様子をみる時間は,どのぐらいとりますか?
遅野井 今回のCaseではこの程度なのですが,現在では3か月はとりたいと思います。それは当院で最近始めた電子的クリティカルパスを用いて,個々の状況に見合った指導を積極的に行なうことで,薬物介入にも匹敵する血糖改善効果を容易に得られるようになったからです。
■外来で患者にモチベーションを持たせるのがコツ
吉岡 私の個人的な考えでは,糖尿病の自覚症状があり,倦怠感を強く訴える場合,血糖がこの程度高ければインスリン治療を始めてもよいかもしれないし,患者さんが拒絶すれば,少量の経口薬を開始してもよいと思いますが,辻先生はいかがですか?
辻 先生のところは外来できちんとしたモチベーションを患者さんに持たすことができるのは,立派だと感心しました。われわれの場合,おそらく先生方から見ると安易に思われるでしょうが,2週間ほどの教育入院を勧めます。2週間あれば短期間にインスリンを使うことも,徹底的に教育することも可能です。ただ,長続きするかどうかという問題があり,これは患者さんのキャラクターによります。
われわれの施設では,4つの群に分けています。(1)ある程度のデバイス(例えばビデオだとか,いわゆる普通のレクチャー)ですべての問題点を把握して,自分の問題点をクリアできる人。(2)問題点をこちらが見つけて,指摘するとうまくいく人。(3)問題点を見つけてもできないので,その方法を一緒に考えてあげなければいけない人。それから,(4)何をやってもだめな人です。
糖尿病療養指導士(CDE)の看護師さんからは,最後の何をやってもだめな方は,もう少し外来でモチベーションを向上させてから教育入院させてくれと言われます。問題は2番目,3番目の人たちで,私たちは教育入院でCDEの看護師と一緒に一生懸命持ち上げてやっていかなければいけないのですが,それを外来レベルでやっていらっしゃるところが立派だと思います。
遅野井 私の施設は有床なので教育入院もできます。以前に勤務していた病院でも10年以上前から教育入院を実施していましたが,短期間で得た成果は先生がおっしゃるように長続きしません。退院時に上がっていたモチベーションが1-2年たつと元に戻ってしまいますから,血糖が高くケトン体が出ているか,合併症がよほど進んでいない限り外来で治療したいですね。
■尿ケトン体は重要
吉岡 佐々木先生は尿ケトン体を一般の臨床の場では,どのように捉えていますか。
佐々木 通常まずまずのコントロールが得られている患者さんでは,ケトン体はルーチンにはあまり見ません。要するに血糖が高くて,しかも自覚症状が強いという人は,代謝の乱れということに反映されているかもしれないとは思いますが,ルーチンの検尿の中で,看護婦さんにチェックしてもらう項目の中からケトン体自体が抜け落ちてしまうということはしばしばあります。
遅野井 やはり私は尿ケトン体が重要だと思います。血糖が高くても低くてもケトン体は出ることがあります。血糖が低くても飢餓性ケトンが出るわけですが,HbA1cが高い患者で血糖が低い場合尿ケトン体が陽性になることがあります。これは飢餓性ケトンと考えられ,「普段はいい加減で昨日から一生懸命努力したようですね?」といった具合に使えるわけです。
佐々木 コントロールの参考にするのはもっぱらHbA1cです。血糖が低くても,A1cが高ければ何かあるかもしれないなと感じるわけです。そのことは,尿ケトン体の有無にはあまり関係しません。
遅野井 しかし,A1cはその日に出ないわけで,その頃のことを忘れていますね。
佐々木 私どもの施設では,どんなに長くても2週間以内,月2回は来てもらいます。
遅野井 ある意味で尿の結果はその場で出るわけですから,その日のデータを診察に生かすという意味で,尿糖や尿ケトンには意味があると思います。
■血糖自己測定(SMBG)をめぐって
吉岡 この症例の方の治療経過(下表)ですが,生活指導を開始して血糖自己測定(SMBG)を導入されています。経口薬や食事療法中で治療中の場合,SMBGは保険の適用がありません。
またSMBGによっては,かえって血糖のコントロールがうまくいかないこともあります。遅野井先生は,SMBGをあえて保険適用のない患者さんに施行することについて,どのようにお考えでしょうか。
遅野井 一部の例外を除いて初診からあまり間をおかずに,A1cが7を越えている人には積極的に導入しています。
SMBGは従来の尿糖感覚で実施していただきます。尿糖よりリアルタイムに血糖の状況がわかるわけですから,普通ではまず目に見えない変化を日常生活の中で目にでき,モチベーションの形成につながればと思います。しかし,「保険適応はないので,機械は貸しますが,消耗品は自己負担です」と説明をして実施していますが,積極的な方が多いようです。
吉岡 SMBGを行なうことによって,患者さんが自分の生活と血糖値の変動がわかるメリットがありますが,すべての患者に行なうのは,普通の医療機関では難しいのではないでしょうか。
辻 一般の忙しい外来で,導入するまでを説明するのは大変ですね。
遅野井 確かに,手技説明の問題はありますね。
吉岡 CDEの方が担当するのですか。
遅野井 私どもの場合,CDEはあまりいませんから,通常の看護師や検査技師が指導しています。いずれにしても,コメディカルの力は必要だと思います。
佐々木 糖尿病という疾患を受け容れることができるかどうかは大事なことで,私には苦い経験があります。
あるへき地の診療所に勤めていた時のことですが,高血圧でずっとコントロールされていた人に,ルーチンの検尿をしたところ尿糖が陽性で,GTTで2時間値が200を超えていたので,検査当日に糖尿病であることをお話ししたのです。そしてその場で,糖尿病はどういう病気かと,また今後の治療方針は,食事と運動で十分コントロールできるだろうとお話ししました。「糖尿病の治療の手引き」や「食品交換表」を渡して帰ってもらったら,何とその翌日に自殺をしてしまったのです。確かに体重も肥満ぎみだったので,今から思えば別に糖尿病というラベリングをする必要はなかったのではないか。家族から聞いたことですが,患者さんの身近にインスリンの自己注射をしている人がいて,足の壊疽についても,かなり生々しいものを見ていたそうです。自分もいずれそうなるのだと考え,糖尿病を持った人生そのものを否定する行為に出てしまったのではないかと思います。
家族の方からは,先生が悪いのではない,母親の側に問題があったのだから,仕方がないと言われましたが,医師の論理で糖尿病であるからと言って,一方的に患者さんに教育をしてしまうことは,このような危険性をはらんでいます。患者さんが準備状態にない場合があること,あるいは糖尿病に対してネガティブな感情を持っている人もいるのだと大変勉強になりました。
遅野井 前にいた病院で,教育入院システムを開始して2年目くらいでしたが,中年の女性で教育入院中の試験外泊で家に帰ったとき同じことがありました。この方は,教育入院をしようというところまでは疾病を受容していたわけですが,その中で教わったことやスライドなどが相当ショックだったのでしょう。また,自分でクリニックを始めてからも,他の医療機関で高血圧や高脂血症くらいで通院中に糖尿病が疑われて来院された方に,「あなたは糖尿病です」とお話しすると,「今までは少し糖が高い,と言われただけで,糖尿病とは言われたことがない。ショックだ」と憤慨して帰ってしまった方がいます。そういう苦い経験したので,コメディカルスタッフと連携をとりながら,その人に合わせて少しずつ指導していくことで対処しています。
吉岡 受け入れの度合いは,さまざまだと思いますが,糖尿病であることを甘受していただくことは治療を始める前に大切なことですね。
| ||||||||||||||||||||||||||||||||||||||||||||||||||||
■薬物療法にはコツがある
吉岡 この患者さんは,アカルボース(α-グルコシダーゼ阻害薬)で治療を始めて,その後メトホルミンを追加するという治療ですが,辻先生は同じように治療なさいますか。糖尿病の治療は多分医師によってかなり個性があると思います。
辻 大変違います。その辺が一般内科の先生方にはわかりにくいのだと思います。
最初からSU剤を投与する方やメトホルミンから始める方もいれば,絶対薬を出さないという方もいます。この症例に対する多い処方のパターンとしては,ある程度体重が減らないで,そのままA1cが7%以上あるようなら,メトホルミンからチョイスすると思いますが,ここでインスリンを使われたのはユニークだと思います。
吉岡 最初にアカルボース,その後メトホルミンを追加して,さらにインスリンを追加するという処方ですが,佐々木先生,一般内科の視点から「1つの薬剤でできないか」,「最初からインスリンを用いてはだめなのか」という疑問を持ちませんか。
佐々木 多分,私だったら,この人の肥満の歴史から考えて3か月ぐらいは,様子を見ます。
吉岡 喉も渇き,トイレも近くて,足も痺れている。私が患者でしたら,3か月間,食事に注意して様子をみるという医師に対したら,他の病院に行きますよ。
佐々木 自覚症状を伴う場合,何もしないで様子をみるのは,患者さんはたまらないでしょうから,アカルボースは早くから使い始めると思います。それでどの辺まで様子を見るか,どこから専門医に送るかということが,一般医の難しいところであり,腕の見せどころだと思います。
| 知識を最初からすべてつぎ込まないで,患者には症状がとれる対策,ないしはモチベーションが高まる方策を採り,通院してもらう |
吉岡 例えば,アカルボースでなく他の薬を始めないという理由は何ですか。
佐々木 肥満がこれだけありますので,通常のSU剤はまだ使いたくないということです。また,アカルボースの副作用としてお腹が張ることがありますが,この時点では理に適った薬物と思います。同時に食事と運動の指導を行ないますが,日頃の食事量や運動の量をモニターしてもらって,動機づけとして使いながら,アカルボースで3か月ぐらいは様子をみる。それでうまくいかなければ,専門医にお願いしてインスリンの導入することになると思います。
吉岡 「未治療の糖尿病患者に対しては,まず食事療法で様子をみる」と教科書には書いていますが,その通りの診療では患者さんのドロップアウトにつながると思います。例えば遅野井先生のようにSMBGを最初から導入するなどの工夫によって,患者さんにモチベーションを高めてもらわなければいけない。私が患者だったら,「あなたはまだ太っているから,食事療法をしなさい」と言われても,「以前は93kgもあって,今は70kgに痩せたのだから,これ以上の食事療法はできない」と医師に言うと思います。教科書に書いてある通りに言われても,患者に選択の余地がある場合は反発するだけだと思います。
佐々木 そうだと思います。
吉岡 症状がある人に対しては何かをしなければ患者さんは医療の場に残らない。黙っていたら,3日後に他の病院に行ってしまうかもしれません。医師は知識を最初の段階ですべて無理につぎ込まなくともよいと思いますが,ただ患者には症状がとれる何か,もしくはモチベーションが高まる何らかの援助を提供して通院してもらうことが大切だと思います。
| Case 1のまとめ |
■生活パターンを自分で把握してもらう
遅野井 最初に「生活指導開始」を入れていますが,これは従来の食事療法や運動療法の開始という概念ではなく,その人の生活パターンを自分自身で把握していただくということに意味があります。特に,SMBGでの血糖の動きと絡めることでより,客観的に見つめ直していただく期間としてこれを入れています。そして,2回目に「看護指導」,「栄養指導」を入れるのは,自分の生活を見つめ直した後で,どう生活を変えたらよいかを指導するわけです。この段階での栄養指導は,いつ何を食べているかが大切で,可能であれば大まかな量の把握をしますが,単位や表分類までを意識した指導は行ないません。先を急いで,ドロップアウトが生ずることはくれぐれも避けなければなりません。初期指導で大切なのは,食事パターンを改善させることで,生活指導に重点を置いたほうがよいと考えます。
なかでもSMBGは重要で,食後に血糖が上昇して,時として200mg/dlを楽に越えることを自覚し,食後血糖を下げるためにはアカルボースなどの薬物療法も必要なことを理解してもらいました。そして,効果が十分でないためにメトホルミンを加えることも容易に理解が得られました。
特にこの場合,メトホルミンの消化器症状に期待して体重減少を望んだのですが,この患者さんにはさほどの効果はなかったようです。そこで,もう一段の血糖改善をめざしてインスリンを開始したわけです。この患者さんには夜1回のインスリン療法で開始しましたが,それはSMBGで朝食前血糖が高いと言うことがわかっており,インスリン分泌が保たれているわけですから,昼間は自己努力していただきたいと考えたからです。
またここでSU剤を使用しなかった理由は,肥満患者に使いにくかったことと,インスリンを打たなければならないという教育的効果をねらってのことです。しかし現在まで所期の目的は達成しておりませんので今後どうしようか迷っています。
■bedtime insulinは有効
吉岡 bedtime insulinは,ヨーロッパでは20年以上も前から広く用いられています。
遅野井 外来でインスリン導入する時,一番やりやすいと思います。
吉岡 食事前の3回のインスリン注射で治療を開始する方も,中間型2回ないしは1回で始める方もいますが,bedtime insulinは家にいる時間の注射で,コンプライアンスも高く,少ない量から始めれば安全性も高いので,私はよいインスリン導入方法ではないかと思います。
本日は日常よく遭遇する症例をプレゼンテーションしていただいて,「糖尿病診療をマスターする」というテーマで,問題点をお話ししていただきました。ありがとうございます。
| 本座談会は,明年創刊される『糖尿病診療マスター』誌「創刊準備号」のCase Discussion「糖尿病診療のマスターになる」を週刊医学界新聞編集室において再構成したものです。全文は上記「創刊準備号」(10月中旬発行)に掲載されています。 [週刊医学界新聞編集室] |
