座談会
うつ病治療の展望
最近の抗うつ薬の使い方
 村崎光邦氏 北里大学名誉教授 |
 白川 治氏 神戸大学医学部 |
 大野 裕氏 慶応義塾大学保健管理センター |
 井上 猛氏 北海道大学医学部 |
■うつ病治療の最近の進歩
SSRI,SNRIの登場によってどのように変化したか
村崎<司会> 本日は日常の臨床の第一線に立たれている先生方にご出席をお願いしまして,「うつ病治療の展望」というテーマでお話をうかがいたいと思います。最初にうつ病治療の進歩を振り返ってみますと,日本では昭和36-37年頃は,MAO阻害薬と三環系抗うつ薬が使われていました。MAO阻害薬はご存じのように,肝障害を起こしやすいことと,チーズエフェクトと呼ばれる高血圧クリーゼが出るために,徐々に三環系の時代になりました。
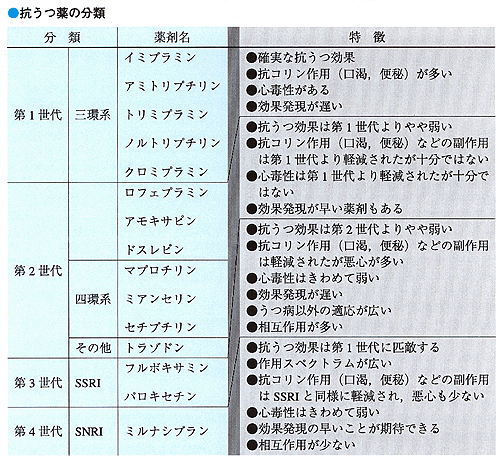
三環系抗うつ薬は,優れた効果がありますが,抗コリン作用や抗ヒスタミン作用を持ち鎮静作用も強いということがあります。そこで副作用の少ない薬ということで,第2世代の抗うつ薬として,アモキサピン,ロフェプラミン,ドスレピン,それから四環系のマプロチリン,ミアンセリン,セチプチリン,その後トラゾドンが開発されました。そして抗コリン作用を解決する薬として登場してきたのがSSRI(選択的セロトニン再取り込み阻害剤)やSNRI(セロトニン・ノルアドレナリン再取り込み阻害剤)です。両者の登場でうつ病治療がどのように変わってきたかをうかがいたいと思います。
副作用の軽減,選択肢の増加,患者さんの意識の高まり
白川 三・四環系抗うつ薬には優れた臨床効果があるものの,起立性低血圧に起因するめまいや立ちくらみ,あるいは過鎮静,眠気などの副作用のために患者さんが薬に対してネガティブなイメージを持ち,治療ヘの導入がむずかしくなってしまうケースもあります。しかし,SSRIやSNRIは第2世代の抗うつ薬の副作用に比べても,その程度ははるかに軽度ですので,より使いやすい薬と言えるでしょう。患者さんにとっても,服薬を受け入れやすいと思います。比較的うつ症状の軽い患者さんに対しても,抗うつ薬を積極的に投与する傾向にあると言えるでしょう。
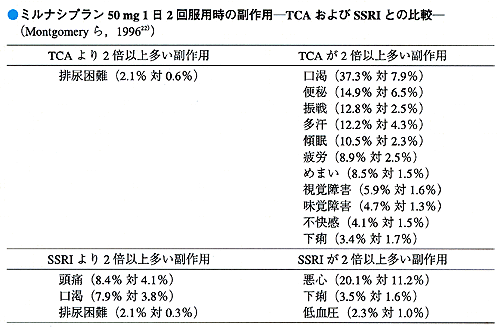
井上 特徴的なことを申しますと,SSRIやSNRIの登場によって,抗うつ薬を服用している患者で「口が渇くためにうまく話せない」ということがなくなりました。その他にも便秘や立ちくらみによる転倒などの副作用もなくなっています。
そういう面では,これまでの薬は抗うつ効果はあったけれども,逆に副作用として身体症状の悪化を与えてしまい,患者さんのQOLや日常生活能力にかなり悪影響を及ぼしたと思います。SSRIやSNRIが登場して患者さん方の満足度は顕著によくなったのではないでしょうか。
大野 ご指摘のように,従来の抗うつ薬の副作用である「口渇」や「便秘」が軽減されたことが,第一の福音だと思います。
もう1つは,外来の患者さんに対して使用できる薬の種類が広がってきたことです。少なくとも私に関しては余裕ができました。また,それが患者さんに伝わって,一種の相乗効果があるのかと思います。
他には,先ほどお話になった軽症で,うつと不安が混合になっている方にも第一選択薬として使いやすいことがあります。
もう1つ重要なことは,マスコミを通して情報提供があったためでしょうか,患者さんの意識が大変高まってきて,治療に積極的に参加するようになったことです。薬に関して患者さんが発言されるようになり,双方向である種のコミュニケーションができるようになったことが,最近の傾向の特徴だと思います。
第一選択薬として投与する際の注意点
村崎 SSRIやSNRIの登場によって,うつ病治療が安心してできるようになったというお話ですが,今でも三環系や四環系を第一選択薬とする症例はありますか。井上 昨年の当科外来のデータですと,新患患者さんの8-9割にSSRIやSNRIを第一選択薬に使い,6-7割の有効性がみられました。ただ,外来で不安焦燥感が強く,自殺念慮もあり,かつ入院が必要であるのにすぐ入院できないような患者さんに対して,従来の三環系抗うつ薬を処方することもありました。
村崎 大野先生はいかがですか。
大野 ご指摘のあった重症例や,吐き気や下痢という消化器症状を持っている方には,SSRIは使いにくいですね。
村崎 白川先生はいかがですか。
白川 初発のうつ病の方で中等症以下では,原則としてまずSSRIやSNRIを使いますが,やはり重症例が問題になります。
特に焦燥感が強く,自殺のリクスが高い患者さんに対してはまず鎮静を考えますから,SSRIやSNRIを単独で投与することはありません。
村崎 私も先生方と同じで,自殺念慮が強くて,早く効果を発揮してもらわないと困る場合はアモキサピンを使います。
現在は外来だけですので,それほど重篤な患者さんを診る機会は少ないのですが,消化器症状が出やすい人は低用量から始めなければいけないので,早く効果を発現させなければならない場合は,今でも三環系から始めることがあります。
SSRI,SNRIがもたらした社会的反響
村崎 特にSSRIについては,マスメディアを通して私たちが処方できる前から患者さんが知っていました。また,医師が個人で輸入したり,患者さんが自分で輸入して使っていることがありましたね。WHOのサルトリウス先生が言われるように「氷山現象」ですが,実際にうつ病と診断されて治療を受けている人はごく一部で,ほとんどが未治療のままになっていました。そういう人たちが,「SSRI」「SNRI」という言葉でマスメディアを通して掘り起こされ,来院するようになったと思います。 特に軽症の人が多いのですが,患者さんが増えてきたという実感はありますか。
白川 SSRIやSNRIという薬の登場による影響もあるのでしょうが,うつ病に対する啓発が進んできているということも大きいのではないでしょうか。マスメディアでもうつ病に関する記事や報告をよく目にするようになっていますね。
村崎 そうですね。病気に対する理解が進んでいるのではないかと思います。
■薬物治療について
SNRIと SSRIの効果的な使い方
村崎 ところで,実際に臨床の場で治療していますと,SSRIやSNRIの用法・用量の問題が出てきます。SSRIである「フルボキサミン」が最初に日本に導入された時,消化器症状,特に吐き気が起こることがあり,それに対して少量投与,それから食事の直後の服薬ということで対応しましたが,その点に関して白川先生,いかがですか。
白川 SSRIを投与する際,特に食欲不振があり,心気的な方には,最初から「スルピリド」を併用しています。それも高用量ではなく,通常は朝夕50mgずつ投与します。
中高年の方にスルピリドを少量でも長期投与しますと,錐体外路症状が出現することがありますので,漸減中止を試みますが,患者さんによっては,中止によるうつ状態の再燃が起こることもあり,長期的に併用せざるを得ない場合もあります。SSRIによる副作用の予防とうつ病に対する効果の両方の意味でスルピリドを併用しています。
村崎 井上先生の施設では,積極的に「オーグメンテーション・テラピー(増強治療)」をなさっていますが,SSRIやSNRIの用法・用量についてはいかがですか。
井上 いまご指摘の吐き気との関係で,SSRIを処方する時は,全例に「ドンペリドン」を併用しています。おそらく100人ほどの方に処方していますが,SSRIの吐き気で問題になったことはほとんどありません。それから,患者さんの中にはうつ病の症状として吐き気を訴える方がいます。SSRIを処方する時に,「吐き気が出るかもしれません」と予め副作用のことを説明するようにしています。
オーグメンテーションについては,SSRIやSNRIの効果が出なかった場合の対処法は十分には確立されていません。最近ある雑誌で,「SSRIやSNRIが効かなかった症例にどのような治療法があるか」ということについてレビューしましたが,従来の抗うつ薬と同様に,リチウムや甲状腺ホルモン,あるいはミアンセリンの併用の有効性が報告されています。さらに,SSRIが効かない場合はSNRI,あるいは三環系抗うつ薬に替えます。また逆もあり得るのではないかと思います。私が調べた中ではSSRI, SNRI非反応例の研究は少ないと思います。
SSRIとSNRIの具体的な用い方
村崎 フルボキサミンは発売されて3年経ちますが,パロキセチンやミルナシプランはデータがあまりありません。大野先生,用法・用量の上で工夫をされていることはありますか。
大野 私は単剤で使うことが多いのですが,やはり少量から始めます。ミルナシプランですと1回15mgを1日2回,フルボキサミンも25mgで始めます。
SSRIの吐き気に関しては,「だいたい1-2週間でおさまるから,少し辛抱してください」と言うと,それなりに我慢してくださいます。それでも続くようだったら,スルピリドを加えることを考えます。
村崎 井上先生,ドンペリドンは症状が出る前から投与しますか。
井上 SSRIとSNRIでは,SSRIのほうが吐き気の出現が多いので,SSRIを処方する際には最初からドンペリドンを併用します。SNRIを処方する際は,吐き気が出現した場合に,ドンペリドンを併用するように使い分けています。
村崎 消化器症状に関しては,SSRIよりSNRIのほうが吐き気の頻度は少ないですが,SSRIを使うのであればフルボキサミンは1日50mg,パロキセチンは10mgからと考えてよろしいですか。
白川 症例によるかと思います。症状がやや重く,できるだけ早い改善を求められる場合には,パロキセチンでも20mgから始める例もあります。
村崎 ミルナシプランの臨床用量は100mgまでですが,日常の臨床経験では,もう少し用量を上げられるのではないかと思います。白川先生,いかがでしょうか。
白川 確かに,ミルナシプランはあまり副作用が強いという印象はありませんから,100mgで効果の十分でない方に対してどうするかということが問題になりますね。個人的には,もう少し投与量を増やして効果を確認しています。十分な投与量を試みる前に薬の種類を変えていくことには,慎重であるべきかと思います。
従来,抗うつ薬の効果は,その人の耐えられる最大量まで投与して確かめるべきと言われています。ミルナシプランの場合は,1日200mg投与しても重篤な副作用は稀ではないかと思います。上限をどう考えたらよいかということについては経験が少なく,断定的なことは言えないのですが,三環系のイミプラミン150mgに対して,ミルナシプラン100mgという位置づけは低すぎるのではないかと思います。
村崎 確かにイミプラミン150mgに対してミルナシプランも150mgという考え方もあります。井上先生はいかがですか。
井上 フルボキサミンの場合,1日量50mgぐらいから始めますが,どのくらいまで増量したほうがよいのか,ということは難しい問題です。私の経験した症例ですと,50mgでは効かないけれども,150mgだと効く症例がありました。
用量と効果の関係を検討する際に,期間の要因を考慮する必要があります。私の外来では,一時期,フルボキサミンやパロキセチンを添付文書に記載されている用量の上限を超えて処方したこともあります。フルボキサミンの場合は150mgを300mgに増量しても効果はそれほど変わらないという印象です。
ただ,ミルナシプランの場合,100mgを超えて200mgに増量して,より有効となるかについては経験はありませんが,興味深い問題だと思います。
白川 副作用で,例えば動悸の頻度は明らかに投与量に比例して増えてくるように思います。ミルナシプランには,このような用量依存性の副作用があるのではないかという印象です。
村崎 用量が増えるとセロトニンの副作用だけでなく,ノルアドレナリンの副作用も出てくる可能性があるということですか。
白川 どちらかというと,私はノルアドレナリンに優位に効いているのでないかという印象を持っています。賦活作用も強いですし,副作用の面からみても,排尿障害も含めてノルアドレナリン系と関係する副作用が出ます。
村崎 用量としては,100mgという上限はあるけれども,症例によっては150mg,場合によっては200mgまで上げることもあり得るということでよろしいですか。
白川 そうですね。
村崎 大野先生いかがですか。
大野 やはり個人差がありますね。私はだいたい150mgぐらいまでは上げていいと思います。確かに100mgを超えたほうが効く方がいらっしゃいます。ただ,患者さんによっては,量が増えることに対して抵抗感があります。その辺りをよく話し合って,「重症か軽症ということではなく,薬の相性から量を決めていく」と説明をすると受け入れやすいかと思います。
白川 患者さんへの説明,患者さんとのやり取りを通して投与量を決めていくことは,当然ですが大切だと思います。
抗うつ薬の併用
村崎 ミルナシプランを適量に投与して,効果が足りない時に,他の薬を併用することはありますか。井上 私はセチプチリンを併用します。セチプチリンはα2受容体遮断作用を持っていますので,薬理学的に効果を増強することが期待されます。
それからアモキサピンの併用も行ないます。併用する際には,できるだけミルナシプランの長所を消さないように,抗コリン作用がないような薬を追加したほうがよいと思います。
村崎 白川先生は,あまり抗うつ薬の併用はなさらないのですか。
白川 原則的には併用しません。しかし,例えばミルナシプランは他の抗うつ薬と併用しても,薬物相互作用をあまり気にせずに済みます。ですから,ミルナシプランを使い,それで効かない場合は別の抗うつ薬の追加投与もあり得ると思います。
逆に,第1世代や第2世代の抗うつ薬を投与していて,抗コリン作用,あるいは抗α1作用による副作用で増量が困難な場合,ミルナシプランを追加投与することも可能かと思います。ノルアドレナリン,セロトニン神経伝達を強化する目的ということで,合理性もあると考えています。
村崎 臨床上,ノルアドレナリンの取り込み阻害作用もほしいということから,例えばアモキサピンやノルトリプチリンを併用することはあり得ますか。
井上 私はSSRIとアモキサピンの併用はよく行ないます。
大野 私はノルトリプチリンのほうが多いですね。
村崎 大野先生というと,「認知療法」がすぐ頭に浮かぶのですが,認知療法的なアプローチをしながら薬物療法を行なうことはありますか。
大野 それは意識してやっています。例えば最初に薬を出す時に,薬に対する認知というのがありますね。かなりの人は飲みたくはない。薬に頼らないといけなくなって情けないとか,副作用が怖いということがあります。
そこで少し薬について説明し,「最初から怖がっているというところに,あなたの心理的な問題があるのではないか」と話して,「そういうところで少し考え方を変えてみたらどうだろう」と話すことはよくありますね。
■各種薬剤の副作用と対処法
SSRIの特徴的な副作用
村崎 抗コリン作用や抗α1作用や抗H1作用,あるいは心毒性から逃れてSSRIとSNRIが出てきたわけですが,これとてもまったく副作用がないわけではありません。SSRIの消化器症状には,スルピリド,ドンペリドン,最近はモサプリド(ガスモチン®)が併用されているようですが,いままであまり問題にされなかったような副作用があると思います。井上先生,どうでしょうか。井上 SSRIでは,性欲低下や勃起不全などの性機能障害を訴える方がいます。うつ病の方では,もともと性欲が減退していらっしゃることが多いのでわかりにくいのですが,パニック障害や強迫性障害の方にSSRIを処方しますと,性欲が低下する方がいます。どの程度うつ病の方で性機能障害が副作用として発現するのか,実はあまり把握できていないと思います。
村崎 ハミルトンの「うつ病評価尺度」でも「性機能障害」とか,「性欲」としかないですね。白川先生,患者さんから直接そういう話は聞かれますか。
白川 おそらく,潜在的にはかなり多いのでないかと思います。
村崎 今後,こういうことは細かく調べておかなくてはいけないと思います。おそらく三環系抗うつ薬でもあるでしょう。
井上 クロミプラミンでは,時々そういう訴えはありますね。
村崎 白川先生はいかがですか。
白川 特に,長期的に抗うつ薬を飲み続けなければいけない方にとっては大きな問題でしょうから,きちんとした対応方法を考えなければいけないと思います。
例えば,投与量を減らすことは可能であるか,あるいはSSRIによってセロトニン2受容体を刺激することが性機能障害と関係しているのではないかという説もありますね。
日本で用いられている抗うつ薬では,四環系のミアンセリンやセチプチリンなどの薬がセロトニン2受容体を比較的強く阻害しますし,同時にα2受容体を阻害します。両面から性機能障害を起こしにくいのではないかと推測されるので,そうした薬への切り替えを考えることも必要かもしれません。ただ,実際の治療経験に乏しく,今後の課題かと思います。
村崎 副作用の問題で,SSRIの退薬症候や離脱症状ですが,体験されたことはありますか。
井上 私は経験したことがあります。パロキセチンをやめて1週間ぐらいで,風邪をひいたような症状が出てきたという患者さんがいましたが,再度服用するとすぐ治りましたので,大きな問題ではなかったと思います。
村崎 いわゆる「フルーライクシンドローム」という,インフルエンザ様の症状が出てくるということですね。
切り替える時も,多少は減量しなければいけない場合もありうるでしょうか。
井上 そうですね。SSRIからSNRIに切り替える時は,漸減・漸増で置き換えていったほうがよいと思います。
SNRIの特徴的な副作用
村崎 ミルナシプランもそれほど頻度は高くないけれども,排尿障害がありました。これはα1拮抗薬を併用するとよいという話もありますが,どなたかそういう経験はありますか。白川 100mgで異常を訴えられた方がいましたが,やはりα1拮抗薬の併用で改善しました。
井上 ミルナシプランでは,口渇や排尿障害を経験しましたが,それほど強い副作用は出現しないと思います。また,ミルナシプランを服用して少しイライラを訴える方がいらっしゃいます。
村崎 大野先生,それ以外の副作用を経験したことはありますか。
大野 私はそれほどありません。時々,頭痛が出ることはありますが,それほど重いものはないですね。逆に三環系のように,体重増加などの副作用はないので,長期に使うには使いやすいと思います。
村崎 そうですね。体重増加の原因がまたむずかしい問題です。抗H1作用,あるいは性機能障害と関係するセロトニン2C受容体と関係すると言われています。
ところで,井上先生,ミルナシプラン投与時に頭痛が出るようですが,どういった症状を訴えるのでしょうか。
井上 頭重感が多く,1日のうちでも症状の変動が見られます。
村崎 対処法はいかがでしょうか。
井上 患者さんに,副作用は抗うつ効果より先行して比較的早期に現れることを前もって説明し,不安にならないようにしておくことが必要と思います。鎮痛薬の併用も有効と思います。患者さんが我慢できないようであれば,減量を行ない,それでも改善されない場合は中止すべきと思います。
村崎 そういう意味で,従来の三環系や四環系の抗うつ薬と比べると,はるかに副作用が少なくなっているので飲みやすくなっていることは事実であるけれども,いま取り上げられたような問題もあり得るので,一応念頭に置かなければいけないということですね。
薬物相互作用
村崎 それから,SSRIが導入された時に,最初に問題になったのは薬物相互作用です。有名な例は,抗ウイルス薬のソリブジン事件です。ソリブジン自体に問題はなかったのですが,併用した時に抗がん剤の代謝が阻害され,血中濃度が上がって命を失うことがありました。あれ以来,薬物相互作用が大きく注目を浴びるようになりました。患者さんも飲み合わせはどうかと心配されて,「風邪をひいて風邪薬を飲んでいる間は抗うつ薬はやめておきました」などということがしばしばあります。例えばフルボキサミンはCYP1A2の阻害作用があるということで,いろいろ併用禁忌薬というのが出ましたね。それからパロキセチンは,2D6を阻害するので問題があるのですが,ミルナシプランはP-450阻害がないので併用もしやすく,お年寄りの人にも使いやすいと思うのですが。
白川 抗うつ薬の併用に際しても,ミルナシプランは比較的安全に使えるであろうということが1点です。もう1点は,合併症の患者さんや高齢者の方です。中には把握するのが困難なくらいたくさんの薬を飲んでいる方もいらっしゃいます。多くの薬物の相互作用をきちんと把握できるかというと,未知の薬物相互作用ということもあり得ますし,実際は難しいですね。ミルナシプランには,チトクロームP-450阻害作用がないことが非常に大きなメリットになるかと思います。
村崎 そういう意味では,肝障害など身体的な合併症があって,あまり体にこたえる薬は使いたくないという時には,ミルナシプランは使いやすいということですか。
井上 移植後に免疫抑制剤を飲んでいる方とか,心臓疾患や血管障害でワーファリンを飲んでいる方では,チトクロームP-450を介した相互作用にかなり注意しなくてはなりません。チトクロームP-450に影響しないミルナシプランは,こういった患者さんに安心して使えるのではないかと思います。この点は総合病院では大変重要な点だろうと思います。
村崎 そういう点でも,精神科の医師は自分が使う薬だからよくご存じだと思いますが,他の一般診療科の先生方にとっては,薬物相互作用がない薬だということを理解していただくのは非常によいことではないかと思いますね。
■薬物治療の今後の展望
SSRI,SNRIと再発防止
村崎 うつ病に関しては多くのデータがあります。初発の人は10年以内に8割は再発する,というデータがあります。また,数年以内に50%は再発するというデータもありますので,薬物治療というのは,当初考えていたよりも長く使わなくてはいけないことも起こり得ます。日常臨床でも非常に長期にわたって服用している人がかなり多いわけですが,長期使用が必要なケースで,再発・再燃を防止するという意味では,非常に使いやすいように思いますが,白川先生いかがですか。白川 そうですね。SSRIやSNRIは,維持療法に向いていると思います。
村崎 安心して飲んでもらえるということで,なおかつ再発防止ということでは,大野先生の考えでいけば,ミルナシプランはぴったりということになりましょう。
大野 そうですね。抵抗感のある方はよくなったらすぐやめられる方が多いですね。だから,そこのところも少しお話をしたほうがよいでしょう。
再発も半年間以内が多いと言われていますね。これも教科書的には6か月から9か月はまず飲んでくださいというお話をして,その上で状況をみながら減らしていく。そういう意味では,副作用の少ない薬は使いやすいと思いますね。
白川 ただ,実際には半年経たずに服薬を止めてしまう方も結構いらっしゃいますね。服薬中断による再発の可能性を強調するとともに,服薬が患者さんにとってどんな意味,役割を持っているのか,患者さんとともに考えていくという主治医の姿勢が,服薬中断による再発を予防することにつながり,治療的に大きな意味を持つような気がします。
村崎 再発の繰り返しということがよく言われて,うつ病は「周期性精神病」などと言われますが,フランクという人がイミプラミンとプラセボで再発防止を比較した有名な研究があります。あれはイミプラミンの服用,あるいはイミプラミン服用プラス精神療法と,プラセボ,あるいはプラセボプラス精神療法,あるいは精神療法だけということで再発率を見たわけですが,結局イミプラミンが入ってないと,いくら精神療法を施してもやはり再発をしてしまう率が上がるということでした。イミプラミンは優れた抗うつ作用があるわけですから,再発防止効果も強いと思うのですが,ただ用量が問題になります。
うつ病の場合の再発防止の用量は,有効用量をずっと続けてほしいというのがあります。分裂病ですと,ある程度症状が安定してきて,私はよく,「中脳辺縁系が治まってきたら薬も少量でいい」と言うのですが,うつ病の場合の再発防止の用量について井上先生はどう考えられますか。
井上 イミプラミンなどですと,どうしても副作用が出ますので,服用後1-2年経ちますと,患者さんから何とか減らしてほしいという要望がかなり大きいですね。そこで減らしていきますと,反復性のうつ病の方は再発してしまい,結局,初回もしくは前回のうつ病の治療に必要だった量を再度服用しないと寛解にいたらないということもあります。寛解に至った用量を維持することが必要な症例もあると思います。
ただ,最近のSSRIやSNRIですと,患者さんから減らしてほしいという要望は少なくなりました。よくなった量でずっと続けられるのではないかと思います。
SSRIとSNRIの相違
村崎 いわゆる有効用量を継続するということでよろしいですかね。ところで,SSRIとSNRIの違いと言いますか,効果や副作用その他を含めて何か感じることはありましたら一言ずつお願いしたいのですが,いかがでしょうか。
白川 現在,パロキセチンとフルボキサミンという鎮静作用を有するとされるSSRIが導入されています。それらと比較すると,SNRIであるミルナシプランは鎮静作用が弱く,賦活作用の強い抗うつ薬だという印象です。フルオキセチンのような鎮静がかかりにくいとされるSSRIがあると,臨床効果がどのように違ってくるのだろうか,ということは臨床医としては興味があるところです。私は抗不安作用や鎮静作用を期待する場合はSSRIを使い,賦活を中心に考える場合はミルナシプランを使います。
SSRIやSNRIは重篤な副作用が少なく,高齢者に対する第一選択薬として位置づけらると思いますが,SSRIでは高齢者で,低ナトリウム血症(SIADH)を来たしやすいという報告があり,留意する必要があると思います。
井上 白川先生がおっしゃったように,不安症状が強い方にはSSRIを選んでいます。不安焦燥感もあり,かつ意欲低下も強いような患者さんにはSNRIを選んでいるような使い分けと思います。SNRIを服用して,意欲低下は改善したけれども,うつの回復期に少しイライラを訴える患者さんもいます。その時は,逆にSSRIに替えてよかった症例もありました。ただ,多くの患者さんはSSRIかSNRIによる治療で特に問題なく,改善しています。
副作用の面では,先ほど吐き気やSSRIの性機能障害があげられましたが,全体には非常にマイルドですので,以前の抗うつ薬と比べますと,副作用を意識しないですみます。それから副作用が少ないので,それを防ぐような薬を処方しなくてよくなりましたので,処方がシンプルになったというのがSNRIやSSRIを使用した際の印象です。
大野 投与初期の焦燥感みたいなものがSSRIのほうが多いように思います。そのあたりの違いをみて使うことと,もう1つは自殺の問題というのがあると思います。新しい薬がこれだけ広がったというのは,「大量服薬しても大丈夫だ」という安心感が大きいように思います。もう1つは,ミルナシプランのほうが,データ的にも自殺念慮に対する効果があるのかなと思います。
村崎 本日は,新しいSSRI,SNRIの登場で,うつ病治療がこのように変わってきたという話を非常にわかりやすくお聞かせいただいて大変勉強になりました。
サンディエゴ大学のスティーブン・ストール教授が「Journal of Clinical Psychiatry」に書いた「1つのメカニズムより2つのメカニズム」という有名な論文があります。うつ病に関しては,やはりセロトニンだけに対する作用よりは,ノルアドレナリンの作用も持ったもののほうが有利に決まっているという考え方で,実際のメタアナリシスなどを見ますと,反応率はそう有意差はないけれども,寛解率は,むしろSNRIのほうが高いというデータを出ています。
そういう意味では,SNRIに関しては,安全性はもとより有効性も高いということになります。ただ,どうしてもまだSNRIは歴史が新しいので,SSRIのように,抗不安作用,パニックに対する作用やOCD(強迫性障害)に対する作用,あるいはその他の社会不安障害に対する効果というものも,私は期待できると思いますが,それだけのデータがまだありません。今後,臨床経験や臨床試験を通して明らかにされていくのではないかと思います。
いずれにしても,SSRIやSNRIが登場してきて,うつ病治療の薬物療法は格段に行ないやすくなってきて,患者さんにも喜んでもらえる。長期服用にも十分耐えられ,QOLの高い生活のなかで,外来に通いながら社会生活も十分できているという時代がきているのではないかと思います。それを1つの締めくくりとしてこの座談会を終わりにさせていただきたいと思います。
本日はどうもありがとうございました。