連載 MGHのクリニカル・クラークシップ
第12回
よいカルテとは,どんなカルテか?
田中まゆみ(イエール大学ブリッジポート病院・内科小児科レジデント)
よいカルテの条件
よいカルテとは,どんなカルテなのだろう。まず,内容以前の問題として,読める字で,遅滞なく書くことが求められる。米国でも医師の悪筆は大問題で,判読不可能な指示は患者の安全と医療の効率性をおびやかすという観点から,「読みやすい字の書き方講座」を医師のために設ける病院さえ現れた。そもそも,読めない字を書いて平気というのは傲慢さ,ないしは特権意識の表れにほかならず,卑しくも医療チームの一員として良好なコミュニケーションの重要性を自覚していれば,上手へたは別として判読可能な文字を書くのは当然であろう。カルテは毎日書くのが義務だが(JCAHO〔註1〕の基準を満たすため),患者の容態が変化したら1日に何回でもすぐに記載する。筆まめでなければ医療者は勤まらないとさえ言える。
読める字で,タイムリーに書かれていることのほかに,よいカルテの条件とは何だろうか。患者の医療情報の伝達手段というカルテの使命から,
(1)標準化された書式でどこに何が書かれているか誰にでもすぐわかるように書く
(2)情報を直接収集し,整理して書く
(3)診断・検査治療計画の根拠と理由を明解に示して書く
ということが求められるであろう。
徹底的に指導される記述法
医学生や研修医・フェローのレベルでは,カルテの鉄則に忠実に,直接情報を集めて書くという最初の二点が重点的に指導される。(3)のA/P(Assessment & plan)が一番難しく,かつ実力が表れる部分で,最初のうちは先輩や教官の議論をそのまま書くが,多くの症例を経験し,他の人の書いたカルテも読むうちに,次第に論理的記述の仕方に習熟していく。新米の医学生は,まず第1段階の,形を整えるだけでも四苦八苦。入院時カルテなら,「主訴」「現病歴」「既往歴」「アレルギー」「服用薬剤」「社会歴」「家族歴」「ROS(註2)」「身体所見」「検査所見」そして最後に「評価・計画(A/P)」という書式に従って書きあげ,研修医にカルテを見せに行くのだが,徹底的に指導され,すべて書き直しということもめずらしくない。最初のCC(Chief Complaint,主訴)は,ID/CCとして,最初の一文で患者のプロファイルがほぼつかめるように書く。“A 72 yo Caucasian NH resident, retired foreman of a chemical factory c h/o HTN,MI,CHF and COPD, p/w worsening of SOB for three days.”(註3)という具合だ。次の現病歴では,患者さんの言葉をなるべくそのまま使って病状を詳しく述べながら医学的要点を押さえて書く。症状の経時的変化,増悪・軽減因子,胸痛・頻脈・不整脈・発熱・悪寒・咳・痰・喘鳴・下肢の浮腫・夜間呼吸困難・悪心嘔吐・血便黒便・体重の変化などの随伴症状はないかを記載する。「ない症状」を聞き出して書くのが重要なのである。
次の既往歴では,患者から聞いた情報と,過去のカルテから得た情報とを組み合わせて,重症度や病状経過がわかるように書く。「前壁心筋梗塞(××年×月胸痛発作,心カテにてLAD90%狭窄,PTCA施行××年×月および××年×月,××年×月心エコーにてEF35%)」という具合に,読み手が知りたい情報を的確に提供する。アレルギーがあれば,どんな症状かも書き添える(「ペニシリン(発疹)」)。服用薬剤の名前と容量はすべて調べて記載する。標準的でない処方が出されていたら,主治医に問い合わせてその理由を書いておく(例えば,心不全の患者にACE阻害剤が投与されていなければ,その理由を記載する)。家族歴では,癌(両親の大腸ポリープ・癌の病歴の有無・発症年齢で患者本人の大腸癌スクリーニングの開始時期が変わってくるし女性の場合は乳癌の家族歴の有無でホルモン補充療法の適応が変わってくる),若年性心筋梗塞・脳卒中(homocysteine,Factor V Leidenなどの異常を疑う)などを書く。社会歴では,喫煙歴(何年間1日何箱吸っていたか,いつやめたか),飲酒歴・麻薬歴のほか,職業(喘息や腰痛の患者では特に仕事の内容を詳しく聞き出す),誰と住んでいるかも記載する。ROSでは主訴に関連した臓器を中心に,患者の最近の健康状態がよくわかるように書く。
身体所見では,まず患者の様子(In no acute distress等)を書き,次にバイタルサインを書くが,必要なら起立性低血圧の有無も記載し,酸素飽和度も書き添える。次に,意識低下患者ならGCS(Glasgow Coma Scale),意識のある患者なら場所・時間・人の認知度(alert and oriented to place, time, person等)を記載する。身体所見では病歴からどんな所見が陽性の可能性があるかを予期し,それらについて具体的に陽性か陰性かを述べる(例えば飲酒歴があれば,眼球結膜黄疸,女性化乳房,肝腫大,腹水,蜘蛛状血管腫等々)。ただ「正常」と記載するのでなく,何がどのように陰性なのかを具体的に書く(「lungs:nl」ではなく,「lungs:CTA&P(clear to auscultation and percussion)」)。脳卒中が疑われれば神経学的所見を詳しく記載し,痴呆患者ではMMSE(mini mental state exam)を記載する。糖尿病患者では足の振動覚検査結果を記載する。すべての入院患者に直腸指診,女性なら乳房検診をして記載する。
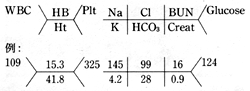
検査所見では,CBC(全血球計算値),電解質等を決まった手順で記載する(註4)。CBCではMCV(平均赤血球容積;貧血の鑑別に重要),白血球百分率(特にbandの有無)も書き添える。過去の重要な検査所見(心カテ,心エコー等)も詳細に記載する。検査に出したが結果がまだ出ていないものは,その旨記載して要フォローであることを喚起しておく。A/Pでは,ID/CCを繰り返して書いたのち,鑑別診断を列挙してそれぞれの可能性を論じ,当座の検査・治療方針を書く。
入院後の経過記録はSOAP形式で書くが,変化がよくわかるように,患者の訴えとバイタルサイン(体温については過去24時間の最高体温をTmaxとして記載する),訴えに関連した身体所見・検査所見に焦点を絞って書く。例えば入院後も発熱が続く患者については,ライン感染も疑い,すべての静脈動脈ラインについて,いつから設置されているのか,挿入部位は清潔に保たれているかを身体所見欄に記載する。使用薬剤も毎日記載し,抗生物質については使用何日目かを明記する。検査値については,当日だけでなく前日の値も添えて悪化しているのか改善しているのかが一目でわかるようにする。長期にわたる変化をまとめて経時的に表にすると,傾向がよくわかる。A/Pでは,その日初めて患者のカルテを読む人も患者像が把握できるように,ID/CCを繰り返して書いたのちに,臓器別に新たな変化とそれにどう対応するかを論じる。
カルテに見る医療者の信念
各専門科のコンサルテーションも,初診の時には研修医の入院時カルテとまったく同様に書く。専門科ならではの詳しい問診や診察に基づいた,より掘り下げた現病歴や身体所見を書くだけでなく,検査所見はいちいち自分でコンピュータに向かってデータを引き出し,それを直接カルテに記入する。教官も同じで,検査値は自らコンピュータに向かって確認する。もしみんなが研修医の書いた値を「又写し」した場合,万一研修医が書き写し間違いをしたらドミノのように皆こけてしまう,それを防ぐために各人がダブルチェックしているのである。一人ひとりが誠実に直接情報を得れば,正しい情報ならその確度が上がるし,誤った情報ならそれを早く発見できる,ということなのだ。要するに,カルテを書く各医療者が,面倒がらず億劫がらず,丹念に情報を集め,他の医療者が患者の容態をよりよく理解できるように整理して提供しているのである。よいカルテからは,労を惜しまない真面目さが伝わってくる。異なった専門科のコンサルテーションがそれぞれの立場から正反対の治療を示唆したりすることもよくある。そんな場合に,患者を統括治療する一般内科の研修医と指導教官(これがまた別の専門科の教授だったりする)が双方の言い分を押さえ,バランスのよい議論をくりひろげて妥当な治療方針を探るようすは,読みごたえがある。時には外科と内科がカルテの上で激論を戦わすこともある。複数の医療者が知識を総動員し,最善の治療をめぐって一歩も譲らぬ議論をするオープンさと真摯さには,医療者の信念や勇気が感じられる。
カルテ書きという「文化」
カルテの書き方も,問診や診察の仕方と同じで,よいロールモデル(お手本)がなければ身に付かない。どんなに偉い教官も基本を遵守し手抜きをしないという意味で,カルテ書きも問診や診察と同じく医のモラルの厳しさを医学生や研修医に伝える無形の医療文化と言え,その質に伝統が感じられるのが名門病院なのであろう。そう,カルテは,1人の力ではなく,医療チームが一体となって協力してできあがるものなのである。米国の病院では,医師記録と看護記録は別れておらず,1冊のカルテの同じページに,医師・看護婦・栄養士・理学療法士・ケースワーカー・牧師が次々と書いていく。医師のカルテは純医学的な冷たい記述になりがちだが,ほかの医療者の記述のおかげで,患者をみんなで総合的にみて,より健康な暮らしができるように援助しようという温かさが伝わってくる。本当は,医師の記述からも,もう少し患者の個性や希望が伝わってくるのが本当なのだけれど……。患者さんに,胸を張って,「どうぞ読んでください」と言えるカルテが書けたらどんなにすばらしいだろうか。
(この項つづく)
註1:Joint Commission on Accreditation of Health Organization(医療施設評価合同委員会)の略。政府の高齢者向け公的保険であるMedicare(メディケア)の認定機関で,病院の医療の質を審査する。
註2:Review of Systemsの略。日本語のカルテで現病歴の最後に書く「食欲・睡眠・便通・体重変化」にあたるが,はるかに徹底的に書く。詳しくは“Clinical Encounter”(J.B.Billing&John D.Stoeckle著Mosby Inc.〔編集室註:日野原重明氏らによる邦訳版が医学書院より近日発行予定〕)を参照されたい。
註3:c:上に波線のついたcで,ラテン語cum(with)の略。h/o:history of。HTN:hypertension。MI:myocardial infarction。CHF:congestive heart failure。COPD:chronic obstructive pulmonary disease。p/w:presented with。SOB:shortness of breath。NH: nursing home。
註4:ほとんどの米国の病院ではカルテの検査値を次のような符号で書く。これは一目でわかる非常に便利な書式である。