臨床試験を「実施」する学生たち
レポート 東京医科歯科大薬理学選択実習
「臨床試験の理論と実際」
臨床試験を理解する
 医学生に「臨床試験」の実際を体験させるユニークな実習が,津谷喜一郎氏(東京医科歯科大学助教授・臨床薬理学)のもと行なわれている。
医学生に「臨床試験」の実際を体験させるユニークな実習が,津谷喜一郎氏(東京医科歯科大学助教授・臨床薬理学)のもと行なわれている。
この実習は「臨床試験の理論と実際」と題され,医学生に臨床試験を正しく理解させるための試みで,1993年から始められた。医学部3年生を対象に,2週間かけて行なわれる。 内容は主に3部で構成され,(1)第一相臨床試験受託機関(CRO)施設見学と討論,(2)製薬企業の訪問と討論,(3)お灸を用いた二重盲検無作為化比較試験をプロトコル作りから自分たちの手で行ない,実験者かつ被験者として体験する,というもの。
本紙では,教室の協力を得てこの実習に同行取材し,その内容をレポートした。
実習スタート
学生たちがこの実習を選択した理由はさまざまで,「薬がどのように開発されて自分の口に入るのか知りたい」,「臨床試験や,製薬会社などによいイメージがなく,本当はどんなものか知りたい」,「製薬会社に興味がある」などがあげられた。参加した8名の学生には,臨床試験に対するネガティブなイメージだけではない関心の高さが感じられた。 初日は,津谷氏から臨床試験に関する講義を受ける。そこで3段階に分かれた臨床試験の流れが解説され,また学生に,現在の臨床試験の倫理的原則であるヘルシンキ宣言をひとりずつ読ませていく。また,4月に改定された新GCP(Good Clinical Practice,注1)についても学ぶ。CRO
2日目は,全国で16か所ある臨床試験第1相受託機関の1つ,北里研究所バイオイオトリックセンターを訪問する。このような医薬品開発の受託機関はCRO(医薬開発受託機関,コントラクト・リサーチ・オーガナイゼーションの略)と呼ばれている。第1相臨床試験の主な目的は人体における薬剤の安全性を確認し,体内での薬物動態(薬がどのように人体で動き,排出されるか)を検証すること。また,製薬会社で開発された薬剤が動物実験を経た後,初めて人体に投与される場でもある。この施設の担当医師である矢船明史氏とコーディネーターの武部雅人氏(薬剤師)の2人から,施設の概要や,ここで行なわれる試験が医薬品開発の中でどのような位置づけとなるのか,また第1相臨床試験で被験者となる健常成人男子で構成される医療ボランティアについて話を聞く。
学生たちは,1つの試験だけで膨大な量になる書類の束を見せられ,そこで行なわれていること1つひとつに細心の注意が払われていことを理解するのである。
製薬企業を訪問する
新薬が開発されるのに,かかる費用は 平均100億円,年月にして10年以上。開発されてもその8割は市場に出る前に脱落してしまうという。実習3日目は,山之内製薬株式会社を訪問。ここでは医薬品がどのように開発されていくかをについて知識を得る。
山之内製薬で開発された前立腺肥大症改善薬「ハルナール」の医薬品開発担当者から,前立腺肥大症の病態や分子生物学的な知見から,どのように開発され,商品として市場に出るのかを流れをおってプレゼンテーションされる。開発途中でオランダの薬理学者の提案した光学異性体単独での開発を取り入れ,第1相試験からやり直したエピソードなどを聞く。
また,社員として働く医師からも講義を受ける。企業内医師は,医薬品の開発全体を見渡すことのできる立場にあり,アメリカでは数多くの医師が企業に雇用されているのに対し,日本では数が少ないことなどが語られた。
一方,学生からは「臨床試験を人件費の安い海外で行なわれることもあるのか」など質問があげられた。
臨床試験を自分たちの手で
施設見学を終えると,学生自身が臨床試験を自分らの手でデザインし,実際に試験を実施する「模擬臨床試験」が始まる。今年は「間接灸の手に対する温め効果の無作為化比較試験」がテーマ。お灸を上腕のツボに据えて手が暖まるかどうかをみるものである。
津谷氏の指導やこれまで見学した施設で学んだことをもとに,臨床試験で実際に必要とされるプロトコール(臨床試験実施計画書),被験者への説明文書と同意書と,自分たちの手で1つひとつ作成していく。今回は2つのstudyがデザインされた。
作成した書類を手に,つくば市にある筑波技術短期大学とそこに併設される診療所を訪問。今回は診療所で試験を実施する。その際,お灸の取り扱いなどについては,診療所で患者の診療にあたる津嘉山洋氏(針灸師)の指導のもとに行なわれた。お灸をみるのもするのも初めての学生がほとんどである。
Study1試験では学生たちは4人ずつ2グループに分かれて,一方を実験者(観察者),もう一方を被験者と役割を決める。次はその逆の立場で試験を行なうので,学生はどちらも体験する。コンピュータを用いて無作為化された割付けが紙片に書かれた封筒法を用いる。
まず被験者4人は1人ずつブースに入り,割付けされたとおり,左右どちらか片方の腕にお灸を据える。被験者のどちらの腕にお灸を据えたか観察者にわからないように,この作業はカーテンを引いて行なわれる。これは,臨床試験の成功において重要なポイントとなるバイアス(偏り)が入らないようにとの配慮である。
その後,アイマスクで目を隠した観察者が,0(お灸を腕からはずした直後)分後, 5分後,10分後,20分後ごとに手の甲で被験者の手の甲に3回触れ,左右どちらが暖まっているかを計測する。観察者は暖かいと思われる側の手を挙げて(左右差が感じられない場合は両手をあげる),被験者に結果を知らせデータを記録させる,というデザインがとられた。
Study1終了後,客観的な判断を行なうstudy2に移行する。学生の中から1人,study1と左右逆の部位にお灸を据え,サーモグラフィで0分,5分,10分,20分と判定する。しかし,プリントアウトされたサーモグラフィの画像写真には,はっきりと違いが映し出されたわけではなかった。
実習の最終日には,自分たち作成した資料を配布し,学年全体の前でプレゼンテーションを行なった。
実習のもたらす効果
医学生の大半は,臨床試験についての教育を受けず,そのまま卒業して数年後に初めて臨床試験に参加するケースがほとんど。マスコミ報道などでネガティブイメージをもっている学生が多いという。津谷氏は,「この実習に参加した学生たちは,臨床試験に対してのイメージを自己修正した」と結論づける。カリキュラムをこなすごとに提出するレポートにそれが如実に表われている。
この実習の目的を津谷氏はこう語る。 「これまで多くの医師は臨床試験を片手間仕事と考えてきた。臨床試験のスポンサーとなる企業との付き合いかたも問題があった。これは臨床試験への導入が悪かったためだ。これを改善するには,早い段階で臨床試験の理論と実際を正しく理解させることが重要。実際に体験することで,学生は正しい理解が得られる」
また津谷氏は,「実習にお灸を用いたのは,臨床試験は新薬の治験だけでなく,医療技術評価の全般にわたる方法であり,また,人の主観的な手の暖まりというソフトなエンドポイントと,機械を使ってのハードなデータのどちらに意味があるのかを考えさせることも目的としている」と語った。
医薬品を使用する以上,医師のみならず患者も臨床試験に関して正しく理解する必要がある。この実習は,患者グループもオブザーバーとして参加しており,臨床試験を理解するための有効な方法であることは間違いないようである。
 |  |
 | 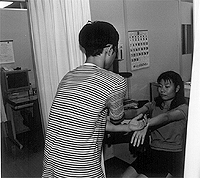 |
| 被験者はお灸を据え(左上),観察者はアイマスクを着用し,手の甲を使って触れる(右上)。判定結果を声には出さず被験者だけに挙手で伝える(左下)。これも周囲の者にかかるバイアスを極力避けるための配慮。また,被験者は本人の試験終了後,観察者となり試験を実施する側にまわる(右下)。 | |
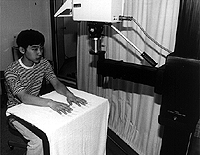 |  |
| study1終了後,サーモグラフィを用いて客観的に判断するstudy2へ(左)。すべての試験が終了した後,サーモグラフィの画像写真をみて検討する学生たち(右)。 | |
注1
GCP(Good Clincal Practice)
厚生省より出されたガイドラインで,「医薬品の臨床試験の実施に関する基準」のこと。医薬品の臨床試験の実施の関する基準で,臨床試験が倫理的,科学的に適正に実施されるよう,臨床試験を実施する際に製薬企業,医療機関,医師などが遵守すべき基本のルールを定めた基準をいう。日本では1990年から施行されている。日本,アメリカ,ヨーロッパの3極における医薬品規則ハーモナイゼーション国際会議(ICH)での合意に基づいて1997年4月に改定された。
