本邦のカテーテル治療の明日を考える(猪原拓,香坂俊,西原崇創)
対談・座談会
2019.07.01
【座談会】本邦のカテーテル治療の明日を考える | |

| |
|
循環器領域のカテーテル治療といえばその代表格は冠動脈へのインターベンション(PCI)であり,高リスクの急性冠症候群(ACS)症例に対してこの手技が果たしてきた役割は極めて大きい。一方で,COURAGE試験等の近年の大規模臨床試験の成果を踏まえて,低リスクのACSや安定狭心症に対するPCIについては世界的に慎重な運用が求められるようになってきている。2018年初頭にはORBITA試験の結果がLancet誌に発表され,安定狭心症のPCIでより厳密な比較を行うと「PCI後に認められる症状改善の多くは,プラセボ効果の可能性がある」との指摘がなされた。
こうした状況を踏まえて,米国では特に2011年以降,適切な適応のもとでのPCI施行が遵守されるようデータベース上での検証が行われるようになっている。日本においてもPCIがやや過剰に施行される傾向が指摘されており,2018年度診療報酬改定では安定狭心症に対する術前虚血評価が義務付けられることになった。本座談会では米国の教訓も踏まえながら,PCIを含め過渡期を迎えた循環器領域のカテーテル治療全般に関して,今後の方向性を議論する。
猪原 循環器領域のカテーテル治療に関連するランドマークトライアル(MEMO)が近年相次いで発表されました。これらの知見により,国際的にはカテーテル治療の適応が厳格化される方向性になっています。一方,本邦のJROAD(循環器疾患診療実態調査)によると,2018年度に安定狭心症に対する待機的PCIは約20万件,不整脈に対するカテーテルアブレーションは約8万5千件施行されるなど,いずれも増加傾向にあります1)。
今後はカテーテル治療の適応に関して,日本国内においても活発な議論が行われることが期待されます。今回の座談会ではPCIとアブレーションに焦点を当てつつ,日本における課題と展望について議論を進めていきます。
「エビデンスの煮え湯」を政治的介入で飲まされた米国
猪原 まずはPCIに関して。米国ではCOURAGE試験の発表後,待機的PCIの施行数が3割減少したとする報告もなされています2)。この背景について,香坂先生から解説をお願いします。
香坂 ちょうど私が米国でカテーテル治療を行っていた2007年に,COURAGE試験が発表されました。当時はまだ狭窄を解除することが患者さんの予後に貢献できると広く信じられていましたので,安定狭心症に対するPCIの予後改善効果が限定的であると示されたことは,循環器専門医に大きなインパクトを与えました。その一方,「臨床試験とリアルワールドは別物」「患者集団や診療環境が異なる」といった異論も多数出たのを覚えています。
猪原 大規模臨床試験の結果に対して,よくみられる反応ですね。
香坂 ただCOURAGE試験がちょっと違ったのは,その後に大きな政治的・学術的な介入があったことです。
米国の医療費を疾病分類別にみると循環器疾患が最上位となり,中でも虚血性心疾患の占める割合が高くなっています。米国の議員は「納税者を代表している」という意識も強いですから,COURAGE試験のように税金を使った臨床試験から重要な知見が得られたにもかかわらず医療費の抑制に乗り出さないのは「有権者に対する裏切り」のように考えます。
実際,COURAGE試験の主任研究者が議会に招聘されるなど,社会的な関心は高まりました。循環器関連学会はこれを受ける形で,診療ガイドラインの推奨を改訂し,さらにPCI施行に関するAUC(appropriate use criteria;適切性基準)を2009年に発表するに至っています。
西原 すると,COURAGE試験を臨床現場や学会が受け入れる形でPCIの施行数が減ったわけではないのですか。
香坂 当初の変化は緩やかなものでした。COURAGE試験の発表からしばらくは,PCIの施行数はそれほど減っていないはずです。
猪原 確かニューヨーク州で,AUCを満たさないPCIに対してはメディケア/メディケイドの支払いを認めないという通達が出たあと,PCI施行数が激減しましたよね3)。
香坂 あれはトリッキーな試みで,「認めない可能性がある」という通達を出したのです。ただその直後からAUCは遵守されるようになり,2012年を境に施行数が激減しました。保険を切られるという事態になる直前で,医療現場がブレーキを踏んだ形となりました。
つまり,米国においても純粋に学術的な意味での効果は限定的な範囲に留まり,現実は政治的介入によって医療者側が「エビデンスの煮え湯」を飲まされたことになります。このように米国でのEBMの実践は,RCTの結果を論文化してガイドライン上での推奨を変更するといった「きれいごと」だけでは済まないことも多々あります。
適応を判断する「プロセス」が抜け落ちている
猪原 米国では,AUCをレジストリデータに当てはめることによって実臨床で施行されているPCIの適切性を評価する試みも行われています。2009年から14年にかけて,不適切な適応のもとに施行されたPCIが26.2%から13.3%に減少し,施設間のばらつきも小さくなっています(図)2)。
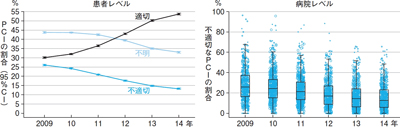 |
| 図 米国におけるAUC評価に基づく待機的PCI施行の年次推移(文献2より)(クリックで拡大) |
では同じ基準を日本に当てはめるとどうなるか,というのが私どもの研究です。慶大病院と関連15施設によるKiCS-PCIレジストリを用いて検討したところ,待機的PCIのうち30.7%が不適切であると判定されました4)。
西原 適応を適切に評価して患者にとってベストな治療法を選択するということを行いにくい構造的な問題が,その背景にあるのではないでしょうか。というのも,「手技の件数が多ければ多いほどいい病院」とされていて,一般誌でもそういった特集が組まれますよね。さらには診療報酬によって厚労省がその風潮を後押している側面があって,件数が増えるほど病院経営的にも好ましいわけです。
猪原 確かに手技数のアウトカムへの影響(volume-outcome relationship;VOR)に関する研究では,病院当たりの手技・手術件数が増えることで合併症発生率や死亡率が下がると言われています。ただ,それらは医療における質評価の3指標――ストラクチャー(医療提供体制),プロセス(臨床過程),アウトカム(治療結果)のうち,ストラクチャーとアウトカムの評価でしかありません。プロセスも含めた医療の質評価が重要だと私は考えています。
香坂 私が2009年に日本の診療現場に戻った時に違和感を抱いたのは,まさにそこでした。「狭窄あり,カテ実施」といったフローが広く実施されており,症状の中身や虚血の重症度を丁寧に評価して適応を評価するプロセスが当時は抜け落ちていたのです。
猪原 日本はCTへのアクセスが優れていることもあって,従来は冠動脈CTによる解剖学的評価が好まれてきました。近年は機能的虚血評価の重要性が認識されるようになり,中でもFFRが急速に普及しています。それにもかかわらず,待機的PCIの施行数は依然増え続けているのが現状です。
西原 不思議なことです。検査結果を解釈してPCIの適応を判断するプロセスにおいて,主観の入り込む余地があるのが一因かもしれません。薬物療法の効果をきちんと評価しないままカテーテル治療を実施して,結果的にどちらが効いたのかわからないまま診療を続けるパターンも多いはずです。
香坂 まずは運動負荷心電図,次に画像検査に進んで,それでもcontroversialならばFFRというように,本来は虚血評価にもヒエラルキーが存在します。それらを並列で扱って手当たり次第に検査をすると,わけがわからないことになります。
今後は循環器内科医としては,手技を学ぶばかりではなく,その適応判断についても深い知識を要求されることになるでしょう。理想論かもしれませんが,こうした手技前の評価に関して系統的なトレーニングを受けると,自然に「適応のない」手技に鼻が利くようになります。
カテーテルアブレーションはPCIの歩んだ歴史と類似!?
猪原 PCIと同様に国内で施行数が年々増えているのが不整脈,特に心房細動に対するカテーテルアブレーションです。ところが近年のRCTによれば,その治療効果はかつて考えられていたよりも限定的なのかもしれないとの結果が出ています。
西原 カテーテルアブレーションによる根治が期待されていましたが,心房細動はそんなに簡単な病気ではなかったということでしょう。もちろんアブレーション自体は決して悪い治療ではありませんし,効果的な患者群は存在します。でもPCIが冠動脈の局所治療であることと同様,アブレーションも局所治療なのです。その適応は限定的であり,動脈硬化に対する薬物治療と同様に,他の治療とのバランスを優先すべきだと考えます。
猪原 そうなると,心房細動に対するカテーテルアブレーションは,安定狭心症に対するPCIと似た位置付けになってきたように感じます。
西原 同じ歴史を歩んでいますよね。バルーンやステント,ガイドワイヤーが進化することによって,複雑な病変に対するPCIは容易になりました。その結果として適応が広がり,手技が成熟すると安全性も上がるため,本来は必要でない患者にまで治療が行われるようになった。同様にアブレーションも,デバイスの進歩により手技自体は容易になってきています。効果を過信せずに,今後は適応を見直す時期に来ているのでしょう。
猪原 米国は医療施設が集約化されていて,施設ごとの専門医数も定められているため,十分な経験症例数が保証されます。日本の場合,循環器専門医研修施設も専門医の数自体も米国より多いくらいです。カテーテル治療の経験を積みたいというバイアスがあると適応の評価が甘くなる。そういった背景も影響を与えているように思います。
香坂 供給が需要を生む側面もあって,手技のできる専門医は症例数を増やそうとするし,制度的な歯止めも効きません。しかしPCIに関しては,前述のVORの国際的知見に基づけば年間施行数は200~400件がカットオフとなり,多くの国は施設の集約化や専門医数の制限に乗り出しています。
西原 実際の現場の視点で考えてみても,循環器内科の常勤医数人で24時間のプライマリーPCIを提供するのは無理があります。働き方改革でそういった状況も許されなくなるでしょう。
香坂 日本でも心臓外科領域では,10年ほど前から学会主導でデータベースを用いたVORの算出を行い,それぞれの地域の状況に合ったシステム構築への支援を開始していると聞きます。
猪原 日本の医療制度全般に通じる課題だと思います。
日本の医学界の自助努力が求められている
西原 これは不整脈専門医としての自戒の意味を込めて言いますが,自分の専門とする治療に対してネガティブな臨床研究が出たときに,そのエビデンスを客観的に評価できない医師が多いと思うのです。不思議なことに,CABANA試験について真正面から議論する場面をみたことがありません。海外の臨床試験の結果を素直に受け止め,日本の診療現場での活用について議論する文化を成熟させる必要があります。
猪原 重要なご指摘です。今年3月の日本循環器学会学術集会では,ORBITA試験について討論するプログラム(コントロバーシー「PCIの効果はプラセボか? ORBITA試験から考える」)が企画され,香坂先生が演者を務めました。
香坂 大変貴重な機会でしたし,ORBITA試験は読み込むとかなり練られた試験であることに私も気付かされました。この試験ではPCIの効果を客観的に判定するために①SAQ(シアトル狭心症質問票),②シンチやFFRによる虚血の定量的評価,③適切な薬物療法を含むABCDE(抗血小板薬,β遮断薬,スタチン,食事,運動)の外来での導入,の3つのステップが徹底されています。
日本の診療現場は,症状の確認やスタチンの投与量などでまだ改善できる点はあるように思います。まずはCOURAGE試験やORBITA試験と同じ土俵に立つことから始める必要があるでしょう。手技前の評価にしても,国際的には外来での精査が想定された推奨が打ち出されていて,綿密な評価なしにはカテーテル治療に対する保険が下りなくなっています。
猪原 日本でも2018年度診療報酬改定によって,安定狭心症に対するPCIの算定要件として機能的虚血評価が義務付けられるようになりました。
香坂 算定要件は比較的緩めの設定であったように思います。ですが,その抜け道を探すのではなく,むしろ「プロフェッショナルの集団自らが,今後より厳密にわが国の診療実態に合ったPCIの適応を考えていく」という契機にしなくてはならないと感じています。
猪原 その意味では,CVIT(日本心血管インターベンション治療学会)を中心とした「標準化PCI」プロジェクトが始まりました。これはJ-PCIレジストリを用いて各施設を評価し,それらを全国平均と比較することで各施設のPCIの質が全国平均からどの程度離れているかを可視化してフィードバックを行うというものです。
香坂 インターベンションに関連した学会がこうした事業を主体的にやるのは素晴らしいことで,世界的にもあまり例がないと思います。
猪原 こうした学会レベルの取り組みが,臨床現場にどのように反映されるのか。今後注視していかなければならいない点です。
西原 そうですね。現時点ではPCIの施行数は増えているわけですから。
香坂 臨床医の立場でみると,こういったフィードバックを受けるのを窮屈に感じる人もいるでしょう。でも新薬やデバイスの価格が高騰し医療財政の破綻が現実味を増す中でこれまでのやり方を続けると,専門医集団が自らの首を絞める結果になりかねません。
冒頭に話した通り,米国は財政事情を旗印に,専門医集団に政治的介入を行った経緯があります。私は2018年後半から19年前半の間に再び米国で診療に従事していたのですが,この傾向はますます強まっていると感じました。メディケアやメディケイドといった公的保険機関や民間医療保険会社などのいわば“Payer”の裁量権はますます強くなっており,医師は彼らの認めた範囲でしか医療を行えなくなっています。
日本にはまだ,医師の自律性を保つ余地が残されているわけです。米国の轍を踏まないように,医学界の自助努力が問われているように思われます。
日本発のエビデンス創出,テクノロジー活用によるレジストリ構築
猪原 学会の役割としては,ガイドラインによる推奨も重要です。
香坂 確かにそうですね。「安定冠動脈疾患の血行再建ガイドライン(2018年改訂版)」でレジストリの役割が強調され,施設ごとの自己評価と改善を促したのは,個人的には意義のあることだと受け止めています。
西原 今年3月に発表された「不整脈非薬物治療ガイドライン(2018年改訂版)」はCABANA試験の知見が反映されず,これはタイミングが悪かったとしか言いようがありません。今後の議論を期待したいです。
猪原 私が懸念するのは,日本発の質の高いエビデンスが少ないことです。論文を読み込むと,国際的な臨床試験の研究デザインからは逸脱しているものが散見されます。日本発のエビデンスによってガイドラインを作るのは重要なのですが,日本だけが独自の方向に行ってしまう危険性もあるのではないでしょうか。
香坂 大数の法則の通りで,国際的な大規模臨床研究の結果はそんなに簡単に覆せるものではありません。死亡や脳卒中などのハードアウトカムをターゲットとしたRCTは特にそうです。こうした研究の結果に準拠した国際ガイドラインの「骨」の部分は信頼しつつ,日本発のエビデンスの在り方を模索していくことが大切でしょう。
西原 RCTは膨大な費用がかかることもあって,製薬会社やデバイスメーカー頼みになっているのが現状としてありますよね。
香坂 現在進行中のISCHEMIA試験には日本から慶大も参加しているのですが,米国国立衛生研究所(NIH)から90億円の研究資金が提供されています。米国政府が大規模臨床試験に積極的に投資するのは,それが結果的にCOURAGE試験のように医療費の適正化に貢献することを見越しているからだと思います。
西原 90億円は無理だとしても,日本も国家レベルでRCTに関与していくことが,今後は必要なのでしょう。
香坂 北欧3か国で最近行われたTASTE試験は,既存のレジストリに無作為割付けシステムを組込むことによって低コストのRCTを実現しました5)。国や学会が関与してカテーテル治療の臨床研究を今後推進していく上で,参考になる点が多いかと思います。
猪原 私が米国留学中に各種データベースを使用して感心したのは,データの質が高いことです。日米で大きく違うのはやはりマンパワーで,日本のレジストリは医師自身が忙しい臨床の合間にデータ入力するのに対して,米国の場合は各病院に専門のコーディネーターがいるほか,複数の拠点施設には統計解析の専門家が配置されています。また,産官学が連携してレジストリを構築する気運が高まっていて,ステークホルダーの共有財産となっています。そういう良いサイクルが回り始めていて,羨ましい状況にありました。
西原 日本はマンパワーが少ないし,病床規模も小さい。そうした状況で,同じ土俵に上るにはどうしたらいいでしょうか。
猪原 課題はあるにしても,期待したいのは電子カルテなど医療ITの利用です。さらに日本には国民皆保険制度やDPCデータといった強みがあります。これらのデータをできるだけ人的資源に頼らない方法で統合させることで,マンパワーの少なさをカバーできる可能性があります。
香坂 テクノロジーの進化には,私も期待しています。手技の適正化において,大きな可能性を秘めているはずです。
例えば,リスクの可視化ですね。PCIの本質として,ハイリスク症例のほうが得られるベネフィットは大きくなります。でも医師としては合併症が怖いので,低リスク症例のほうで手技の適応を前向きに考えるというバイアスが生じます6)。そのバイアスを少しでも補正するために,将来的に,電子カルテ上で症状や検査データを打ち込むと,手技を行う/行わないによって死亡率や合併症発生率などのデータがどの程度変わるかが可視化されるようになるでしょう。そうすると,ガイドラインによる推奨等とは違ったレベルで,手技の適正化が進むかもしれません。
西原 特に循環器は客観的データが豊富なので,医療ITや人工知能が活用しやすい領域ですね。
猪原 今回はPCIとカテーテルアブレーションの話題を中心に,カテーテル治療の適応について議論してきました。循環器領域におけるその他のカテーテル治療として,TAVI(経カテーテル大動脈弁留置術)/TAVR(経カテーテル大動脈弁置換術)も施行数が増えています。これらはデバイスが高額で高齢者が対象となるケースも多いことから,より慎重な適応が求められるでしょう。さらに言えば,侵襲を伴う手技・手術全般に共通する課題にまで,今回の議論を発展させることができたと思います。ありがとうございました。
(了)
参考文献・URL
1)日循.循環器疾患診療実態調査.
2)JAMA. 2015[PMID:26551163]
3)J Am Coll Cardiol. 2017[PMID:28279290]
4)JACC Cardiovasc Interv. 2014[PMID:25234672]
5)N Engl J Med. 2013[PMID:23991656]
6)Lancet. 2018[PMID:29893216]
 こうさか・しゅん氏
こうさか・しゅん氏
1997年慶大医学部卒。国内での研修を経て,99年からColumbia大St. Luke’s-Roosevelt Hospital内科Resident,Baylor大Texas Heart Institute循環器内科Clinical Fellow。その後Columbia大循環器内科スタッフ(臨床講師)を経て2008年に帰国。慶大において循環器領域の診療・教育に従事する傍ら,12年から医療科学系大学院(臨床研究)開設。14年から東大医療品質評価講座(HQA)特任研究員,16年から日本医療研究開発機構(AMED)Program Officer,18年からStanford大Visiting Scholarをそれぞれ併任。
 にしはら・しゅうぞう氏
にしはら・しゅうぞう氏
1996年日大医学部卒。聖路加国際病院にて研修医・内科チーフレジデント,循環器科および感染症科専門研修を行ったあと,聖路加国際病院心血管センター,SUBARU健康保険組合太田記念病院,東京医大八王子医療センター循環器内科を経て2019年より現職。その間,心臓血管研究所付属病院にて不整脈治療の研修を行う。現在は臨床のみならず,若手医師やコメディカルの教育システムの開発,離島・へき地への遠隔医療サービスの開発にも力を入れている。
 いのはら・たく氏
いのはら・たく氏
2007年東北大医学部卒。聖路加国際病院研修医・内科チーフレジデント,循環器科専門研修を行ったあと,慶大の医療科学系大学院(臨床研究)1期生となる(15年修了)。16年より米国循環器疾患レジストリの総本山であるDuke Clinical Research Instituteにおいて,Research Fellowとして臨床研究に携わる。19年7月よりカナダのBritish Columbia大Vancouver General Hospital, Interventional CardiologyにおいてClinical Fellowとして研修を開始。
いま話題の記事
-
忙しい研修医のためのAIツールを活用したタイパ・コスパ重視の文献検索・管理法
寄稿 2023.09.11
-
人工呼吸器の使いかた(2) 初期設定と人工呼吸器モード(大野博司)
連載 2010.11.08
-
連載 2010.09.06
-
事例で学ぶくすりの落とし穴
[第7回] 薬物血中濃度モニタリングのタイミング連載 2021.01.25
-
寄稿 2016.03.07
最新の記事
-
医学界新聞プラス
[第4回]脆弱性骨盤骨折
『クリニカル・クエスチョンで考える外傷整形外科ケーススタディ』より連載 2024.04.26
-
医学界新聞プラス
[第3回]わかりやすく2つの軸で分類して考えてみましょう
『心理社会的プログラムガイドブック』より連載 2024.04.26
-
医学界新聞プラス
[第1回]平坦な病変 (1)色調の変化があるもの
『内視鏡所見のよみ方と鑑別診断——上部消化管 第3版』より連載 2024.04.26
-
医学界新聞プラス
[第1回]心エコーレポートの見方をざっくり教えてください
『循環器病棟の業務が全然わからないので、うし先生に聞いてみた。』より連載 2024.04.26
-
医学界新聞プラス
[第1回]バルーン閉塞下逆行性経静脈的塞栓術(BRTO)
『IVRマニュアル 第3版』より2024.04.26
開く
医学書院IDの登録設定により、
更新通知をメールで受け取れます。
