身体疾患管理とメンタルケアの統合に向けて(伊藤弘人,樋口輝彦)
寄稿
2013.09.30
【寄稿】
身体疾患管理とメンタルケアの統合に向けて
国立高度専門医療研究センターによるナショナルプロジェクト
伊藤 弘人((独)国立精神・神経医療研究センター)
樋口 輝彦((独)国立精神・神経医療研究センター)
メンタルケアの充実が,身体疾患の改善に寄与する
身体疾患を有する患者は,一般人口に比し,Depression(うつ病とうつ状態)を合併・併発する割合が高いことが知られています。メタ分析ではDepressionの有病率は,がんで13-20%,脳卒中で29-36%,心不全で22%,糖尿病で11%,アルツハイマー病で15-63%,およびパーキンソン病で17%に上ります1)。Depressionとの合併・併発が,身体疾患の予後に悪影響を及ぼすことを示すメタ分析結果も多くあります1)。
また,Depressionと密接にかかわる生活習慣(喫煙・不健康な食事やアルコール摂取・運動不足)の管理は,非感染性疾患対策(註)においても重要です。Depressionの治療を身体疾患治療に組み込むことで,治療アドヒアランスの向上や生活習慣の改善がみられ,身体疾患の予後・生命予後も改善することを示す報告もあり1),臨床研究も,著名な国際誌に多数発表されています。
日本における"両輪のケア"実現に向けて
本邦でも本年度から始まった都道府県の医療計画に,がん・脳卒中・急性心筋梗塞・糖尿病に続く5疾病目として精神疾患が追加され,健康日本21(第2次)では,生活習慣の改善における「こころの健康」の重要性が指摘されました。保健医療制度の総論上は,上記の関連性が認識されていると言えます。
ただ実際に,身体疾患治療とメンタルケアを両立できている臨床現場は多くありません。両立に不可欠なのは,一般病院における精神科リエゾン・コンサルテーション機能の強化,および慢性疾患の治療を地域で担う「かかりつけ医」のDepressionに関する診断・治療能力の向上支援です。しかし本邦の一般病床精神科は縮小傾向で,また「かかりつけ医」におけるメンタルケアの啓発は進められていますが,海外で推奨されている専門医(うつ病の診断治療に関する臨床経験が豊富な精神科医・心療内科医)との継続的な連携が図られている事例は少ない状況です。さらに,エビデンスを蓄積する臨床研究の基盤整備も十分とは言えません。
こうした課題があるなか,昨年度から開始されたのが,国立高度専門医療研究センター全6センターが協同する「身体疾患患者へのメンタルケアモデル開発に関するナショナルプロジェクト」です(図1)1)。本プロジェクトの目標は,慢性身体疾患を有する患者のDepressionの評価と治療の連携モデルを開発することで,身体疾患とうつ病等の治療の最適化を促進し,健康寿命の延伸をめざすことです。
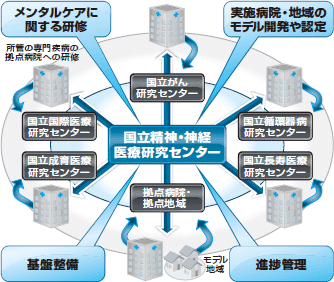 |
| 図1 プロジェクトの概要 |
構成は大きく,下記の三要素に分けられます。
1)専門疾病医療チームのための包括的なDepression管理研修の開発・実施
2)地域連携治療モデルの多次元的開発と導入先進事例の紹介
3)臨床研究基盤整備と臨床支援モデルの開発
"洗練された" メンタルケア のポイントとは
身体科の医療チームは日常的に,献身的なメンタルケアを提供しています。新たな研修の開発・実施においては,より精神医学的に"洗練された"治療・ケアが提供できる手掛かりを示すことが目的となります。
"洗練"という言葉はやや情緒的ですが,精神医学の領域の最新エビデンスを盛り込んだ治療・ケアを意味します。ポイントは,(1)軽症うつ病への治療には,抗うつ薬以外を第1選択肢として考えること,(2)全患者の数%程度に当たる重いうつ状態が続く患者には,専門医のコンサルテーションを受ける仕組みを組み込むこと,です。さらに(3)慢性疾患の管理(疾病の説明・患者の疾病受容への支援・治療アドヒアランス向上など)における,精神医療分野で蓄積されてきたノウハウの活用も,より高度なステップアップ研修にてめざします。
研修の最終目標は,拠点病院でうつ病治療におけるコーディネート機能を担える人材を養成することにあります。身体疾患を伴ううつ病の段階的治療(Stepped care)において,第1段階の介入であるうつ病への「気づき」を担い,第2段階以降の専門的介入を行える医療者につなげられることが,コーディネーターに求められるレベルです。
日本サイコオンコロジー学会や日本臨床救急医学会で開発・蓄積された手法を基盤とし,既に各国立高度専門医療研究センターの職員に向け,コアプログラムに専門疾病ごとの特性を加味した研修を実施しています。また,各センター所管の学術団体の総会(日本循環器心身医学会,日本糖尿病合併症学会,日本老年医学会,日本うつ病学会)にて,ジョイントプログラムも開催しました。
地域連携の先進事例をモデルに
さて,"洗練されたケア"の実現に当たっては,専門医のコンサルテーションを受ける仕組みの構築が必要ですが,一般病院精神科が縮小する中では,病院内への専門医の配置は困難な場合も多くあります。そこで本プロジェクトでは次善の策として,持続的で緩やかな「地域連携チーム」をモデル的に構築しています。
「地域連携チーム」の最小単位は,公的機関を含む複数の組織の複数の医師(精神科医を含む)であり,その会議体が「地域連携会議」です。この地域連携会議の運営を活発化することで,一般病院精神科機能を実効的に補強・補完するという考え方に立つものです。
モデル事例としては,腎透析に移行するリスクの高い糖尿病患者に対して,メンタルケアを盛り込んだ疾患管理プログラムを提供することで重症化予防をめざす,広島県呉市などの取り組みがあります。そのほか,がん緩和(静岡県浜松市など数地域),心臓病(兵庫県神戸地域),脳卒中(大阪府千里地域),認知症(長野県東信地域,岐阜県西濃地域,熊本県荒尾地域),自殺対策(愛知県の数地域)など,既に複数のモデル地域が存在しています。地域住民の慢性疾病管理に責任を持つには,医療機関が公的セクターと共同できることが必須要素となります。今後もこうした要素を備えた先進地域を紹介し,プロジェクト開発に取り入れていく考えです。
情報通信技術と患者手帳を 活用したフォローアップ
これらの先進事例を基に構想されたのが,情報通信技術(ICT)を活用して患者の情報を共有し,受療・服薬中断の防止や,症状の変化に対応する治療のフォローアップ支援システムです(図2)。
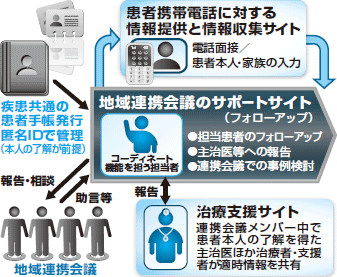 |
| 図2 フォローアップ支援システム |
情報の共有に当たっては個人情報の保護が最大の課題でしたが,解決策として,個人情報はオフラインの患者手帳(=地域連携クリティカルパス)に集約し,この手帳を匿名化可能なICTでつなぐ手法を開発しました2)。個人情報の保護範囲の変化に応じ,随時情報を組み込んでいける柔軟性も備えています。
また,患者手帳はバインダー形式とすることで,例えば脳卒中患者の手帳にも,必要に応じてうつ病の情報をまとめたリーフレットを挟み込んでいけるように工夫し,一人の患者に関連する精神・身体疾患を網羅した"疾患特異的ではない"手帳を作成するに至りました。このICTによる支援システムは現在,いくつかのモデル地域での運用を開始しています。
*
本プロジェクトでは,メンタルケアを身体疾患治療に統合していくことで身体の健康と心の健康とを早期から,同様に考えることを推奨しています。今後はシステムを活用した臨床研究も行って日本独自のエビデンスを蓄積するとともに,緩やかなゲートキーパーとしての地域の役割を明らかにすることで,必要な医療政策と連動していくことを願っています。
註)WHOが提唱。心血管疾患,糖尿病,がん,慢性呼吸器疾患の予防とコントロールには,喫煙・運動不足・不健康な食事・過度の飲酒の管理が必要とするもの。
参考文献
1)メンタルケアモデル開発ナショナルプロジェクト
2)伊藤弘人ほか.保健医療福祉サービスの連携を支える新たな情報通信技術システムの開発.社会保険旬報.2013 ; 2531 : 10-4.
伊藤弘人氏
1991年東大大学院医学系研究科博士課程修了。厚労省大臣官房厚生科学課科学技術調整官を経て,2006年より国立精神・神経医療センター(10年より国立精神・神経医療研究センター)精神保健研究所・社会精神保健研究部部長。
樋口輝彦氏
1972年東大医学部卒。群馬大助教授,昭和大藤が丘病院教授を経て,99年国立精神・神経医療センター国府台病院副院長,2000年同院院長。04年より同センター武蔵病院院長。07年より同センター(10年より国立精神・神経医療研究センター)総長を務める。
いま話題の記事
-
忙しい研修医のためのAIツールを活用したタイパ・コスパ重視の文献検索・管理法
寄稿 2023.09.11
-
人工呼吸器の使いかた(2) 初期設定と人工呼吸器モード(大野博司)
連載 2010.11.08
-
連載 2010.09.06
-
事例で学ぶくすりの落とし穴
[第7回] 薬物血中濃度モニタリングのタイミング連載 2021.01.25
-
寄稿 2016.03.07
最新の記事
-
医学界新聞プラス
[第2回]心理社会的プログラムを分類してみましょう
『心理社会的プログラムガイドブック』より連載 2024.04.19
-
医学界新聞プラス
[第3回]人工骨頭術後ステム周囲骨折
『クリニカル・クエスチョンで考える外傷整形外科ケーススタディ』より連載 2024.04.19
-
医学界新聞プラス
[第2回]小児Monteggia骨折
『クリニカル・クエスチョンで考える外傷整形外科ケーススタディ』より連載 2024.04.12
-
医学界新聞プラス
[第5回]事例とエコー画像から病態を考えてみよう「腹部」
『フィジカルアセスメントに活かす 看護のためのはじめてのエコー』より連載 2024.04.12
-
医学界新聞プラス
[第3回]学会でのコミュニケーションを通して自分を売り込む!
『レジデントのためのビジネススキル・マナー――医師として成功の一歩を踏み出す仕事術55』より連載 2024.04.12
開く
医学書院IDの登録設定により、
更新通知をメールで受け取れます。
