一歩進んだ臨床判断
[第8回] 入院中の患者に新たに出現した皮疹,これって薬疹?
連載 谷崎 隆太郎
2020.02.24
一歩進んだ臨床判断
外来・病棟などあらゆる場面で遭遇する機会の多い感染症を中心に,明日からの診療とケアに使える実践的な思考回路とスキルを磨きましょう。
[第8回]入院中の患者に新たに出現した皮疹,これって薬疹?
谷崎 隆太郎(市立伊勢総合病院内科・総合診療科副部長)(前回よりつづく)
|
こんな時どう考える?
脳梗塞後遺症で左上下肢の不全麻痺と軽度の嚥下障害がある76歳男性が,誤嚥性肺炎にて入院して4日目。現在は嚥下訓練を行いながらアンピシリン・スルバクタムの点滴が継続されている。幸い治療経過は順調だが,本日「体が痒い」との訴えでナースコールが……。訪室すると腹部と両側大腿に掻痒感を伴う紅斑が出現している。体温は37.5℃で皮疹に痛みはなく,眼結膜・口腔粘膜に異常は認めない。看護師は何を考え,医師にどう報告すべきだろうか? |
入院中の患者に新たに生じた皮疹は,まず薬疹を考える
入院中の患者さんに新たに生じた皮疹は,だいたい薬疹のことが多いです。やや極論過ぎる気もしますが,看護師の皆さんが実際に遭遇する頻度やその後の対応の重要性を考慮すると,入院中の患者さんに新たに生じた皮疹はまず薬疹の可能性を考えて良いと思います。もちろん,帯状疱疹などもたまに見掛けます。オムツ使用中であれば接触性皮膚炎も多いです。
さて,薬疹とはその名の通り,薬剤投与がきっかけで起こる皮疹のことです。ピンクから赤の斑状(macules)~丘状(papules)の皮疹が生じ,次第に癒合していきます。約80%以上が斑状疹・丘疹(maculopapular rash)または麻疹様皮疹(morbilliform rash)で,残りの5~10%程度が蕁麻疹と言われています1)。具体的な皮膚の所見は,教育目的に医療情報を提供するウェブサイトからも参照できますのでご覧ください。
通常は皮疹のみで粘膜障害は見られません。全身症状としては,38.5℃未満の発熱はよく見られます。発症時期は,典型的には薬剤投与開始から4~21日で起こり,遅延型のIV型アレルギーが関与すると言われています。ほとんどの場合,皮疹は原因薬剤中止により急速に消退し,1週間以内には自然に消失します。ですので,皮疹が出現した患者さんをアセスメントする際には,投与中の薬剤と,投与されてからの日数が情報収集の大切なポイントになります。
■備えておきたい思考回路
入院患者に新たに生じた皮疹は薬疹かもしれないので,投与されている薬剤とその投与日数を確認する。
薬剤投与早期に起こる皮疹で注意すべき点は
投与4日後以降と言わず,即時型のI型アレルギーにより薬剤投与早期に蕁麻疹を起こすこともありますが,その鑑別で最も重要なことはアナフィラキシーショックの有無です。やはり皮膚所見は蕁麻疹が最も多く,紅斑や血管浮腫なども起こり得ます。アナフィラキシーショックを疑った場合は当然ながらABC(A:airway[気道],B:breathing[呼吸],C:circulation[循環])に異常がないか確認することが重要です。具体的には,吸気時の喘鳴や努力様呼吸の出現,呼吸数増加,SpO2低下,血圧低下などです。
ちなみにアナフィラキシーを起こすと全身の血管透過性が亢進してさまざまな臓器症状を来します。また,腸管の血管透過性亢進を反映して腹痛や下痢などを来すこともありますので,D:diarrhea[下痢]の有無もぜひ確認しましょう。薬剤によるアナフィラキシーショックを疑ったら直ちに原因薬剤の投与を中止することは当然ですが,それだけでは治療不十分ですので,医師に報告しつつアドレナリン0.3 mgを大腿外側に筋注する準備をしましょう。
薬剤投与早期に起こる皮疹は他にも,後述する急性汎発性発疹性膿疱症(Acute Generalized Exanthematous Pustulosis:AGEP,エイジェップ)があります。多くは「抗菌薬の投与」から3日以内の早期に起こってきますが,抗菌薬以外の薬剤ではもう少し時間を空けて起こるとされています1)。
■備えておきたい思考回路
ABCDの異常を伴う皮疹を見たら,まずアナフィラキシーショックを念頭に置いてアセスメントする。
重症薬疹の種類と疑うポイント
頻度はまれながら,薬疹は重症化することがあります(表1)。重症薬疹のうち,代表的なものがスティーヴンス・ジョンソン症候群(Stevens-Johnson Syndrome:SJS)と中毒性表皮壊死症(Toxic Epidermal Necrolysis:TEN)です。全身に水疱形成,皮膚の脱落,粘膜のびらんなどを引き起こす重篤な薬疹であり,死亡率も10%と高めです。侵されているのが体表面積の10%未満ならSJS,10~30%ならSJS-TEN,30%を超えるとTEN(テン)と呼ばれます2)。一見正常そうな皮膚を擦るとズルッと表皮剥離を起こすニコルスキー現象を来すことで有名です。
| 表1 重症薬疹の臨床所見(文献2~4より筆者作成)(クリックを拡大) |
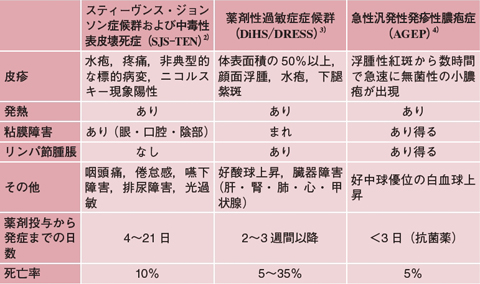 |
そして,薬剤性過敏症症候群も重要です。Drug Reaction with Eosinophilia and Systemic Symptoms(DRESS)(ドレス)と呼ばれたり,Drug-induced Hypersensitivity Syndrome(DiHS)(ディース)と呼ばれたりしますが,どちらもほぼ同様の疾患と考えられており,DiHS/DRESSと並列で表記されることが多いです。この重症薬疹の特徴は,なんといっても薬剤投与から症状出現まで2~3週間以降という,他の薬疹と比べて発症時期が遅いことです。加えて,特定の薬剤で起こる頻度が高いことも知られています3)(表2)。そしてリンパ節腫脹や臓器障害(肝臓,腎臓,肺,心臓など)を合併することが特徴で,重度の臓器障害を来した場合,最悪死に至ることもあります。また,発症にはヒトヘルペスウイルス6型を主としたウイルスの活性化が関与しているとも言われています3)。
| 表2 DiHS/DRESSの主な原因薬剤(文献3より筆者作成)(クリックを拡大) |
 |
先ほど紹介したAGEPは,紅斑の上に毛穴に一致しない無菌性の小膿疱ができる薬疹です。多くは抗菌薬が原因であり,やはり原因薬剤中止により比較的早期に改善します。重症例はまれですが,びまん性の粘膜障害を合併し,多臓器不全や播種性血管内凝固に陥った例も報告されています4)。
以上のような重症薬疹を疑うポイントについてまとめると,薬剤投与後の皮疹を見たら「粘膜障害,38.5℃を超える発熱,水疱形成,顔面の浮腫・紅斑,リンパ節腫脹」などの合併を確認することが重要です1)。看護師の皆さんが「薬疹かな?」と思って医師へ報告する際には,これら,重症化の徴候もぜひ意識してみてください。
■備えておきたい思考回路
薬疹かな? と思ったら重症薬疹の徴候がないか,チェック!
冒頭の男性は,抗菌薬投与4日目に新たに生じた左右対称性の皮疹であり,まずは薬疹を考えました。重症化の徴候である高熱や粘膜障害,水疱形成などは認めず,顔面の浮腫やリンパ節腫脹がないことも確認し,状況を医師に報告しました。やはり薬疹が疑われるとのことで,抗菌薬が変更され,抗ヒスタミン薬の内服が追加されました。
|
今日のまとめメモ
抗菌薬は,入院患者で使用される頻度が高い薬剤であると同時に,薬疹を起こす頻度が高い薬剤でもあります。薬疹かどうか自信を持てない場面もあるかと思いますが,重症化の徴候があるかどうかはぜひ意識してみてください。 |
(つづく)
参考文献
1)N Engl J Med. 2012[PMID:22738099]
2)Br J Dermatol. 2016[PMID:27317286]
3)Allergol Int. 2019[PMID:31000444]
4)J Am Acad Dermatol. 2015[PMID:26354880]
いま話題の記事
-
人工呼吸器の使いかた(2) 初期設定と人工呼吸器モード(大野博司)
連載 2010.11.08
-
寄稿 2016.03.07
-
連載 2010.09.06
-
事例で学ぶくすりの落とし穴
[第7回] 薬物血中濃度モニタリングのタイミング連載 2021.01.25
-
連載 2016.07.04
最新の記事
-
医学界新聞プラス
[第5回]事例とエコー画像から病態を考えてみよう「腹部」
『フィジカルアセスメントに活かす 看護のためのはじめてのエコー』より連載 2024.04.12
-
医学界新聞プラス
[第3回]学会でのコミュニケーションを通して自分を売り込む!
『レジデントのためのビジネススキル・マナー――医師として成功の一歩を踏み出す仕事術55』より連載 2024.04.12
-
医学界新聞プラス
[第1回]心理社会的プログラムと精神障害リハビリテーションはどこが違うのでしょうか
『心理社会的プログラムガイドブック』より連載 2024.04.12
-
医学界新聞プラス
[第2回]小児Monteggia骨折
『クリニカル・クエスチョンで考える外傷整形外科ケーススタディ』より連載 2024.04.12
-
対談・座談会 2024.04.09
開く
医学書院IDの登録設定により、
更新通知をメールで受け取れます。
