PFM導入の鍵は何か(牧野憲一,西澤延宏,鬼塚伸也)
対談・座談会
2018.07.16
【座談会】
働き方を改革し,最善の医療を提供する病院経営
|
 |
|
牧野 憲一氏(旭川赤十字病院院長)
西澤 延宏氏(佐久総合病院・佐久医療センター副統括院長兼副院長)=司会 鬼塚 伸也氏(長崎リハビリテーション病院) |
「入院時支援加算」が2018年度診療報酬改定で新設された。この動きは外来の段階から患者情報を集め,入院中や退院後の生活を見越した支援を行うPFM(Patient Flow Management,MEMO)への評価として注目されている。PFMをどのように導入し,進めていくべきか。
本紙では,かねてより自施設でPFM部門を導入・指揮してきた西澤氏,牧野氏,鬼塚氏による座談会を企画。PFMが患者・医療者・病院経営にもたらすメリットから,PFM実施に向けて敷くべき体制までを議論した。
西澤 これからの病院経営に当たり,PFMはすでに欠かせない概念です。PFMは予定入院患者の情報を入院前の外来段階で把握することで,入院前から退院後までの流れを効率化し,病院全体の労働生産性を向上させるものです。診療報酬が新設され,導入に本腰を入れる急性期病院も増えるでしょう。院内でどのようにPFM部門を立ち上げ,定着させていくべきか,今日はPFM部門を構築してきたお二人と話し合います。
PFMが必要な理由
西澤 佐久総合病院では2007年にPFMを担う部門を作りました。それから10年以上にわたり,スムーズな入退院を実現するシステム構築に努めてきました(本紙第3235号)。
牧野 旭川赤十字病院でPFMを開始した2013年当時,PFMは先進的な取り組みととらえられていました。この数年で,PFMへの関心は一気に高まった印象を持っています。当院も患者・医療者にとってより良いシステムになるよう試行錯誤を重ねています。
鬼塚 2018年3月まで長崎みなとメディカルセンターに勤務し,2012年の入院支援センターの設立に携わりました。その際には東海大病院や佐久総合病院のPFMを参考にしました。本日は長崎みなとメディカルセンターでの経験を中心にお話しできればと思います。
西澤 PFMが求められる背景には急性期病院を取り巻く経営環境の変化があります。病院の機能分化と平均在院日数の短縮が進み,病床稼働率を上げるために新入院患者数が増えました。患者の入れ替わりが激しくなったわけですから,入院中の患者の重症度,医療・看護必要度が上がり,入退院関連業務が増えるといった問題が生じてきたのです。
牧野 早期退院の推進によって自宅にすんなり退院する人が減り,転院・施設入所が増えたことも要因です。当院では2008~16年度の間に,転院患者は2倍になっています(図1)。また,緊急入院が入院患者の半数を占めるという事情からも,看護師が行う入退院関連業務の増加への対応が急務でした。
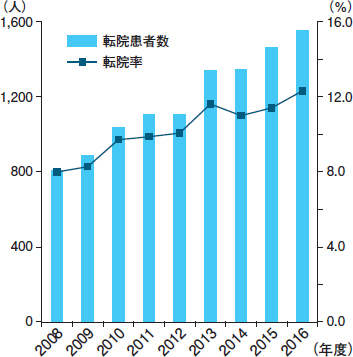 |
| 図1 旭川赤十字病院の転院患者数と転院率の推移(牧野氏提供) |
鬼塚 医師の業務量も増えましたね。患者の増加に伴って,日程調整や入院説明といった事務的な業務も増えたのです。診療に伴う記録量も増加傾向にある中ですから,現場の負担感はかなりのものでした。
西澤 こういった諸問題にメスを入れる取り組みがPFMです。その効果は医療者の負担軽減だけではありません。事前に外来で説明し,患者の話を聞く体制の整備はより良いサービス提供につながります。入院は患者にとって非日常で,入退院のイメージが難しいことは多いでしょう。手術や入院期間の説明,退院先のめどなどを入院前にしっかり共有する専門部署を持つことは患者満足度の向上にもつながります。
病院経営にも好影響
西澤 当院のPFMを視察に来た方は口をそろえて,こうした巨大な部門の費用対効果を質問します。医療者・患者にとってどんなに良いシステムであろうと,病院にも経営の視点がありますから,経済的に成り立たなければ導入できません。先生方は費用と効果について,どうお考えですか。
牧野 入退院支援加算と新設された入院時支援加算が算定できますが,PFM部門単体で採算を取ることは不可能です。人件費がかなり大きいですから。
鬼塚 採算はPFM部門単体ではなく,他部門の生産性向上による効果を病院全体として見るべきですよね。
西澤 同意見です。例えば当院は開院以来,外科医はほとんど増えていないのに手術件数は右肩上がりです(図2)。PFMにより外科医が手術に専念できるようになったおかげです。業務効率化による手術件数の増加,入院単価の上昇は病院経営に好影響をもたらしています。また,PFM部門の人員が,業務のさらなる効率化に欠かせないクリニカルパス作成に携わる好循環があることも忘れてはならないでしょう。
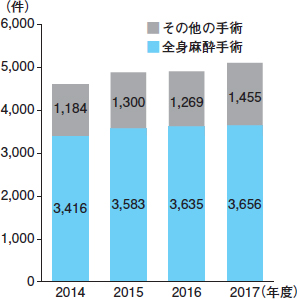 |
| 図2 佐久医療センターにおける手術件数の推移(西澤氏提供) |
牧野 限られた病床の有効利用というメリットもあります。PFMにより事前に情報収集しておけば,日曜日の入院を増やせるのです。当院ではこの数年で日曜日の入院患者数が2倍になりました。
西澤 月・火曜日に偏りがちな入院日の平準化は重要です。事前に麻酔科外来を経て問題なければ,日曜日に入院して月曜日に手術を行うことも当院では普通で,実際に全身麻酔手術患者の日曜日の入院数は月~木曜日と同程度です。日曜日は家族が付き添いやすく,病棟業務も比較的落ち着いているため,看護部も協力的です。
鬼塚 長崎みなとメディカルセンターではPFMにより医師の事務作業を減らしたことで,例えば乳腺外科では,午前に外来,午後に手術という運用ができるようになりました。また,心臓血管内科の診療実績は全国でも上位になりました。スムーズな入退院は病院経営の基盤として役立っています。
小さく始めて実績を作る
西澤 では,どのようにPFMを構築し,どんな体制を敷いてきたか話していきましょう(表)。佐久総合病院は2007年以降,まずは私の所属する外科の予定手術入院の術前検査スケジュール管理などを他職種に任せる業務効率化を進めてきました。看護師5人と事務職員1人の部署を作り,徐々に業務を広げ,2013年には予定手術入院患者ほぼ全員へのPFMを確立しました。
高度急性期部門を分割して2014年に開院した佐久医療センターでは,入退院関連業務を「患者サポートセンター」に集約し,ほぼ全ての予定入院患者の入院前から退院までの支援を一手に引き受けています。看護師19人,医師事務作業補助者5人,薬剤師,管理栄養士は全て専従で,事務職員も入れると総勢60人規模です。
鬼塚 長崎みなとメディカルセンターで設立した入院支援センターも最初は外科の2つの手術から始めました。外科はスケジュール管理の負担が大きいこともあり,PFMのメリットを実感しやすかったですね。2017年には看護師8人と医師事務作業補助者4人を配置し,20診療科の予定入院患者5365人にPFMを実施しています。
牧野 旭川赤十字病院では内科医をPFM推進役に任命したこともあって,手術入院だけでなく,入院患者全員の入退院支援に最初から照準を合わせていました。2013年に眼科から始め,2016年以降は内科を含め,ほぼ全ての予定入院患者は入院支援センターで情報収集を済ませています。今年からは一般外来からの当日入院も状態が安定している患者に限り,入院支援センターを経由するようになりました。
体制としては2018年度に退院支援部門と一体化し,入退院支援室として稼働し始めたところです。看護師,医師事務作業補助者,その他の事務職員など30人以上を配置しています。
西澤 薬剤師や管理栄養士なども配置していますか。
牧野 はい。持参薬を薬剤師が確認することで,術前休止薬の管理不備による手術中止がなくなりました。管理栄養士は栄養指導のみならず,医師と協働し特別食の必要性をチェックしています。入院中や退院後の生活面,経済面の相談は,MSWが受ける体制です。
鬼塚 薬剤師は常駐しないものの,薬剤部と連携して持参薬管理を設立当初から行っています。管理栄養士とも連携体制があり,最近は口腔ケアを目的に歯科衛生士とも連携しています。
| 表 各病院のPFM部門の体制(クリックで拡大) |
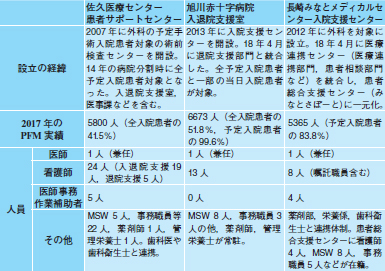 |
PFMを支える看護師と医師事務作業補助者の役割
西澤 さまざまな職種の連携が必要な中で,PFM部門の主力は看護師と医師事務作業補助者です。運用について,外来で入院が決まったときのフローをお話しください。
鬼塚 外来と入院支援センターが図3のように連携します。医師が外来で入院日などを予定すると,外来看護師・医師事務作業補助者が入院支援センターに連絡し,患者を案内します。医師が行わなければならない説明は外来医師が行いますが,そうでない説明は標準化し,入院支援センターの看護師に任せます。入院支援センターの看護師は説明と情報収集を,医師事務作業補助者は標準化された術前検査オーダーの代行入力や検査の日程調整・予約などを行います。必要に応じて他部門と連携します。
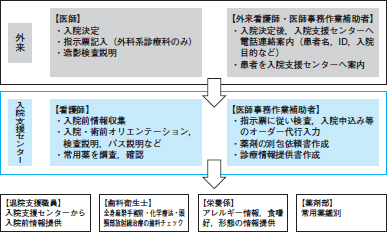 |
| 図3 外来と入院支援センターでの業務分担(鬼塚氏提供)(クリックで拡大) |
| 2017年度までの長崎みなとメディカルセンター入院支援センターでの業務の流れ。患者情報の収集や入院に関する説明は入院支援センターの看護師が担い,オーダー代行入力は医師事務作業補助者が担う。 |
西澤 入院支援センターでの説明と情報収集は,これまで病棟看護師が行っていたものも多いですよね。病棟看護師の業務負担はPFM導入後に変化しましたか。
鬼塚 病棟へのアンケートで,以前は平均41分かかっていた新入院患者への対応が14分に短縮しました。
牧野 入院支援の取り組みを始めてから,当院でも病棟での入院関連業務が減り,超過勤務がかなり解消されたと看護部からの評判は良いです。病棟での交代勤務に入れない短時間勤務者の力を有効活用できることにも,病院経営の視点から好感を持ちます。
西澤 PFMによりあらかじめ情報収集が済んでいれば,病床の混合利用を進めることもできます。入院の準備が整っているため,どの科の患者であっても安心・安全な看護が提供できるからです。当院ではベッドコントロールに関しても看護部に一任し,患者の入る病棟は看護師長同士で取り決めています。
当院におけるPFMの生みの親は私でしたが,育ての親は何と言っても看護部です。PFM部門を運用するには説明・情報収集能力に長けた看護師の力と,病棟看護師の理解は不可欠です。病棟の人員を増やさなくてもPFMに人員を割くことで,それ以上の効果があることを看護部が実感したからこそこの体制を作れたと考えています。
クリニカルパスの作成・使用が効率的なPFMに欠かせない
西澤 PFMの成功には,PFMを支える看護師や医師事務作業補助者が効率的に動けるシステムを作る必要があります。そのために欠かせないのは,説明項目,検査項目などの標準化です。つまり,クリニカルパス作成とそれに基づく運用が求められるのです。
鬼塚 佐久医療センターでのクリニカルパス使用率はどれくらいですか。
西澤 ここ2年,全入院患者の72~73%と,70%を超えています。2008年にクリニカルパス専任看護師を任命し,クリニカルパスの作成を進めてきた結果です。クリニカルパスを中央管理し,個々の医師による違いを一切認めないスタンスが功を奏しました。
牧野 予定入院が多いという要素を考慮しても驚きの高さですね。当院は約60%です。今,クリニカルパス使用率向上をPFMのさらなる推進の鍵として位置付け,医師事務作業補助者にはクリニカルパス作りにも協力してもらっています。
鬼塚 長崎みなとメディカルセンターでも,数年前からクリニカルパス専従看護師が医師と協働してクリニカルパスを作成する取り組みを進めてきました。その結果,クリニカルパス使用率は50%を超えました。
西澤 クリニカルパス作成・運用に抵抗感を示す医師もいると思いますが,どう対応していますか。
牧野 クリニカルパスはあくまでも標準的な流れであり,杓子定規に全患者へ適用するものではないと伝えています。クリニカルパスの使用率向上は病院全体の生産性向上に必要ではあるものの,運用は個々の患者に合わせて柔軟に考えるべきとわかってもらえると,クリニカルパスの作成はもっと進むでしょう。
患者さんの視点からもクリニカルパスは必要です。標準的な流れを患者さんに明示することは病院への安心感や信頼感につながります。患者満足度向上にも標準化は必要なのです。
西澤 クリニカルパスに限らず,当院では高血糖に気付いた看護師は糖尿病内科に連絡する,腎機能の程度に応じて疼痛管理オーダーの変更を提案するなど,リスクに対する業務フローが確立しています。連絡や提案を医師が責任を持って確認するダブルチェック体制により,効率性と安全性を両立しました。医療安全の観点からも,標準化はこれからの時代の病院運営に欠かせないものです。
本来業務への専念こそが医師の「働き方改革」
西澤 PFMによる生産性向上のもう一つの鍵は医師の意識改革です。PFMの医師からの評価はいかがでしょうか。
鬼塚 導入当初は「病棟看護師の負担軽減策だから関係ない」と考える医師もいました。しかし,入院支援センターが関与する診療科が増えるにつれて,自分に代わって説明を行う看護師や,代行入力・日程調整を行う医師事務作業補助者の役割や有用性をほとんどの医師が高く評価するようになりました。
西澤 医師にとって本来業務ではない説明や調整を他職種に任せることは,医師の労働生産性向上のポイントです。
当院ではクリニカルパスにのっとった検査オーダーの代行入力は,ほぼ全て医師事務作業補助者に任せています。院内ルールを医師よりもわかっていますので,スケジューリングは私よりずっと上手です。
牧野 当院もクリニカルパス関連の入力は全て,医師事務作業補助者が代行しています。標準化してあるものは間違えようがないため,安心して任せることができます。
西澤 ここでも医師一人ではなく,医師事務作業補助者の代行入力を医師が責任を持ってダブルチェックすることで,より高い安全性が期待できます。
PFMだけでなく,医師事務作業補助者の活用は業務効率化において重要です。ただ,医師からは医師事務作業補助者をどう活用すべきかわからないとの声も聞きます。旭川赤十字病院ではどのような体制を敷いていますか。
牧野 医師にとって負担の大きい業務のタスク・シフティングを積極的に進めています。当院の特徴は,医師事務作業補助者の活用方法を個々の医師の裁量に任せすぎないために,医師事務作業補助者を医師個人や科に配置するだけでなく,「クラーク室」を独立させたことです。診断書や退院サマリーの作成などといった特定の業務を集め,日常的にこれらの業務が多い医師ほど負担が軽くなる構造にしたのです。
診断書作成を医師事務作業補助者が担当し始めたころは,医師からの抵抗が結構ありました。しかし,半ば強引に1~2年運用すると,医師事務作業補助者のレベルが上がるにつれて,負担が軽くなることに多くの医師が気付いたのです。最初は否定的でも,メリットを実感すればほとんどの医師はそういった業務を任せるようになります。
鬼塚 牧野先生のおっしゃる通りです。医師は医師事務作業補助者を育てる意識を持ち,事務作業を手助けしてくれる自分の分身のように活用してほしいです。
西澤 「本来業務に専念させることこそが医師の働き方改革」というのが私の持論です。これは生産性向上をめざす病院経営の視点だけでなく,質の高い医療を提供したい医師個々人にとって,やりがいにつながる最も重要なことなのです。
*
鬼塚 回復期リハビリテーション病院に移り,患者の退院後の生活に立脚した支援の必要性,重要性をあらためて感じます。退院までの期間短縮だけでなく,退院先は施設と自宅のどちらが適切かなど,「患者にとって最善の退院後」を入院前から考える姿勢が急性期病院にはさらに求められるでしょう。
牧野 入院期間の短縮を追求するからこそ,病院は患者の退院後を注視する必要があります。診療報酬が新設された意味を考え,PFMに取り組まなくてはなりません。
西澤 患者のため,地域のため,そして医療者が充実感を持って働くための病院経営のコンセプトとして,多職種で一緒にPFMを構築していただきたいと思います。
|
MEMO PFM(Patient Flow Management)
入退院における諸問題の早期解決を目的に,予定入院患者の情報を入院前の外来段階から収集するシステム。1999年,経営難に陥っていた東海大病院の立て直し策の一環として田中豊氏(当時,東海大)が開発したもの。看護師や事務職員を中心に組織される。2018年度診療報酬改定にて入院時支援加算(200点,退院時1回算定)が新設され,体制の整備と実践が評価されるようになった。 |
(了)
 まきの・けんいち氏
まきの・けんいち氏
1979年旭川医大卒。同大脳神経外科助手を経て,88年旭川赤十字病院脳神経外科副部長。94年リハビリテーション科部長,98年脳神経外科部長を経て,2003年より同院副院長。12年より現職。
 にしざわ・のぶひろ氏
にしざわ・のぶひろ氏
1982年千葉大医学部卒。同年より佐久総合病院にて研修を行う。86年国立がんセンター(当時)外科。92年より佐久総合病院外科部長・呼吸器外科医長・研修医教育科医長を務め,2010年副院長・外科統括部長に就任。13年より現職。
 おにづか・しんや氏
おにづか・しんや氏
1984年鹿児島大医学部卒。93年長崎大大学院修了。84年長崎大移植・消化器科に入局し,米ハーバード大,長崎医療センター外科部長,出島病院院長を経て,2012年より長崎みなとメディカルセンターに勤務。院長補佐,外科診療部長,医療連携センター長,入院支援センター長,医療情報センター長を兼任。18年4月より現職。
いま話題の記事
-
忙しい研修医のためのAIツールを活用したタイパ・コスパ重視の文献検索・管理法
寄稿 2023.09.11
-
人工呼吸器の使いかた(2) 初期設定と人工呼吸器モード(大野博司)
連載 2010.11.08
-
連載 2010.09.06
-
事例で学ぶくすりの落とし穴
[第7回] 薬物血中濃度モニタリングのタイミング連載 2021.01.25
-
寄稿 2016.03.07
最新の記事
-
医学界新聞プラス
[第3回]人工骨頭術後ステム周囲骨折
『クリニカル・クエスチョンで考える外傷整形外科ケーススタディ』より連載 2024.04.19
-
医学界新聞プラス
[第2回]心理社会的プログラムを分類してみましょう
『心理社会的プログラムガイドブック』より連載 2024.04.19
-
医学界新聞プラス
[第1回]心理社会的プログラムと精神障害リハビリテーションはどこが違うのでしょうか
『心理社会的プログラムガイドブック』より連載 2024.04.12
-
医学界新聞プラス
[第2回]小児Monteggia骨折
『クリニカル・クエスチョンで考える外傷整形外科ケーススタディ』より連載 2024.04.12
-
医学界新聞プラス
[第5回]事例とエコー画像から病態を考えてみよう「腹部」
『フィジカルアセスメントに活かす 看護のためのはじめてのエコー』より連載 2024.04.12
開く
医学書院IDの登録設定により、
更新通知をメールで受け取れます。
