包括的なPICS対策を(藤谷茂樹,井上茂亮,森安恵実,堀部達也)
対談・座談会
2018.02.05
【座談会】ICUから始める「長期予後」改善
| |
 | |
|
2018年度診療報酬改定ではICUでの多職種による早期離床の取り組みが評価される見込みだ。ICU入室により運動機能・認知機能・精神に障害が生じ,ICU退室後も長期間にわたり罹患前のQOLに戻れない患者は多い。PICS(集中治療後症候群:MEMO)と呼ばれるこの問題を医療者はどう解決すべきか。
本紙ではPICSの現状と対策を明らかにすべく,医師,看護師,理学療法士による座談会を企画。議論からはPICSが高率に発生している現状と,多職種による包括的な対策の重要性が明らかになった。
MEMO PICS(Post Intensive Care Syndrome;集中治療後症候群)2010年,米国集中治療医学会にてDale Needham氏(米ジョンス・ホプキンス大)を中心に提唱された概念。重症敗血症や急性呼吸窮迫症候群などの急性重症病態から回復した後の患者に発症・増悪する運動機能障害(ICU-AW;ICU-acquired weaknessなど)・精神障害・認知機能障害を指すPICSと,家族に生じる精神障害のPICS-F(family)がある。PICSに含まれる代表的な障害は歩行能力低下,せん妄,PTSDなどであり,これらの疾患を未然に防ぐことに重点が置かれる。予防法は現在,対策の頭文字を取ったABCDEFGHバンドル(表2)が有効とされる。国内では2016年,『日本版敗血症診療ガイドライン2016』にガイドラインとして世界に先駆けてPICSとICU-AWが盛り込まれたことが話題となった。 |
井上 米国の調査によれば,ICUを退室した患者は6か月後,3分の1が亡くなり,3分の1はADLに障害がある不自由な状態で生活しています1)。これにはPICSと呼ばれる病態が深くかかわっています。そこで今,集中治療後の長期予後を改善するため,PICS対策の重要性が世界中で認識され始めています。藤谷先生,PICSとは何かを教えてください。
藤谷 PICSは集中治療後の患者さんに運動機能障害(ICU-AW),精神障害,認知機能障害を引き起こす病態の総称で,ICU退室後の死亡率上昇やQOL低下につながる症候群です。また,患者さんの家族が発症する精神障害,PICS-Fも看過できません。患者さんのICU入室を引き金に家族がうつ病,不安障害,複雑性悲嘆やPTSDを発症することも多く,家族にも医療者の適切な介入が求められています(図)。
 |
| 図 PICSの概念 |
| 家族が発症するPICS-Fも見逃せない。 |
井上 日本でのPICSの周知,予防はまだ道半ばです。日本でPICS予防をどう進めていくべきでしょうか。今日はPICS予防に欠かせない多職種の視点から,日本の医療現場におけるPICSの現状と対策を話し合いたいと思います。
集中治療のパラダイムシフト
井上 PICSの概念が提唱された2010年,集中治療のパラダイムシフトを直感しました。当時,重症敗血症の患者さんを救命し,転院にこぎつけたのですが,1か月もたたず転院先にて亡くなった経験をしたのです。
集中治療医になった頃,私は患者さんを救命し,昇圧薬や人工呼吸器による管理から離脱させることが役割だと考えていました。かつてはそれで良かったのでしょうが,今,救命だけでなく長期予後の改善までが集中治療の守備範囲だと考えるようになりました。
森安さん,PICSの概念を知った時,ICU看護師として何を思いましたか。
森安 ICU関係者が,患者さんの転院・退院後の生活までを考える時代になったと感じました。ICU看護師もこれまでは救命第一で,患者さんを一般病棟へ転棟させることが目標でした。だから私もPICSを知り,ICUに長期予後の視点が求められるようになったことには衝撃を受けました。
井上 堀部さん,18年間にわたるICU理学療法士の経験を踏まえ,現場の変化はどうですか。
堀部 ICU生存率の劇的な向上の一方,QOLの低下という課題に私も長く直面していました。PICSが提唱される2010年以前は,救命できても身体機能低下による長期入院,気管切開状態での退院症例も少なからずありました。PICS対策として早期リハに取り組み始めて長期予後が大きく改善したことに驚いています。
井上 PICS予防を実践している現場はまさにパラダイムシフトを実感しています。この変化の土台は治療の大きな進歩だけでなく,社会的な要因もありますよね。
藤谷 はい。人口構造の変化などがその代表的なものです(表1)。ICU入室患者に占める65歳以上の高齢者の割合は年々増加し,現在は約6割です。ICU入室で高齢者は運動機能,精神機能,認知機能が低下しやすいため,患者さんの機能低下予防と,低下した機能の早期回復が集中治療に求められるようになってきたのです。また,近年は政策的に急性期病院の在院日数短縮が求められています。退院可能な状態まで早期に治療する必要があり,その観点からも,ICU入室時からの長期にわたるPICS予防が重要です。
| 表1 PICSが課題となる背景の例 |
 |
PICSは高率に発生している
井上 PICS研究が徐々に進んできたことも注目が高まってきた要因の一つです。PICSの3病態である運動機能障害,精神障害,認知機能障害について研究の現状を教えてください。
堀部 数年継続する運動機能障害(ICU-AW)は,4日以上の人工呼吸器管理の敗血症患者で25~80%に生じるとされています2)。リスク因子の研究も進んでおり,患者年齢が高く,ICUでの床上安静期が長いほど起こりやすいです3)。治療では気道挿管から72時間以内の早期リハ,電気筋刺激,サイクルエルゴメーターを用いた動作訓練の有効性を示唆するデータも出ています。
井上 こういった介入試験に対して,『日本版敗血症診療ガイドライン2016』のPICS/ICU-AWの項目作成時にはメタ解析を行いました。その結果,現在のところ電気筋刺激はデータ不足で要検討ですが,早期リハは敗血症あるいは集中治療患者において「弱く推奨」しています。ICU入室後7日以内のリハ開始でICU-AW発生率は低下します。
精神障害では,うつ病が8~57%,PTSDが10~50%生じ,場合によっては長期継続すると報告され,認知機能障害もICU退室後の患者に30~80%と高率で発生するとされています2)。せん妄も発生している状況ですが,予防に関してはいかがでしょう。
森安 ICUでの環境を日常生活に近づける努力と鎮静のコントロールが重要だとされ,毎日の覚醒リズムの管理や早期の人工呼吸器離脱も有用です。
患者の家族に目を向ければ,PICS-Fが8~42%程度に発生しています。家族には悲しみだけでなく,治療方針決定や治療中止の意思決定の代理など大きなストレスがかかります。米国では家族の3分の1が何らかの精神疾患で服薬する状況になっているようです2)。
井上 PICSやPICS-FはQOLの大幅な低下につながる重大な疾患であり,発生率も高いのが現状だとわかります。さらなるエビデンス創出が待ち望まれますね。
堀部 はい,運動機能障害ではリハ内容の個別化が課題です。ICU入室前でのフレイルの早期発見や,適時のリハなどによる資源配分と介入が重要だと言われていますが,実施頻度,期間に関するエビデンスは質・量ともに不十分です。
そもそもPICSは研究を実施する段階の課題もあります。運動機能障害に限らず,PICSへの介入研究は長期の多施設共同研究になりますので,体制作りと方法の統一が難しいのです。
森安 集中治療後は患者さんが施設を移ることがほとんどで,今の日本の体制では地域の実情をつかむことさえ困難な場合が多いですからね。
堀部 はい。PICS提唱者のDale Needham氏は研究を進めるに当たり,周辺施設との連携構築から始めたと話していました。米国では研究者間で臨床評価方法の統一が図られつつあります。日本でも良質の研究を進めるには,今後このような議論も必要です。
藤谷 そうですね。日本集中治療医学会でもデータベース構築に力を入れています。ICUにおけるビッグデータ活用が進めば,近隣施設でプロトコルを組み,基礎疾患の情報やICU退室後の経過の確認もできるようになります。データ登録・整備が進み,PICSへの介入成果が集団として明確になることに期待をしています。
井上 そういった介入研究を進めるためにはPICSの定義をもっとはっきりさせる必要もあります。PICSは現在「症候群」で,定義はややあいまいです。介入研究の道筋をつけつつ,まずは疫学研究やレジストリ研究,これまでの研究のメタ解析でPICSとは何かを追究していきたいとも考えています。
各職種の強みを生かし,実効性あるPICS対策を行う
井上 有効なPICS予防法としてABCDEFGHバンドル(表2)があります。ここからは皆さんの現場の実践をこのバンドルに当てはめながら聞いていきたいと思います。もともと,バンドルのA~Eはせん妄予防を主目的に作られました。せん妄予防に重要な環境整備に向けた心掛けや取り組みを教えてください。
| 表2 ABCDEFGHバンドルの内容と実践(クリックで拡大) |
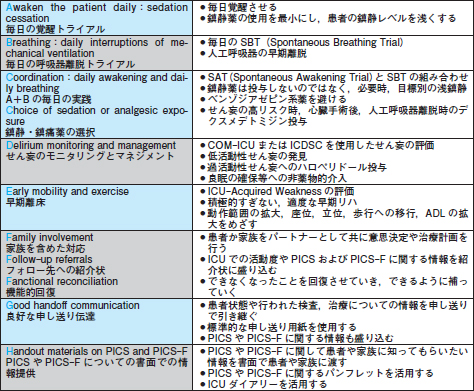 |
森安 自宅でせん妄になる人はいませんから,自宅環境に近づけるよう心掛けています。せん妄予防の確たるエビデンスは多くありませんが,環境整備は大切です。特に光と音に配慮している施設は多いです。騒音やアラーム音を減らし,夜はアイマスクや耳栓を使用する工夫とともに,昼はめがねや補聴器などの感覚補助具を用いることも有効です。当院では枕の高さや入眠時間,睡眠時の体位などもできる限り情報収集し,患者さんにとってより快適な環境の提供をめざしています。
井上 これらの取り組みはバンドルのDやAに当たりますね。近年変わってきた鎮静薬の使い方も考慮していますか。
森安 はい。鎮静のコントロールはかなり重要で,患者さんが日中起き,夜間は眠る日内リズムを作っています。当院ではICU看護師に対して,鎮静薬の投与量変更を含む包括指示が出ることもあります。疼痛コントロールに関しても,NRS(Numerical Rating Scale)やBPS(Behavioral Pain Scale)で測定し,それをもとに変更しています。
藤谷 しっかり鎮痛し,日内リズムに合わせて鎮静を調整していく。この点における看護師の役割は重要ですね。
医師としては,せん妄リスクが高いベンゾジアゼピン系薬の投与を極力控えています。これはバンドルのCです。他にも回診時に毎回,患者さんへ治療状況を説明するように心掛けています。挿管の不安がせん妄につながらないよう,抜管までの期間も予想がつけば,具体的に話すこともあります。
井上 浅い鎮静や患者さんへの配慮でせん妄予防ができれば,バンドルのEである早期リハにつながりますね。東女医大での取り組みを教えてください。
堀部 48時間以上の人工呼吸器管理や72時間以上のICU滞在が予測される全例に早期リハを行います。工夫している点は,患者の病期に対応した早期リハを,スタッフの経験の差に依存せずに行える体制を築いたことです。具体的には,鎮静と酸素化の状態により4段階の運動アルゴリズムを行うMorrisのプロトコルの導入,ボタンひとつで座位になれる高機能ベッドの使用です。「生活を止めないこと」を目標に,例えばリハの時間に,おむつではなくポータブルトイレで用を足せるように訓練するなどの努力をしています。
井上 私からはバンドルのHをお話しします。当院では患者さんと家族にPICSの症状と対処法を伝えています。具体的には,ICU退室後に気分が落ち込む,体に力が入らないなどの症状が出たら,「治療が必要なので連絡してほしい」と話します。PICSは病棟の医療者へも周知が必要な段階ですので,院内の多職種向けに集中治療医が「PICS新聞」を作り,症例や対応を知らせています。
藤谷 良い取り組みですね。井上先生の病院では,ICUダイアリーも活用していますよね。
井上 はい。1980年代に欧州で生まれたICUダイアリーは,治療やリハの様子を写真付きの日記で残すもので,ICUで患者さんに何があったかを伝える資料となります。患者さんはICU入室中の記憶が少なく,状態が良くなって意識がはっきりした時,ICUの環境と自分の状態に驚き,混乱します。それがPTSDや認知機能障害につながると言われています。ダイアリーの効果を支持する論文では,重症患者および家族のPTSDの予防に効果があると報告されています4)。
これまでICU内の議論をしましたが,ICU外への伝達(バンドルのG)についてはいかがでしょう。
藤谷 低栄養からのリフィーディング症候群でICU入室した40代女性を例に話します。入室理由は電解質異常,肝機能障害でした。一日を通じて低カリウム血症の管理が必要でしたが,状態が安定していたため転棟。しかし,ここで情報伝達に問題があり,不十分な申し送りで血中カリウム値の管理の必要性がきちんと伝わらなかったのです。致死的不整脈を来し,結果的に低酸素脳症を起こしてしまいました。
井上 集中治療は転棟・転院が前提ですので,Gはバンドルの中でも重要です。このような例を防ぐため,申し送り用紙を標準化し,使用を徹底するなどが求められますね。
最後に森安さん,バンドルのFとして,看護師の立場から家族への対応に何を心掛けますか。
森安 患者さんが危機的状況にある時や,亡くなった場合に家族の受ける衝撃は相当なものです。精神障害を起こさないため,家族への適切なフォローを心掛けています。家族が治療の意思決定をしなければならない場合もあり,意思決定の代行者として家族に決断を迫って大丈夫か,その後に必要な声掛けは何か,家族を支えるキーパーソンは誰かと看護師は思いを巡らせています。
井上 患者さんの予後改善から家族のフォローまで,ABCDEFGHバンドルに従ってお話しいただきました。始められるものから現場に取り入れ,PICS対策の輪が広がることを切に願います。
療法士,薬剤師,管理栄養士,チーム活動も欠かせない
井上 ここまで,医師,看護師,理学療法士の果たす役割を議論してきましたが,ICUにかかわる医療者は他にもいます。療法士全体や薬剤師,管理栄養士などに期待する役割をお話しいただけますか。
藤谷 リハビリテーションチームに対するメッセージとして,入院前のIADL(手段的日常生活動作)である買い物,掃除,料理,金銭管理や公共交通機関の利用の程度を念頭に置き,できるだけ元の状態に近づけること(functional reconciliation;機能的リコンシリエーション)を目標にリハを進めていただきたいです。薬剤師にはmedication reconciliation(薬剤リコンシリエーション)の役割に期待しています。患者さんはICU入室前に外来で定期服薬があることが多く,ICU退室後にはICUで大きく変わった処方を過不足なく戻す段階があります。退院まで医師と二人三脚でフォローアップしてもらいたいです。
堀部 リハを効率よく進めるには管理栄養士の援助がとても重要です。当院ではICUカンファレンスに管理栄養士が必ず入っています。運動量に応じた栄養が摂取できているか,常に管理栄養士と連携を取りながらリハを進めています。
作業療法士は精神面の評価に長けていて,患者さんと医療者のコミュニケーションのきっかけの役割も持つのですが,今は診療報酬の算定が限られていてかかわりが少ない状況です。加算の設定など,職能を発揮できる政策にも期待しています。
森安 私も職種ごとの役割にはもちろん期待していますが,院内で横断的に活動しているチームをさらに活用すべきと考えています。NST,摂食嚥下,褥瘡ケア,精神科などのチームが入る利点は多職種でかかわれるだけでなく,病棟への転棟後もフォローし続けられること。可能な限り多くのチームが介入し,ICU退室後も治療の継続性を保つことが望ましいです。
*
井上 本日はPICSの現状や課題,現場の取り組みを中心にお話しいただきました。明日からのPICS対策に向けた期待や抱負をお話しください。
藤谷 2018年度,診療報酬改定でICU入室早期からの離床の取り組みが評価されるよう,日本集中治療医学会も取り組んでいます。PICSの予防という観点から大きな一歩だと評価しています。ICUへの専従理学療法士の配置などの体制整備や,プロトコルに準じたリハの実施などが進むことを期待しています。
堀部 海外ではICUに理学療法士,作業療法士を配置することが,病床回転率を上げて病院経営に間接的に好影響を与えると考えられています。国内でも理学療法士,作業療法士の配置の重要性が認識されてきました。それに応えるエビデンスの創出に取り組んでいきます。
森安 ICU退室後の病棟の状況を見ると,まだ医療者へPICSの周知を徹底する段階だと感じます。病棟の医師・看護師がICUでの早期リハ介入を知らないと,運動機能を低下させる不必要な安静などを行ってしまうでしょう。ICUでのPICS対策を病棟へ共有していくために,集中治療医とICU看護師がリーダーシップを取り,周知に力を注いでいきたいです。
井上 日本では世界に先んじて2016年に敗血症診療ガイドラインでPICS予防を訴え始めましたが,研究・実践は米国が一歩先を進んでいます。高齢化が世界一早く進んでいる日本こそ,世界のイニシアチブを取り,PICS対策の研究・実践を進めていこうではありませんか。
(了)
◆参考文献
1)Crit Care Med. 2016[PMID:26992066]
2)Crit Care Med. 2016[PMID:26771784]
3)Crit Care Med. 2014[PMID:24247473]
4)Crit Care Med. 2012[PMID:22584757]
 ふじたに・しげき氏
ふじたに・しげき氏
1990年自治医大卒。島根県立中央病院,公立邑智病院,隠岐広域連合立隠岐病院などを経て,2000年より渡米。米ハワイ大,米ピッツバーグ大,UCLA関連病院で7年間にわたる研修の後,聖マリアンナ医大救急医学准教授,東京ベイ・浦安市川医療センターセンター長を経て,16年より現職。雑誌『INTENSIVIST』(MEDSi)編集委員。
 いのうえ・しげあき氏
いのうえ・しげあき氏
2000年香川医大(当時)卒。08年に東海大大学院医学系研究科外科系専攻博士課程修了。米セントルイス・ワシントン大医学部博士後期研究員,米ヴァンダービルト大医学部臨床研究マスターコースを修了。14年より東海大医学部外科学系救命救急医学准教授,15年より現職。『日本版敗血症診療ガイドライン2016』ではPICS/ICU-AWの項目を担当。
 もりやす・めぐみ氏
もりやす・めぐみ氏
1996年北里大看護学部卒。同年より北里大病院脳神経外科病棟に勤務。97年にICU/CCUに異動。2006年に同院RSTを立ち上げ,11年にRRSを開始。現在RST/RRT室の専従看護師として院内を横断的に活動している。2004年集中ケア認定看護師取得。編著に『苦手克服! 人工呼吸ケア』(医学書院),『ICUナースポケットブック』(学研)。
 ほりべ・たつや氏
ほりべ・たつや氏
1997年行岡リハビリテーション専門学校卒。同年より東女医大リハビリテーション部。膠原病リウマチ外来,小児科専従を経て99年よりICUにてリハビリテーション介入開始。2006年にICU-ADL維持班が結成され,現在は同班主任を務める。ICUでの早期リハビリテーション介入の重要性について各地で講演している。
いま話題の記事
-
人工呼吸器の使いかた(2) 初期設定と人工呼吸器モード(大野博司)
連載 2010.11.08
-
忙しい研修医のためのAIツールを活用したタイパ・コスパ重視の文献検索・管理法
寄稿 2023.09.11
-
連載 2010.09.06
-
事例で学ぶくすりの落とし穴
[第7回] 薬物血中濃度モニタリングのタイミング連載 2021.01.25
-
寄稿 2016.03.07
最新の記事
-
医学界新聞プラス
[第3回]人工骨頭術後ステム周囲骨折
『クリニカル・クエスチョンで考える外傷整形外科ケーススタディ』より連載 2024.04.19
-
医学界新聞プラス
[第2回]心理社会的プログラムを分類してみましょう
『心理社会的プログラムガイドブック』より連載 2024.04.19
-
医学界新聞プラス
[第1回]心理社会的プログラムと精神障害リハビリテーションはどこが違うのでしょうか
『心理社会的プログラムガイドブック』より連載 2024.04.12
-
医学界新聞プラス
[第2回]小児Monteggia骨折
『クリニカル・クエスチョンで考える外傷整形外科ケーススタディ』より連載 2024.04.12
-
医学界新聞プラス
[第5回]事例とエコー画像から病態を考えてみよう「腹部」
『フィジカルアセスメントに活かす 看護のためのはじめてのエコー』より連載 2024.04.12
開く
医学書院IDの登録設定により、
更新通知をメールで受け取れます。
