敗血症診療国際ガイドラインSSCG 2016を読み解く(山本良平,林淑朗)
寄稿
2017.04.03
【特別寄稿】
敗血症診療国際ガイドラインSSCG 2016を読み解く
山本 良平,林 淑朗(亀田総合病院集中治療科)
Surviving Sepsis Campaignによる新ガイドラインが2017年1月18日に発表された1,2)。Surviving Sepsis Campaign Guideline(SSCG)は2004年3)に初版が発表されて以来,2008年4),2012年5)の改訂を経て,今回で第4版となった。
敗血症は世界で毎年約3000万人が罹患する最も警戒すべき疾患でありながら早期認知がなされず,3人に1人が死亡しているとされる。また,集中治療における重要な治療対象であるばかりでなく,急性期・慢性期病院,また専門領域にかかわらず多くの医療従事者が遭遇する疾患群である。近年,敗血症に関する質の高い新たなエビデンスの蓄積が進んでおり,今回の改訂でもSSCG 2012にはなかった新たな知見が反映され,主要な変更点も散見される。
本稿では,SSCG 2016を前版からの変更点に力点を置いて概説し,最後にSSCG 2016とほぼ同時期に公表された日本版敗血症診療ガイドライン2016との比較も加えた。
25の国際機関と55人の専門家により敗血症と敗血症性ショックに関する93の推奨文が提示された。SSCG 2012以降に数々の大規模RCTと系統的レビュー(SR),メタ解析が発表されており,これらが加味され,特に敗血症の早期管理の主軸である「プロトコルに基づく蘇生,蘇生輸液,抗菌薬」に関して大きな変更がなされた。
【定義】
敗血症の定義は2016年に発表された新しい定義(Sepsis-3)を採用している6~8)。敗血症(sepsis)を「感染に対する宿主生体反応の調節障害により引き起こされる,生命を脅かす臓器障害」と,敗血症性ショック(septic shock)を「敗血症の部分集合で,高い死亡率と関連する循環・細胞・代謝の障害を呈するもの」と定義した9)。定義は変わったものの,SSCG 2016で用いられた敗血症のエビデンスは旧定義10)をもとに行われた研究に由来している。このためか,診断基準に関しては今回触れておらず,Sepsis-3で提唱されたqSOFAに関する言及もない。
【作成方法】
SSCG 2016にはGRADE working groupの方法論者と専門図書館司書が参加し,標準化された手法に則ったガイドライン作成が行われた。ただ実際には,全ての推奨がGRADE systemの手順に厳密に従っているわけではない。
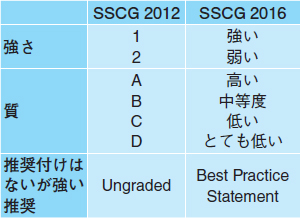
推奨度の表記は,GRADE system11)に準拠している。SSCG 2012でUG(Ungraded)としていた表記は,BPS(Best Practice Statement)に変わった(表1)。BPSは,介入が適切であることが予想されるが,利益と害のバランスが不明で,エビデンスの要約,GRADEで評価することが困難なものに用いられた。また,利益相反の開示を明確にし,企業バイアスを可能な限り排除する努力がなされた。
| 表1 推奨付けの変更点(文献1より) |
 |
■SSCG 2016の推奨とその変更点
SSCG 2016の推奨項目一覧を表2に示した。以下,重要な変更のあった項目のみを解説する。
| 表2 SSCG 2016推奨項目一覧(文献1より)(クリックで拡大) |
 |
【A.初期蘇生】
主な変更点
●EGDTを削除
●晶質液30 ml/kgに関する根拠を追加
●静的指標よりも動的指標の重視
●MAP≧65 mmHgの根拠を追加
最も重要な変更点は,プロトコル化された蘇生方法であるEGDT(Early Goal-Directed Therapy)が削除されたことである。
SSCGではこれまで,蘇生の中核としてEGDTを推奨していた。EGDTは組織酸素供給をコンセプトとして中心静脈圧(CVP),中心静脈血酸素飽和度(ScvO2)の目標値をめざし,輸液,血管収縮薬,赤血球輸血やドブタミン投与を行うプロトコルである。EGDTの根拠は2001年のRivers12)らの単施設非盲検RCTであるが,この研究は対象群の高すぎる死亡率,不適切な統計操作,金銭的利益相反など多くの疑問点や批判があった。2014年から2015年にEGDTの効果を検証したARISE13), ProCESS14),ProMISe15)の3つの大規模多施設非盲検RCTが報告され,EGDTとUsual Care(プロトコル化していない普段の治療)で死亡率に差はなかった。これらのRCTはメタ解析16)され,そこでもEGDTの優位性は示されなかった。
EGDTによる害の報告はなく,SSCG 2016の解説中ではEGDTプロトコルに従ってはならないわけではないとしつつも,推奨からはEGDTを代表とする蘇生プロトコルは削除された。このため,初期蘇生における新たな指標が追加された。
初期輸液に関しては最初の3時間以内に最低30 mL/kgの晶質液を投与する。この値は,ProCESS, ARISEでの輸液投与量が参考となっている。もう一つの重要な点は,静的指標(CVPや血圧など)より動的指標(脈拍や1回拍出量の呼吸性変動〈SVV〉,受動的下肢挙上〈PLR〉17,18))を用いて繰り返し循環動態を評価することである。輸液反応性を予測するのにCVPはもはや有用ではない19,20)としており,CVPをターゲットとした以前のガイドラインとは明らかな変化である。
平均動脈圧(MAP)に関しては多施設二重盲検RCTであるSEPSISPAM21)で,死亡に有意差はないが,80~85 mmHgをめざした群で不整脈が増えたと報告している。ショック患者全般に対して行った多施設パイロットRCT研究22)では,75歳以上で60~65 mmHgの群で死亡率が低かったことを受け,今回のガイドラインではMAP目標値65 mmHgが推奨された。
【D.抗菌薬療法】
主な変更点
●PK/PD理論に基づく投与設計
●敗血症性ショックでは併用療法,その他では単剤
●プロカルシトニン値に基づく抗菌薬中止判断
集中治療患者では,分布容積拡大,Augmented Renal Clearance,低蛋白血症,腎代替療法やドレーン留置等の医療介入の影響で抗菌薬血中濃度が十分な域に達しないことがある23,24)。SSCG 2016では,適切な投与量と投与間隔の重要性が強調され,「用量戦略を薬物動態学(PK)/薬力学(PD)に基づいて行う」ことを勧めている。
興味深いことに,今回のSSCG 2016では敗血症と敗血症性ショックの初期治療が別に記載され,敗血症性ショックの治療として「併用療法」が提案されている。併用療法とは,単一の病原体に対して感受性があって機序の異なる2つの抗菌薬を投与することである。重症感染症患者や敗血症性ショック患者では併用療法により死亡率が低下したとするメタ解析25)や傾向スコアマッチング解析26)の結果を考慮してのことである。一方で,ショックのない敗血症(好中球減少症や菌血症も含む)では死亡率低下は認めておらず,低リスクでは併用療法は行わないことを提案している。
抗菌薬の投与期間は慣習的に決めらることが多いが,プロカルシトニンを中止判断に用いることによる使用期間短縮は有望な研究仮説である。プロカルシトニンガイド下の抗菌薬治療による抗菌薬投与期間の短縮,死亡率改善が多施設非盲検RCTであるSAPS試験27)で示されており,SSCG 2016でもプロカルシトニン値に基づく抗菌薬の中止判断を提案している。
【F.輸液療法】
主な変更点
●調整晶質液もしくは生理食塩液の使用
近年,観察研究で生理食塩液投与の害28,29)が報告されており,初期輸液として調整晶質液を用いるべきか,生理食塩液を用いるべきかが議論されてきた。ICU患者を対象に生理食塩液投与と調整晶質液投与でAKI発症率が変わるかを検証した多施設二重盲検RCTであるSPLIT試験30)が2015年に報告された。AKI発症率に有意な差は認めなかったが,対象者の多くは術後の予定入室患者であり,敗血症を主な対象とした研究ではない。このため両者の優劣は依然不明である。
【G.血管作動薬】
主な変更点
●バソプレシンの使用の推奨度が変更
●血管作動薬使用中は動脈カテーテル留置
バソプレシンの使用に関しては2008年のVASST試験31)を根拠に,SSCG 2012でUGと記載されていた。敗血症性ショックを対象としてノルエピネフリンとバソプレシンの効果を比較した二重盲検RCTであるVANISH試験32)が2016年に発表されたが,結果に有意差は認めなかった。ガイドラインでもメタ解析が行われ,ノルエピネフリンとバソプレシンの比較では結果に差はみられていない。このため,バソプレシンは第一選択としては推奨しないが,追加の血管作動薬として0.03 U/分を超えない範囲で使用することが提案されている。
ショック状態ではカフ圧計による動脈圧測定は不正確33)であることが知られており,コスト,低い合併症率34)と高い精度の動脈圧測定の利益を勘案し,弱い推奨ながらも,血管作動薬使用中は動脈カテーテルを使用することが新たに提案された。
【I.血液製剤】
主な変更点
●赤血球輸血の閾値(>Hb7.0 g/dL)の根拠を追加
赤血球輸血に関してはTRICC試験35)を踏まえ,7.0 g/dL未満の場合に7.0~9.0 g/dLを目標に行うことが推奨されていたが,敗血症性ショックを対象にHb7.0 g/dLもしくは9.0 g/dLを閾値に輸血を行うことを比較した多施設RCTであるTRISS試験36)では死亡率に有意差がなかった。より質の高いエビデンスをもって低めの目標値(7.0 g/dL未満)のほうが好ましいとされ,今回の推奨となった。
【K.血液浄化】★新規の項目
エンドトキシン吸着療法や,サイトカイン除去療法などはエビデンスの質がとても低く,血液浄化技術に関して,好ましいかどうか判断するには制限があり,推奨は出さなかったとしている。エンドトキシン吸着療法に関しては2015年に報告された大規模RCTであるABDOMIX試験37)で,その有効性は認められなかった。現在,EUPHRATES試験38)の論文発表が待たれているが,2016年の欧州集中治療医学会学術集会の場では主要評価項目に有意差はなかったと報告されている。
【L.抗凝固療法】★新規の項目
前回同様,アンチトロンビン製剤を使用しないことを推奨している。リコンビナント・トロンボモジュリンはメタ解析39)で生存の益が報告されているものの,海外では2つの第3相試験がまだ終了していない。効果は不確かであり,第3相試験の結果が出るまでは推奨を作らない方針となった。
【M.人工呼吸】
主な変更点
●P/F<150のARDSに対する腹臥位療法
●高頻度振動換気療法は行わない
●ARDSに対するNIVの推奨を変更
●ARDSのない人工呼吸管理中の敗血症でも低1回換気量
●ウィーニングプロトコル
腹臥位療法に関して,前回ガイドラインでは「経験豊富な施設でP/F<100であれば行うことを提案する(2B)」という推奨文であったが,SSCG 2016では「P/F比<150で推奨(強,中)」と開始基準も,推奨度も変更された。2013年のPROSEVA試験40)で挿管後36時間以内かつP/F<150のARDS患者を対象に少なくとも16時間腹臥位療法を行った群と仰臥位群を比較し,死亡率が有意に改善した。その後のメタ解析41)でも同様の結果が得られ,今回の推奨に至った。
高頻度振動換気療法に関しては2つの大規模RCT42,43)でその効果が否定されており,これらを含む5つのRCTのメタ解析でも,死亡率に差はなく,圧損傷の頻度が上昇する可能性が示唆された。このため高頻度振動換気療法を行わないことが推奨された。
非侵襲的人工呼吸(NIV)は理論上効果がありそうであるが,ARDSの基本戦略である1回換気量制限,高めのPEEPがNIV使用により達成しづらくなる可能性がある。呼吸不全を対象としたいくつかのRCT44,45)ではNIV使用で挿管率が改善したが,2015年に行われたFLORALI試験46)ではNIV群の挿管率,死亡率が一番高いという結果であった。このためARDSに対するNIV使用に関して十分なエビデンスがなく,ガイドラインでは推奨しなかった。
【O.血糖管理】
主な変更点
●2回の連続した血糖値>180 mg/dLでインスリン開始
●動脈血で血糖測定
血糖管理では180 mg/dLを超えれば,インスリン持続投与を開始し,最初は1~2時間,安定すれば4時間ごとに血糖をモニタリングすることが推奨されている。SSCG 2016では「2回」の連続した血糖測定で血糖値が180 mg/dLを超える場合と追記されているが,この「2回」がどの根拠から来ているのかは不明である。
ショックの患者では毛細血管からの血糖測定値が動脈血の血糖測定値と異なることが報告47)されており,FDAも「集中治療患者に簡易血糖測定器を用いてはならない」と声明を出している。このため,「動脈カテーテルが挿入されていれば,動脈血血糖測定を行う」ことが推奨された。
【P.腎代替療法】
主な変更点
●クレアチニンの上昇や無尿だけで腎代替療法を行わない
急性腎障害(AKI)に対していつ腎代替療法を開始するかに関しては,2016年にAKIKI試験とELAIN試験という2つの大規模多施設RCTが報告されている。AKIKI試験48)はAKI stage3(KDIGO)の,ELAIN試験49)はAKI stage2の集中治療患者を対象とし,早期に腎代替療法を行う戦略と,後期に行う戦略の効果を検証している。ELAIN試験では有意な死亡率の改善を認めたが,AKIKI試験では生存率に差はなく,後期戦略で不要な腎代替療法を回避でき,早期戦略でカテーテル感染が増えるという結果であった。
これらの2つの研究は腎代替療法の導入基準が異なること,ほとんどの患者は敗血症ではないことから非直接性が高く,結果も一致せず,不精確性が高いと判断された。害の可能性を考えると早期の腎代替療法の益は少なく,コストの観点からも早期の腎代替療法は支持されないとされた。
【T.栄養】
主な変更点
●最初の7日間は静脈栄養を行わない
●必要最低限/低カロリー栄養か,早期の最大量経腸栄養のどちらかを行う
●胃残量モニタリングは経管栄養に不耐または誤嚥リスクが高い場合のみ
●腸管運動促進薬の使用
●誤嚥のリスクがあれば幽門側を超えた栄養チューブ留置
2014年のCALORIES試験50)で経腸栄養と静脈栄養を比較して死亡に差がないことが報告されており,費用対効果を検証した報告51)では静脈栄養で費用が高いことがわかっている。SSCG 2016でもSR・メタ解析が行われ,死亡に差はなく,費用や身体的利点を考慮し,経腸栄養が可能であれば静脈栄養を行わないことが推奨されている。また,経腸栄養ができない場合に早期静脈栄養を行っても死亡に差はないことが,SR・メタ解析52)により示されており,最初の7日間は静脈栄養を行わないことを推奨している。
経腸栄養で早期に目標カロリーに到達するのが良いのか,trophic feeding(必要最低限のみの栄養)やhypocaloric feeding(低カロリー栄養)が良いのかは明確ではなかった。2015年のPermiT試験53)では非蛋白カロリー制限の許容低栄養群(必要量の40~60%)と標準的経腸栄養群(必要量の70~100%)とで90日死亡に及ぼす影響を検証したが,効果に有意差は見られなかった。この研究を含めたSR・メタ解析54)でも死亡率改善,感染合併率に有意差はなかった。SSCG 2016でもSR・メタ解析55)が行われたが同様の結果であった。このため必要最低限/低栄養許容栄養戦略(SSCG 2016では48時間以内に栄養を開始するが最低48時間で目標エネルギーの70%までの増量)と早期全量経管栄養(ICU入室もしくは発症から48時間以内に開始し72時間以内に目標カロリーに増量)のどちらでも良いだろうという判断にとなった。ただし,これらの研究では低栄養患者が除外されていることに注意が必要である。
人工呼吸管理中の集中治療患者で胃残量モニタリングを行うことで人工呼吸器関連肺炎が減らせるかを検証したRCT56)が2013年に行われたが,有意差は見られなかった。看護師の労力を考え,ルーチンの胃残量モニタリングを行わないことを推奨している。
■日本のガイドラインとの相違点
日本版敗血症診療ガイドライン2016(J-SSCG 2016)が日本集中治療医学会・日本救急医学会の合同作成により公開された57)。Minds 2014システムを採用し,大分量ではあるが透明性の高いガイドラインが作成されている。J-SSCGとSSCGは日本の臨床家に大きく影響を与えるガイドラインであり,重要な相違点を解説する(註)。
【免疫グロブリン】
SSCG 2016では2013年のコクランによるSR58)を引用しており,このコクランSRではIVIG投与により死亡率が改善するが,質の高い研究に限定すると差はないと報告している。他のSRも同様に,投与の適応やタイミングも不明であり,質の高い研究に限定すると益は支持されないという判断から,IVIG投与を提案しないとしている。
一方,J-SSCGのグロブリン班で独自に行ったSRでは死亡率の改善を認めたがこのエビデンスに疑義がかかり,アカデミック班からはグロブリン班のSRからMasaokaらの論文59)を除外したメタ解析が,エビデンス査読内部調査班からは前述した2013年のコクランSRが提出された。これらは三者三様の結果となっており,ガイドライン委員の3分の2の賛同が得られず,「成人の敗血症患者に対するIVIG投与の予後改善効果はRCTに基づくエビデンスに乏しく,現時点ではその効果は不明である。当ガイドライン委員会ではIVIG投与に関して明確な推奨を提示することはできない」という記述になった。
SRの方法次第で結果が変わるのがIVIG療法であり,エビデンスが充足しているとは言えず,またエビデンスも古く,SSCGやICU診療が普及した現診療体制での効果は不明である。
【リコンビナント・トロンボモジュリン】
SSCGでは前述の通り,第3相試験の結果が出るまで待つこととなっている。J-SSCGではSRが作成され,死亡に有意差はないが,改善傾向があることが示された。Minds 2014システムを用いると,この結果は「統計学的な有意差はなく,その不正確さに重大な懸念があるが,これによりエビデンスの質をダウングレードしても当該治療の益と害のバランスは十分な有用性を示している」と解釈され,当初は「投与することを弱く推奨する」という推奨文であった。しかしながら,統計学的な有意差が証明されていない介入に対する肯定的な推奨は複数のガイドライン委員にとって大きな抵抗があったものと思われ,賛同が得られず,推奨を提示しないこととなった。Minds 2014システムという手法に従えば推奨すべきはずであるが,一部の委員にとっては相いれないものであったと推察される。
【アンチトロンビン製剤】
KyberSept試験60)および2016年のコクランSR61)で,DICを伴う重症敗血症にアンチトロンビン製剤を使用しても死亡率に差はないことが示されており,SSCG 2016ではアンチトロンビン製剤を使用しないことを推奨している。一方で,J-SSCGでは敗血症性DIC患者に対して,アンチトロンビン療法を行うことが弱く推奨されている。
SSCG 2016で引用されたKyberSept試験は重症敗血症を対象としたRCTであり敗血症性DICを対象としていないとして,J-SSCGではSRに組み入れられていない。J-SSCGで組み入れられた2006年のKienast62)らの研究は,2001年に発表されたKyberSept試験の患者で,ヘパリンを使用せずかつDIC基準を満たした患者を抽出し,再解析を行い,死亡率の改善を報告したものである。RCTのデータを利用した事前設定のないサブグループ解析の結果であるが,これがRCTなのか観察研究なのかに関して委員会で議論され,最終的に「質の低いRCT」として扱われることになった。
メタ解析の結果がこの研究に大きく依存していることは明らかで,事前設定のないサブグループ解析の結果が推奨にも影響を与えた可能性は否めない。
*
SSCG 2016は多くの新しいRCTとSR,メタ解析が追加され,最新の知見に基づく推奨が書かれたガイドラインとなっている。今回は主要な変更についてのみ解説したが,細かい変更点もいくつかあるため,これを機に多くの医療従事者にガイドラインに触れ,敗血症診療の参考にしてほしい。
註:本稿の著者の1人,林淑朗は,日本版敗血症診療ガイドライン2016作成委員の一員ですが,本稿の内容は林の個人的見解であり,同委員会を代表するものではありません。
◆参考文献
1)Intensive Care Med. 2017〔PMID: 28101605〕
2)Crit Care Med. 2017〔PMID: 28098591〕
3)Crit Care Med. 2004〔PMID: 15090974〕
4)Crit Care Med. 2008〔PMID: 18158437〕
5)Crit Care Med. 2013〔PMID: 23353941〕
6)JAMA. 2016〔PMID: 26903338〕
7)JAMA. 2016〔PMID: 26903336〕
8)JAMA. 2016〔PMID: 26903335〕
9)「週刊医学界新聞」第3169号(2016年4月4日付)
10)Crit Care Med. 2003〔PMID: 12682500〕
11)J Clin Epidemiol. 2011〔PMID: 21194891〕
12)N Engl J Med. 2001〔PMID: 11794169〕
13)N Engl J Med. 2014〔PMID: 25272316〕
14)N Engl J Med. 2014〔PMID: 24635773〕
15)N Engl J Med. 2015〔PMID: 25776532〕
16)Intensive Care Med. 2015〔PMID: 25952825〕
17)Intensive Care Med. 2016〔PMID: 26825952〕
18)Intensive Care Med. 2017〔PMID: 28101605〕 Supplementary material 3
19)Intensive Care Med. 2014〔PMID: 25392034〕
20)Intensive Care Med. 2016〔PMID: 26650057〕
21)N Engl J Med. 2014〔PMID: 24635770〕
22)Intensive Care Med. 2016〔PMID: 26891677〕
23)Lancet Infect Dis. 2014〔PMID: 24768475〕
24)Int J Antimicrob Agents. 2012〔PMID: 22386742〕
25)Crit Care Med. 2010〔PMID: 20562695〕
26)Crit Care Med. 2010〔PMID: 20639750〕
27)Lancet Infect Dis. 2016〔PMID: 26947523〕
28)JAMA. 2012〔PMID: 23073953〕
29)Ann Intern Med. 2014〔PMID: 25047428〕
30)JAMA. 2015〔PMID: 26444692〕
31)N Engl J Med. 2008〔PMID: 18305265〕
32)JAMA. 2016〔PMID: 27483065〕
33)JAMA. 1967〔PMID: 5336422〕
34)Crit Care. 2002〔PMID:12133178〕
35)Vox Sang. 2003〔PMID: 12670370〕
36)N Engl J Med. 2014〔PMID:25270275〕
37)Intensive Care Med. 2015〔PMID:25862039〕
38)Trials. 2014〔PMID:24916483〕
39)J Thromb Haemost. 2015〔PMID:25581687〕
40)N Engl J Med. 2013〔PMID: 23688302〕
41)Intensive Care Med. 2014〔PMID:24435203〕
42)N Engl J Med. 2013〔PMID: 23339639〕
43)N Engl J Med. 2013〔PMID: 23339638〕
44)N Engl J Med. 1998 〔PMID: 9700176〕
45)Am J Respir Crit Care Med. 2003 〔PMID: 14500259〕
46)N Engl J Med. 2015〔PMID:25981908〕
47)Crit Care. 2013〔PMID:23506841〕
48)N Engl J Med. 2016〔PMID: 27181456〕
49)JAMA. 2016〔 PMID: 27209269〕
50)N Engl J Med. 2014〔PMID: 25271389〕
51)Health Technol Assess. 2016〔PMID:27089843〕
52)Intensive Care Med. 2017〔PMID: 28101605〕 Supplementary material 15
53)N Engl J Med. 2015〔PMID: 25992505〕
54)Intensive Care Med. 2016〔PMID: 26556615〕
55)Intensive Care Med. 2017〔PMID: 28101605〕 Supplementary material 16
56)JAMA. 2013〔PMID: 23321763〕
57)日本集中治療医学会・日本救急医学会 合同作成「日本版敗血症診療ガイドライン2016」
58) Cochrane Database Syst Rev. 2013 〔PMID:24043371〕
59)日本化学療法学会雑誌.2000
60)JAMA. 2001 〔PMID: 11597289〕
61)Cochrane Database Syst Rev. 2016〔PMID:26858174〕
62)J Thromb Haemost. 2006〔PMID: 16409457〕
いま話題の記事
-
人工呼吸器の使いかた(2) 初期設定と人工呼吸器モード(大野博司)
連載 2010.11.08
-
忙しい研修医のためのAIツールを活用したタイパ・コスパ重視の文献検索・管理法
寄稿 2023.09.11
-
連載 2010.09.06
-
事例で学ぶくすりの落とし穴
[第7回] 薬物血中濃度モニタリングのタイミング連載 2021.01.25
-
寄稿 2016.03.07
最新の記事
-
医学界新聞プラス
[第3回]人工骨頭術後ステム周囲骨折
『クリニカル・クエスチョンで考える外傷整形外科ケーススタディ』より連載 2024.04.19
-
医学界新聞プラス
[第2回]心理社会的プログラムを分類してみましょう
『心理社会的プログラムガイドブック』より連載 2024.04.19
-
医学界新聞プラス
[第1回]心理社会的プログラムと精神障害リハビリテーションはどこが違うのでしょうか
『心理社会的プログラムガイドブック』より連載 2024.04.12
-
医学界新聞プラス
[第2回]小児Monteggia骨折
『クリニカル・クエスチョンで考える外傷整形外科ケーススタディ』より連載 2024.04.12
-
医学界新聞プラス
[第5回]事例とエコー画像から病態を考えてみよう「腹部」
『フィジカルアセスメントに活かす 看護のためのはじめてのエコー』より連載 2024.04.12
開く
医学書院IDの登録設定により、
更新通知をメールで受け取れます。
