手指衛生からはじめよう(本田仁,崎浜智子,坂本史衣,松永直久)
対談・座談会
2014.10.13
【座談会】
全ての医療者が行うべき“スタンダード・ケア”手指衛生からはじめよう
本田 仁氏(東京都立多摩総合医療センター 感染症科医長・感染症対策室室長)=司会
崎浜 智子氏(国際医療福祉大学大学院准教授 感染管理・感染看護学)
坂本 史衣氏(聖路加国際病院 QIセンター感染管理係)
松永 直久氏(帝京大学医学部附属病院 感染制御部部長)
衝撃的な結果が示された。日本国内の医療機関で実施された観察研究(MEMO)によれば,日本における医療者の患者接触前の手指衛生(註)遵守率が約19%だというのだ。医療関連感染を防止する上で最も重要な制御方法の一つである手指衛生の実施が,日本の医療現場では危うい。
本紙では,本論文の作成に携わった崎浜智子氏・本田仁氏に,多剤耐性アシネトバクターアウトブレイク後に手指衛生の意識も高まったという帝京大病院の松永直久氏,徹底した取り組みで手指衛生遵守率を飛躍的に向上させた聖路加国際病院の坂本史衣氏を加えた,4氏による座談会を企画。各氏・各施設の取り組みを紹介していただき,手指衛生遵守率の改善の道を探った。
本田 本年4月に発表された崎浜さんの執筆による論文は,「日本の医療者の手指衛生遵守率が低い」という示唆を与えるものでした。まず,崎浜さん,今回の研究内容と結果についてご説明いただけますか。
崎浜 本研究は,米国ミシガン大・Sanjay Saint先生,地域医療機能推進機構研修センター・徳田安春先生が主任研究者として進行中の「感染予防における手指衛生向上のための国際共同研究」の一部で,日本版の基礎調査に該当します。私は外部観察者として,多施設共同研究に同意をいただいた4施設へ伺い,観察内容を明かさない形での直接観察法によって,医療者の患者接触前の手指衛生遵守率を調査しました。
その結果,全体の遵守率は約19%。 職種別では医師の遵守率15%,看護師は23%という結果が得られました。過去の文献1)で示された海外施設の遵守率は約40%ですから,諸外国と比較しても著しく低い結果と言えます。
本田 もちろん,今回の研究は限られた施設数でのデータなので,日本全体の状況を正確に示しているとは限りません。しかし私の少ない経験からでも,ここで示された数値は多くの病院の現状と一致する印象があります。
松永 私も本論文の示すとおり,臨床現場での手指衛生は十分には行われていない印象がありますね。
坂本 他の医療施設の実態まで詳しくはわかりませんが,調査すると本研究同様,多くの施設でそう高くない数値が出るのではないでしょうか。
しかし,当院では4-5年前から力を入れて取り組んだ結果,遵守率40%を切るところから,大きく改善が図られました。この経験からもアプローチの方法を見直せば,遵守率の向上は実現可能だと思います。
松永 当院も多剤耐性アシネトバクターのアウトブレイク事例を経て,感染対策への意識が組織的に高まり,手指衛生を以前よりも熱心に行うようになりました。それまでも他院と比較して極端に手指衛生が劣っている印象はなかったのにもかかわらず,です。医療者の手指衛生に関しては“伸びしろ”が大きい。これはどの施設においても同様の状況なのではないでしょうか。
“個人の問題”では済まされない
本田 では,そもそもなぜ手指衛生遵守率が低くなってしまうのか,その要因から考えてみたいと思います。医療者を介する患者間の微生物の伝播を防ぐ上では手指衛生が重要であると,誰しも耳にしたことはあるはずです。それにもかかわらず,手指衛生が実施されないのはなぜなのでしょうか。
松永 微生物による汚染は“目に見えない”。これが手指衛生が実施されない一番大きな要因ではないでしょうか。汚染が見えないから,その必要性を実感できず,優先順位も下がってしまう。これに対処するには,手指の汚染のイメージを「見える化」した動画ツールを用いるなど,工夫を凝らしながら継続的に手指衛生の重要性の再認識を図っていく必要があります。
さらに,医師の手指衛生の習慣付けに関しては,現場の上級医の振る舞いに左右される面も大きいんですね。いくらオリエンテーションや現場で研修医に手指衛生の重要性を伝えても,自分の上級医たちがきちんとやっていなければ,「やらなくてもいいもの」ととらえるようになってしまいます。
本田 そういう意味では,上級医に当たる医師たちが手指衛生をきちんと意識しているかも重要な環境要因になると換言できますね。過去の臨床研究でも,手指衛生を適切に行う指導医・リーダーとなるような医師の存在が,医師の集団全体の手指衛生の遵守に関与することが示唆されています2-3)。
崎浜 習慣化を阻むという点では,院内のインフラ整備の欠如も大きな要因だと思います。実際,施設によっては,手洗い場や擦式アルコール消毒剤が各病室になかったり,携帯用の擦式アルコール消毒剤が導入されていなかったりするケースも多い。こうした環境では,手指衛生がおろそかになってしまう医療者がいてもおかしくありません。
坂本 病院幹部の理解を欠いていても,手指衛生遵守率の向上は難しいです。例えば,崎浜さんの指摘されたインフラ整備という点は,投資が必要ですから経営幹部の関与が不可欠です。また,複数部門や職種にまたがって感染対策を改善するに当たっては,トップダウン的な手段を要するケースもあり,幹部の支援が求められます。感染対策担当者の熱意だけでなく,幹部から職員に向けた「手指衛生は重要であり,当院では徹底する」という明確な意思表明がなければ,病院全体の底上げを実現するのは困難でしょう。
画一的な方法論ではなく,“身の丈に合った”具体案を
本田 個々の医療者の知識や意識に収斂される問題だけでなく,病院設備や周囲の医療者といった環境的な要因にまで目を向ける必要があると示していただきました。このように多様な要因が複雑に絡み合っているわけですから,WHOの「Five Moments for Hand Hygiene」(表)4)のパッケージで,画一的に手指衛生の実施を呼び掛けるだけで,コンプライアンス向上を図るというのは現実的には難しいのでしょう。
| 表 手指衛生を要する5つのタイミング4) | |
|
そこで,私としては,“身の丈に合った”感染対策を徹底することが大事であると考えています。部署・職場などセクションによって環境と状況は異なるので,個々の事情に応じてルールを設け,その遵守を呼び掛ける。そうでないと,現場の医療者の行動変容にはなかなか結びつきづらいと思います。
坂本 行動変容につなげるには状況に応じ,いつ,どこで実施すべきかの“力点”を具体的に示す必要があります。
当院では「Five Moments for Hand Hygiene」を推進していますが,入院部門で実施状況を評価する際,ハイリスクな患者がオープンフロアに集まる集中治療領域では5つの瞬間全てを確認します。一方,一般病棟であれば,「入退室時の手指衛生」を中心に確認する。これは当院の一般病棟の病室が全て個室である事情を踏まえ,入退室時に手指衛生を行えば,高確率で患者が守られると考えた上での方法です。
ただし,一般病棟での入退室時の手指衛生については,空室で患者不在であろうと必ず行うと決めています。「自動車の運転時,赤信号であれば歩行者の有無にかかわらず必ず止まる」。これと一緒で,そこは徹底して行ってもらうように促しているんです。
崎浜 実情を踏まえた上で,実践可能な工夫を織り交ぜた提案を行う視点は重要ですよね。私が介入研究でかかわった水戸協同病院では,感染管理をはじめとした現状の課題と手指衛生改善を“セット化”するという形で遵守率の向上を図りました。
例えば,病棟で散見された多剤耐性緑膿菌の問題。尿路カテーテルの排尿バッグの尿廃棄の方法が交差感染の原因でしたが,その見直しの際には「手から手へと伝播する面も大きい」と,手指衛生もセットで改善を促しました。
また,病院全体の医療安全対策と接遇の改善とを絡めて提案したのが,「患者確認のタイミングでの手指衛生」です。それまで「手指衛生をしている暇がない」なんて声もあったのですが,必ず行う患者確認のタイミングで手指衛生も行うと決めれば,手指衛生の時間確保・意識付けとともに,患者誤認の予防にも貢献できる。携帯用の擦式アルコール消毒剤の導入などのツールの整備に加え,このようにセット化して提案するといった工夫によって,医療者全体の意識も高まり,行動変容につながっていくと思います。
本田 帝京大病院では多剤耐性アシネトバクターアウトブレイク後,手指衛生が向上したというお話でしたね。
松永 ええ。2010年のアウトブレイクが教訓となり,院内スタッフの感染に対する意識は一変しました。手指衛生をはじめとする標準予防策などの基本の徹底が図られるようになったのです。その結果,アウトブレイク前後で,擦式アルコール製剤の使用量が10倍にも増加しました(図1)。
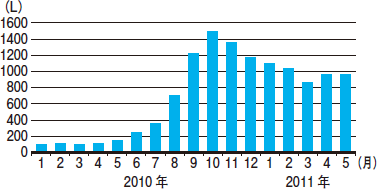 |
| 図1 帝京大病院における擦式アルコール製剤の使用量の推移 |
| 同院では2009年8月から2010年9月にかけ,58人の患者で多剤耐性アシネトバクター感染を確認。感染管理体制の立て直しを図り,それ以前と比べ,擦式アルコール製剤の使用量は約10倍増加した。 |
啓発活動としては,各部署の感染制御担当者が中心となって行った,標準予防策・接触予防策の講義,グループワーク,手指衛生とPPE(Personal protective equipment;個人防護具)着脱を実際にチェックする実習から成る集中講習です。全職員が対象で,アウトブレイクのとき以来,年2回,継続的に行っています。
さらに,アウトブレイクの経験を院内で風化させぬよう,2013年からは9月第2水曜日を「ストップ感染デー」と病院として定め,その一環で「手指衛生ラウンド」を企画しました。事務職を含めた全部署から原則各10人の職員に評価者として参加を依頼し,それぞれが別の部署へ赴き,チェックリストを用いて手指衛生の実施状況などを評価する。他部署の観察を通し,「自部署の様子を客観的に振り返ることができ,良い経験になった」という声も聞かれ,手指衛生への意識はさらに浸透した感触を持っています。
■限られた人員でいかにモニタリングし,遵守率向上をめざすか
本田 手指衛生の改善を促していくためには,啓発活動に加え,スタッフが業務の中できちんと手指衛生を実践しているかを継続的にモニタリングしていく必要があります。帝京大病院ではどんな方法で行っていますか。
松永 当院は,擦式アルコール製剤の使用量を継続して調査しています。各部署の使用量の集計データを,手指衛生がどのぐらい行われているかを測る,いわば遵守率の“surrogate marker”としてとらえているわけです。
本田 量を評価軸にすると比較的簡便な方法で済み,労働力の負担が少なく,かつ継続的に行いやすい利点はありますよね。感染管理を専任で担当している医療者が少ない日本においては,主流な方法でもあると思います。
松永 当院も簡便な方法である点を活かし,各病棟のリンクナースなどに集計を算出してもらっています。もちろん,ただ委ねるのではなく,患者のADLを考慮した目標値などを各病棟で設定し,その目標値と実際の使用量の差を見比べ,手指衛生の状況を把握してもらうようにしています。
本田 現在のモニタリング方法で課題に感じられている点はありますか。
松永 ともすれば使用量の計測自体が目的化してしまい,対策の立案にまで達するのが難しい点でしょうか。本来,「いつ,どのように行っているか」が重要にもかかわらず,量“だけ”を追い求めるようになってしまう危険性があるのです。使用量の増加は,必ずしも手指衛生の適切な実施を保障するわけではないので,直接観察し,実際に行われている手洗いを踏まえたフィードバックと組み合わせて評価を行う必要性も感じています。
継続的なモニタリングと,定期的なフィードバックが鍵
坂本 使用量の増加が,高い遵守率を担保しないという点はご指摘のとおりだと思います。4-5年前,当院も擦式アルコール製剤の使用量を観察していたのですが,使用量が顕著に増加したにもかかわらず,遵守率は40-50%台で推移していたという経験がありました。
そうした過去を踏まえ,現在は実際に医療者が手指衛生を行っている様子を観察する方法に切り替え,手指衛生の実施状況を評価しています。入院部門で直接観察法に切り替えたのが2011年で,その後は家庭用ビデオカメラ,天井常設のネットワークカメラを用いた観察に変遷しています(図2)。
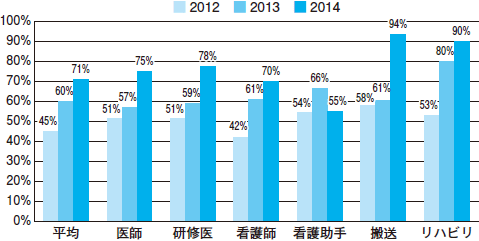 |
| 図2 聖路加国際病院における入院部門の手指衛生遵守率年度別推移(2012-2014年度) |
| 2011年度は直接観察法,2012年度は三脚設置のホームビデオカメラ,2013年度より天井常設のネットワークカメラで観察。年度を追うごとに手指衛生遵守率は向上している。 |
現在のネットワークカメラを用いた観察には有効性を感じていて,導入によって時間帯を選ばずに観察可能となりましたし,また,より詳細なデータを取得することが可能になりました。得られたデータを基に各病棟の職種別遵守率を全職員にメールで即時に配信し,イントラネットにも掲示する形でフィードバックするようにした結果,手指衛生遵守率は大きく上昇し,現在では約70%超となっています。
崎浜 職種の差はありましたか?
坂本 内訳は医師約75%,看護師約70%と,医師のほうが遵守率は高くなっています。おそらく訪室時の状況の違いがこの差を生む要因ではないかと見ています。医師はあらかじめ訪ねる病室がわかって移動することが多く,手指衛生を行動パターンに組み込みやすい。一方で,看護師は訪室の機会が唐突に生じる場面も多く,急かされた状況下では手指衛生が抜け落ちてしまうことがあるようです。このような職種特有の動き方を把握して働きかけられると,さらなる遵守率の向上にも結びつけられると考えています。
崎浜 映像化されることで“手指衛生ができていない自分”をきちんと認識できるところもよい点ですよね。
坂本 ええ。実際の遵守率と,臨床現場の職員自身が想定する遵守率には少なからずギャップが存在するものです。これまでは手指衛生を促しても,現場から「自分たちはちゃんと手指衛生を行っている」という声が上がることもありました。しかし,そうした反応があったとしても,録画した映像を見てもらうと納得感が得られやすい。そして,どのタイミングで実施できていないのか,どのように手順を正す必要があるのかなど,具体的な課題も共有しやすいのです。
本田 より踏み込んだ介入が可能になるわけですね。
坂本 ただ,使用量調査などと比較して,モニタリングには人的な労力を要するのも事実です。モニタリングは入院部門に加え,外来・検査部門で四半期に2回,ランダムに選択した勤務帯で行っています。入院部門には,集中治療領域を含み病棟が全部で22病棟あり,1病棟を確認するのにかかる時間は1時間-1時間半ほど。四半期に2回,全病棟をチェックした後,即時にフィードバックを行う。これだけでも相当な時間をかけていることがわかると思います。
本田 お2人の取り組みをお聞きし,どのモニタリングにも一長一短はあるのかもしれませんが,継続的なモニタリング,定期的なフィードバックが,手指衛生の実施状況を改善させる大前提となるのだと理解できました。
手指衛生遵守率の高さは,感染対策レベルの高さを示す
本田 HAI(Healthcare-associated infection;医療関連感染)対策である以上,そのハードアウトカムはHAIの減少であるべきです。その点,手指衛生遵守率の向上は,HAI減少との直接的な関連性が見えづらい。院内のスタッフを巻き込み,手指衛生の実施を促すよう訴えていく上では,そこが悩ましいところです。
「手指衛生はHAIの低下というハードアウトカムに貢献しないのではないか」という反論に対しては,手指衛生はエビデンスを超えたスタンダード・ケアであり,遵守率は病院の感染対策の質を評価するクオリティー・インディケーターになり得るものだ,と主張していけばよいと私は思うのですが,皆さんはどのようにお考えですか。
坂本 確かに「手指衛生の遵守率が高まるとHAIが減少する」ことを示すエビデンスレベルの高い研究は見かけません。倫理的な側面から,複数のセッティングを用いて大規模RCT(Randomized controlled trial;ランダム化比較試験)を実施できる類いのものではないので,その点は仕方ありません。
ただ,交絡因子をコントロールせずに介入の前後比較を行った多数の研究で,手指衛生遵守率上昇後にHAIが減ったという現象は観察されています。ですから,私も「手指衛生のみが要因ではないだろうけれど,HAIの減少に影響を与えている」と考え,手指衛生を推進してよいと思います。
実際に当院でも,手指衛生の遵守率がある一定の水準まで上昇すると,病原体の獲得やHAIが漸減するという経験をしています。明確に減少し始める“閾値”のようなものがあるようで,遵守率60%程度だとはっきりしなかったのですが,70%を超えるぐらいからさまざまなHAIの減少を認めるようになりました。科学的な検証を加えてはいませんが,院内で「やはり手指衛生は大事なんだ」という実感を共有できるデータになっています。
松永 当院でも多剤耐性アシネトバクターのアウトブレイク前後のアルコール製剤使用量の増加とともに,MRSA BSI(Methicillin-resistant staphylococcus aureus bloodstream infection;メチシリン耐性黄色ブドウ球菌血流感染)件数に加え,アルコール製剤が無効なClostridium difficile感染症の件数にまで減少が見られています。おそらく院内で手指衛生の意識が高まると,感染対策の“総合力”も高まっていくということなのでしょう。
崎浜 手指衛生のみでHAIを減少し得るかは議論が必要ですが,手指衛生遵守率を向上させようと頑張る病院は,他の感染予防対策も頑張っているはずですからね。
坂本 ただし,忘れてはならないのは,感染対策担当者は任務として,きちんとデータを追い,アウトカムを示し続けることではないでしょうか。手指衛生の有効性のみの抽出は難しいかもしれませんが,遵守率が変化していく中で,病原体の獲得やHAI発生率にどのような変化が見られるのかを見える形で提示していく必要があります。
松永 同感です。そのデータが,現場の医療者たちにとって手指衛生を行う動機付けにもなるわけですし,今後取り組みを進める施設にとっては重大な根拠になるわけですからね。HAI対策に関するデータを扱う者として,私自身,肝に銘じておきたいご指摘です。
■建設的な批判を咀嚼し,改善に結びつけていかねばならない
本田 最後にまとめとして,現場・地域のレベルを問わず,手指衛生の推進に向けて取るべき手段や,戦略の方向性について一言お願いします。
松永 肉眼で見ることのできない微生物によって起こるHAIの問題を,皆で共有できるよう,ツールの工夫やアウトカムの創出など,何らかの形で「見える化」することに力を割く必要があるでしょう。そうすることで,病院幹部や現場のスタッフを巻き込み,一緒に手指衛生に取り組んでいくきっかけを作れるのではないかと考えています。
崎浜 私は,多施設が共同して手指衛生の改善へつなげる取り組みに可能性を感じています。水戸協同病院は,今回の臨床研究を目的とした介入により,遵守率が10%から40%へ向上したわけですが,その介入を下支えしたのは“多施設共同であること”でした。本研究に参加した全4施設に対し,ミシガン大は「いちばん改善した病院を表彰する」と提案したのですね。その結果,院内で「どうせやるなら一番をめざそう」と積極性が生まれ,最終的にトロフィーをもらうまでの改善を実現することができたのです(写真)。
 |
|
写真 「最優秀手指衛生改善賞」のトロフィー ミシガン大より水戸協同病院に贈呈された,しずく型のトロフィー。 |
本田 なるほど。感染防止対策地域連携加算もありますから,ネットワークのある地域の医療機関が協力してコンペ企画を立てる……そんな形であれば実現できるかもしれませんね。
坂本 私からは視野を広げ,手指衛生をはじめとする感染対策の質向上のために,病院を取り巻く地域や国に求められることについてコメントします。
日本で今後取り組む必要があるのは,国や地域レベルのHAIのベースライン発生率の把握です。HAIは日常的に起きているものの,日本では国・地域レベルの日常的発生頻度がわかっていません。そのため,各病院が自身のHAI対策を評価するための指標や, 国・地域がめざすべきゴールが曖昧です。この点については他の先進諸国に比べても,日本が遅れている部分です。
しかし,日本においても国や地域のベースライン発生率を把握し,数値化できれば,国,地域,各病院でその発生率を下回らせようという試みが生まれる。ひいては,その一手段として「手指衛生の在り方を見直そう」という視点も生まれてくると思うのです。
本田 手指衛生をはじめ,感染対策を進める上では,国内におけるHAIを評価する適切なベースラインデータの存在が少ないのは大きな問題です。この必要性は現場から継続的に発信していかねばなりませんね。
*
本田 本日は日本の手指衛生遵守率の低さを示した論文を起点に,その向上を実現するためのヒントを探ってきました。手指衛生は最も簡便な感染対策の手段であるとともに,全ての医療者が関与・共有できる貴重な事項とも言えます。ネガティブなデータかもしれませんが,今回の建設的な批判を咀嚼し,いかにして改善に結びつけていくか。これは感染管理担当者だけでなく,医療者一人ひとりが取り組んでいくべきものであると再認識しました。
| MEMO Sakihama T, Honda H, et al.Hand Hygiene Adherence Among Health Care Workers at Japanese Hospitals: A Multicenter Observational Study in Japan. J Patient Saf. 2014. Epub ahead of print. [PMID:24717527]
日本の教育病院における手指衛生遵守率のベースラインを明らかにすることを目的に,異なる地域(北海道,関西,関東)の4急性期医療施設(大学病院1,市中病院3)の13部署(内科,外科,クリティカル領域)において行った観察研究。患者に接触する前の医療従事者(医師・看護師)の手指衛生行動を,Saintらが開発した直接観察法を用いて,1人の外部観察者(感染管理看護師)が観察を実施。その結果,2011年7-11月の観察期間中,全観察場面は3545回で,手指衛生が実施されたのは677回,遵守率19%であった。職種別の遵守率は医師15%,看護師23%。施設間11-25%,部署間11-31%であった。なお,専従の感染管理看護師を配置している施設では,配置していない施設と比較して,遵守率が高い傾向にあった(29% vs. 16%)。 |
(了)
註:医療現場で行われる手指衛生には,流水・石けんによる手洗い,流水・消毒剤による手洗い,速乾性擦式アルコール製剤を用いた手指衛生,手術時手洗いがある。本記事では,それらの使い分けはせず,「手洗い」「手指衛生」も同義語として使用した。
◆参考文献・URL
1)Emerg Infect Dis. 2001 [PMID:11294714]
2)Am J Infect Control. 2009 [PMID:18834749]
3)Infect Control Hosp Epidemiol. 2014 [PMID:24521600]
4)World Health Organization.Five Moments for Hand Hygiene. http://www.who.int/gpsc/tools/Five_moments/en/
 |
本田仁氏 2000年北里大医学部卒。日本での研修後,04年より米国ハワイ大にて内科研修。07年より米国ワシントン大にて感染症科フェロー,09年から感染対策/医療疫学フェロー。10年に帰国,手稲渓仁会病院総合内科・感染症科医長を経て,13年より現職。現在は感染症臨床と医療関連感染対策に従事する。米国内科専門医,米国感染症専門医。12年,Society for Healthcare Epidemiology of America (SHEA) International Ambassadorに選出,13年ID week(米国の感染症関連学会の合同の年次総会)にてSHEAよりInternational Investigator Award受賞。 |
| 崎浜智子氏 1989年沖縄県立コザ看護学校卒。沖縄県立中部病院/宮古病院,亀田総合病院を経て,2007年日看協看護研修学校にて認定看護師教育課程感染管理学科専任教員を務めた。09年国際医療福祉大大学院修士課程,12年久留米大大学院感染看護専門看護師教育課程を修了した後,筑波大附属水戸地域医療教育センター水戸協同病院感染管理室長を経て,14年より現職。感染管理認定看護師,感染症看護専門看護師。各病院で医療関連感染サーベイランス,アウトブレイク調査,医療関連感染予防対策に取り組んできた。 |
 |
| 坂本史衣氏 1991年聖路加看護大卒。97年米国コロンビア大公衆衛生大学院修了。同年に帰国し,聖路加国際病院看護部勤務。2001年日看協看護研修学校に出向して認定看護師教育課程感染管理学科専任教員を務め,02年より現職。感染制御および疫学資格認定機構(CBIC)による認定資格(CIC)取得。著書に『基礎から学ぶ医療関連感染対策(改訂第2版)』(南江堂)など多数。ブログ「感染予防 inch by inch」では,日々湧き出る感染予防に関する疑問,考えをまとめている。 |
 |
 |
松永直久氏 1999年東大医学部卒。在沖米海軍病院,東大病院,茨城県立中央病院を経て,2002年米国コロンビア大関連病院St.Luke’s-Roosevelt Hospital Center内科研修。05年よりUCLA関連感染症科臨床フェローを修了。帰国後,三愛病院,東医大病院を経て,10年より現職。10年に帝京大病院で報告された多剤耐性アシネトバクターによるアウトブレイクの際は,感染管理体制の立て直しに奔走した。米国内科専門医,米国感染症専門医。 |
いま話題の記事
-
忙しい研修医のためのAIツールを活用したタイパ・コスパ重視の文献検索・管理法
寄稿 2023.09.11
-
人工呼吸器の使いかた(2) 初期設定と人工呼吸器モード(大野博司)
連載 2010.11.08
-
連載 2010.09.06
-
事例で学ぶくすりの落とし穴
[第7回] 薬物血中濃度モニタリングのタイミング連載 2021.01.25
-
寄稿 2016.03.07
最新の記事
-
医学界新聞プラス
[第3回]人工骨頭術後ステム周囲骨折
『クリニカル・クエスチョンで考える外傷整形外科ケーススタディ』より連載 2024.04.19
-
医学界新聞プラス
[第2回]心理社会的プログラムを分類してみましょう
『心理社会的プログラムガイドブック』より連載 2024.04.19
-
医学界新聞プラス
[第1回]心理社会的プログラムと精神障害リハビリテーションはどこが違うのでしょうか
『心理社会的プログラムガイドブック』より連載 2024.04.12
-
医学界新聞プラス
[第2回]小児Monteggia骨折
『クリニカル・クエスチョンで考える外傷整形外科ケーススタディ』より連載 2024.04.12
-
医学界新聞プラス
[第5回]事例とエコー画像から病態を考えてみよう「腹部」
『フィジカルアセスメントに活かす 看護のためのはじめてのエコー』より連載 2024.04.12
開く
医学書院IDの登録設定により、
更新通知をメールで受け取れます。
