FAQ 処置時の鎮静および鎮痛(乗井達守)
寄稿
2013.09.16
【FAQ】
患者や医療者のFAQ(Frequently Asked Questions;頻繁に尋ねられる質問)に,その領域のエキスパートが答えます。
今回のテーマ
処置時の鎮静および鎮痛(Procedural sedation and analgesia)
【今回の回答者】乗井 達守(ニューメキシコ大学病院 救急部)
ERや内視鏡室での処置時における鎮静や鎮痛は,米国では“Procedural sedation (PS)”または“Procedural sedation and analgesia(PSA)”と呼ばれICUやオペ室での鎮静とは区別されています。一方日本では,麻酔科医以外に対する鎮静薬や鎮痛薬の体系立った教育はあまり行われておらず,死亡事故等も報告されています。本稿では,処置時の鎮静や鎮痛を安全に行うポイントを解説します。
■FAQ1
ICUやオペ室での鎮静とはどう違うのでしょうか?
“鎮静”と聞いてすぐに思い浮かべるのは,ICUで人工呼吸管理中の鎮静や,オペ室で手術をする際に使う鎮静かもしれません。しかし実際には,救急外来における脱臼整復,内視鏡室での消化管内視鏡,小児のMRI検査など,病院内の実に多くの場所と場面で,麻酔科医以外の医師により鎮静が行われています。
患者さんの背景はもちろん,モニターなどの備品,スタッフの配置,使われる薬剤や量も異なりますが,最も異なるのは,どれだけ深く鎮静をかけるかということでしょう。表1に米国麻酔科学会の鎮静の深さの分類を示します[PMID:11964611]。手術時の鎮静レベルのターゲットは全身麻酔であることが多いのに対して,PSでは「中等度―深い鎮静」がターゲットになることが一般的です。
| 表1 米国麻酔科学会による鎮静・鎮痛レベルの分類 |
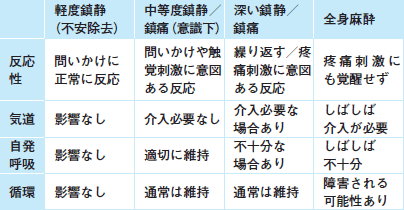 |
こうした違いのために,米国では処置時に行う鎮静や鎮痛をPSやPSAと呼び,手術時の鎮静等と区別しています。以前は“Conscious sedation (意識下鎮静)”と呼ばれていましたが,実際には意識がない状態にすることも多いため,PSAという用語を使うことが勧められています[PMID:11919531]。
Answer…麻酔科医以外が行うことも多く,ターゲットとする鎮静の深さも,モニターやスタッフの配置等も異なる。
■FAQ2
安全に行えるのでしょうか?
一番気になるのがこの問いではないでしょうか。私が医学部を卒業したてのころでした。ERで指導医に“ちょっと鎮静薬でもいってみようか”と言われて困りました。肩関節の脱臼で来院した30代の男性。筋骨隆々マッチョな体型。痛みと不安でいっぱい。ひ弱な研修医(私)がトライするも整復できず,上記の発言に至ったのです。しかし当時は,そして恐らく今でも,鎮静薬や鎮痛薬の体系立った教育はあまりありません。使う薬も量も,指導医によってばらばら。安全に鎮静薬や鎮痛薬を使うにはどうしたらいいのか,いつも疑問でした。
そもそも処置時の鎮静薬の使用は安全なのでしょうか? 14の市中病院ERの幅広い患者層(生後1か月―95歳)を対象としたSacchettiらの研究では,計1028件の鎮静において,一時的な換気の補助(具体的にはバッグバルブマスク)を必要としたケースが1.1%の割合で報告されたものの,死亡等の重篤な合併症は認められませんでした[PMID:16946280]。日本とは使用される薬剤やスタッフの配置条件が異なるとはいえ,一般的に処置時の鎮静および鎮痛は安全と言えるでしょう。
しかし,事故が報告されているのも事実です。安全に行うためには,使用する薬剤の特性やモニタリングの知識,低換気や低酸素が生じた際に迅速に対応するスキルが必要です。
Answer…体系立った知識,技術に基づくことが安全に行う大前提。
■FAQ3
鎮静を始める前に重要なポイントは何ですか?
他の危険が伴う手技と同様,患者さんにリスクとベネフィットを説明し,同意を得ることが必要です。院内で定型の同意書があれば,よりスムーズでしょう。
既往歴や服薬歴,アレルギー歴,最後に経口摂取した日時などの病歴聴取も重要です。薬剤選択に特に影響するのは,手術歴や過去に鎮静薬を使用した際の問題の有無で,睡眠時のいびきの有無なども参考になります。
また,気道や呼吸に関係する身体所見は丁寧に取る必要があり,LEMONS(表2)やMOANS(表3)などがよく使われます。
| 表2 LEMONS: 気管挿管困難の予測因子 |
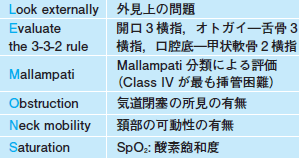 |
| 表3 MOANS: バッグバルブマスクでの換気困難の予測因子 |
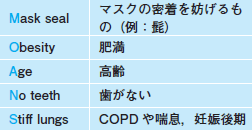 |
Answer…病歴聴取(過去に鎮静薬を使用した際に問題がなかったかなど)および身体所見(特に気道,呼吸関係)は両方重要。
■FAQ4
薬剤選択のポイントは?
大前提として,鎮静と鎮痛をしっかり区別することが重要です。薬剤には,鎮静作用のみのもの,鎮痛作用が中心のもの,両方の効果を持つものがあります(表4)。痛みを伴う手技なら鎮痛作用がある薬剤の併用,もしくは鎮痛と鎮静両方の効果がある薬剤を使う必要があります。例えば骨折の整復や膿瘍の切開・排膿では,鎮痛薬の併用は必要でしょう。しかし小児でMRIを実施するなら,鎮静のみで十分です。
| 表4 主な薬剤と最大効果到達時間 | |
|
鎮痛は比較的忘れられがちです。鎮静がしっかり効いている状態での鎮痛の必要性には議論がありますが,痛みを伴う手技であれば,鎮痛にも配慮するのが現在では一般的です。その意味も込め,Procedural sedation(鎮静) “and analgesia(鎮痛)”と呼んでいます。
Answer…鎮静と鎮痛を区別して考えることが重要。
■FAQ5
追加の薬剤投与はどのように行えばよいのでしょうか?
薬の効き方は患者さんによって千差万別。思ったより効果が少なく,追加の投与が必要になることがよくあります。では追加の薬剤投与をする場合,どんなことに気をつける必要があるのでしょうか? 下記の例で考えてみましょう。
あなたは,目の前の患者さんにミダゾラム0.5 mgを静注したところです。1分30秒経過し,まだ患者さんにはあまり効いていないようです。このタイミングで,効果が少ないと判断して追加投与してよいでしょうか?
その判断をするにはまだ早すぎます。ミダゾラムの場合,投与完了後最低3分間は追加投与を待つ必要があります。この3分は“Time to peak effect(最大効果到達時間)”と呼ばれ,投与完了後その薬剤が最大の臨床効果を発揮するまでに必要な時間を示します。血中濃度がピークに達する時間とも,半減期とも異なります。
これは極めて重要なので,よく使用する薬剤の固有の最大効果到達時間は覚えておきましょう(表4)。効果がピークに達する前に判断してしまうと,効果の過小評価につながり,結果的に十分量以上の薬剤を投与することになってしまいます。
Answer…効果がピークに達するまで待って追加投与の必要性を判断。自分が使う薬剤の“Time to peak effect(最大効果到達時間)”を熟知する。
■FAQ6
手技終了後は,すぐに帰宅させてよいですか?
過鎮静やそれによる合併症が最も起きやすいのは,実は手技を終えた後だと言われています。少し意外かもしれません。しかし実際に日本でも手技の終了後の事故が報告されています。どうして,手技を終えた後に過鎮静が起きやすいのでしょうか?
骨折の整復の例で考えるとわかりやすいかもしれません。手技中は,骨折による痛みと整復による刺激があります。しかし整復が成功すると,骨はあるべき位置に戻り刺激はなくなります。結果として手技中は適正な薬剤の使用量であったとしても,手技終了後に過鎮静になってしまうことがあるのです。医師も看護師も,整復が成功しひとたび手技が終わってしまうと,他の患者さんのことで忙しく,その後の管理がおろそかになりがちです。使った薬剤にもよりますが,一般的に30分間は経過観察を行う必要があり,患者さんが鎮静前の状態に戻ってから,退院可能になります。
フルマゼニルのようなベンゾジアゼピン系の拮抗薬,ナロキソンのようなオピオイド系の拮抗薬の使用時は特に注意が必要です。どちらも半減期が短いため一度回復したように見えても,拮抗薬の効果が切れた後再鎮静になる可能性があります。拮抗薬を使う際にはその半減期や副作用を含めた効果を十分理解して使う必要があります。
Answer…手技直後が危険。手技を終えた後もしばらくは経過観察が必要。拮抗薬の使用時には特に注意。
■もう一言
処置時の鎮静は,開始前の評価や準備からトラブルがあった際の対応まで奥が深いものです。詳しく触れませんでしたが,各患者さんの背景や行う手技に応じた薬剤選択も重要です。加えて,高齢者では投与量を少なくする,小児に対しては家族に対する説明を事前に十分行うなどさらに細かな配慮が必要となります。
※PSコースやデモにご興味のある方は,tanorii◆salud.unm.eduまでご連絡ください(◆は@に置き換えてください)。
乗井 達守
2007年佐賀大医学部卒。健和会大手町病院にて初期研修,在沖縄米国海軍病院でインターンシップの後,11年よりニューメキシコ大病院にて救急研修開始。13年よりチーフレジデント。昨年より日本の医師とも協力し,日本版Procedural sedationコースを実施中。本年10月の第41回日本救急医学会でデモ版の開催を予定。
いま話題の記事
-
忙しい研修医のためのAIツールを活用したタイパ・コスパ重視の文献検索・管理法
寄稿 2023.09.11
-
人工呼吸器の使いかた(2) 初期設定と人工呼吸器モード(大野博司)
連載 2010.11.08
-
連載 2010.09.06
-
事例で学ぶくすりの落とし穴
[第7回] 薬物血中濃度モニタリングのタイミング連載 2021.01.25
-
寄稿 2016.03.07
最新の記事
-
医学界新聞プラス
[第3回]人工骨頭術後ステム周囲骨折
『クリニカル・クエスチョンで考える外傷整形外科ケーススタディ』より連載 2024.04.19
-
医学界新聞プラス
[第2回]心理社会的プログラムを分類してみましょう
『心理社会的プログラムガイドブック』より連載 2024.04.19
-
医学界新聞プラス
[第5回]事例とエコー画像から病態を考えてみよう「腹部」
『フィジカルアセスメントに活かす 看護のためのはじめてのエコー』より連載 2024.04.12
-
医学界新聞プラス
[第3回]学会でのコミュニケーションを通して自分を売り込む!
『レジデントのためのビジネススキル・マナー――医師として成功の一歩を踏み出す仕事術55』より連載 2024.04.12
-
医学界新聞プラス
[第1回]心理社会的プログラムと精神障害リハビリテーションはどこが違うのでしょうか
『心理社会的プログラムガイドブック』より連載 2024.04.12
開く
医学書院IDの登録設定により、
更新通知をメールで受け取れます。
