FAQ 看護師と心電図(奥出潤)
寄稿
2011.03.21
【FAQ】
患者や医療者のFAQ(Frequently Asked Questions;頻繁に尋ねられる質問)に,その領域のエキスパートが答えます。
今回のテーマ
看護師と心電図
【今回の回答者】奥出 潤(慶北会花田病院副院長)
医療の現場では高齢者や高血圧・心疾患を合併する患者が多くなっており,循環器以外の科で勤務する看護師にも心電図の知識が必要とされてきています。ここでは看護師として心電図にどう取り組めばよいのか,看護師に必要なレベルとはどういったものか,看護師は心電図をどのように勉強していったらよいのか,などを一緒に考えてみましょう。
■FAQ1
看護師にとって心電図の知識はどのレベルまで必要なのでしょうか?
心電図を正しくとり,読むことが基本
心電図診断は4つのステップに分けると考えやすいと思います。
| 心電図診断の4つのステップ 1.正しくとる 2.正しく読む(正しく表現する) 3.正しく診断する 4.正しく治療する(正しく対処する) |
このうちステップ1とステップ2が看護師にとって必須のものだと考えます。まず,ステップ1は「正しくとる」です。心電図をとるのは検査技師の仕事としている施設も多いかもしれませんが,標準的な12誘導心電図を自分でとれることは,これからの看護師にとって点滴や採血と同じような基本的技術になると思います。特に看護師としては,心電図をとる際に患者さんがリラックスできる状況を作り出すことが大切です。また,プライバシーにも十分注意しましょう。
次に,ステップ2は「正しく読む(正しく表現する)」です。看護師にとってこのステップ2が一番重要です。医師に正しく報告できるか,わかりやすく申し送りできるか,確実に看護記録に記載できるか,などは日常業務で必要な心電図の基本になるからです。
もちろん,正しく伝えるためには,心電図を読み取り表現する「技術」が必要ですし,それには,やはり心電図の仕組みや成り立ちについての基本的な知識が必要になります。そのため,医学生や医師の場合は,心電図を扱う際,電気生理や伝導系などの高度な知識や疾患の詳細についても学びます。
しかし看護師の場合は,そうした知識は循環器病棟やCCUに所属したときに学ぶものとし,まずは実際的な業務の実現をめざすことも必要でしょう。
「PVC(心室性期外収縮)が頻発していますが連発はありません」「V2,V3,V4でSTが上昇しています」。こんな感じで報告できるのがステップ2の目標になります。
Answer…看護師に求められる心電図のレベルは,心電図をとり,これを読み取って正しく表現し報告できることです。
■FAQ2
それでは,ステップ3と4,すなわち心電図診断と治療は医師の仕事としてよいのですね?
看護師に必要な心電図診断と治療
一般的に,診断と治療は医師の責任によって行われます。しかし,心電図に関しては,看護師にも診断と治療が求められる場合があります。
まず看護師に必要な「診断」は,緊急性の判断です。例えば,夜中に当直医に電話して起こすべきか? 朝まで待ってもよいのか? などは代表的なケースです。
特に,ST上昇型の急性心筋梗塞と,危険な不整脈については,看護師の判断が要求されるのでしっかりした知識が必要です。
急性心筋梗塞は発症から治療開始までの時間が予後を左右するので,心電図変化を見逃さないようにしなくてはなりません(図1)。
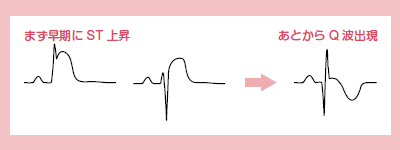 |
| 図1 急性心筋梗塞の心電図の特徴 |
また,不整脈については図2に挙げた「致死性不整脈・注意が必要な不整脈」を知っておくことは心電図モニターを見る上で必須です。(1)(2)のような危険な不整脈だけでなく,(3)のような,頻脈・徐脈・PVCなどのときにも血行動態の変化を起こし得るので,厳重な観察が必要です。
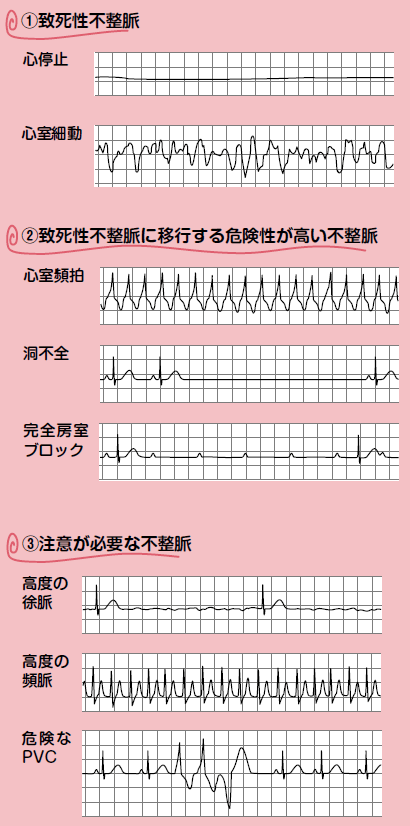 |
| 図2 致死性不整脈と注意が必要な不整脈 *出典:奥出潤著『これならわかる! かんたんポイント心電図』(第2版)(図1,2および右上の症例も) |
さらに,看護師に「治療」も要求されるのは,図2の(1)の致死性不整脈を見つけた場合です。これはもう心臓が止まっているのと同じですから,ドクターコールよりも何よりも,すぐに心肺蘇生術を開始しなくてはなりません。昨年公表された新しいガイドラインでは,まず先に心臓マッサージを行ってみることが推奨されており,「ABC」ではなく「CABC」となっているので注意しましょう。これらの手技は,普段から十分にトレーニングしておくことはもちろんですが,看護師の判断ですばやく治療を開始することが最も重要です。医師がすぐに来られない場合には,看護師だけでAEDを使用することもOKです。
Answer…緊急性の判断や,致死性不整脈の対応などでは看護師にも診断と治療が求められることがあります。
■FAQ3
看護師として心電図を見る上で大事なポイントを教えてください。
患者さんの状態の観察が一番大事
臨床現場の看護師に求められているのは,第一に患者さんの変化を把握することです。医師よりも一歩患者さんの近くにいるという利点があるわけですから,患者さんの状態を観察することが大事です。
異常を感じたらすぐに患者さんの状態を見に行く,という基本ルールを忘れてはいけません。心電図はあくまでも診断の補助手段です。
意識レベルは? 血圧はどうか? 触診での脈拍はどうか? 呼吸状態は? 胸痛や息苦しさなどの症状は? 冷や汗はかいていないか? 手足は冷たいか温かいか? これらを観察するのは心電図診断より先です。例を挙げてみましょう。
症例1 夜中にモニター心電図で脈拍160/分以上のアラームが鳴った患者さん。すぐに病室に行ってみると尿意を訴えて起きています。血圧や呼吸に問題なく,胸部症状もありません。
そこで心電図を見直してみると,心房細動の頻脈です。入院時の心電図を見てみると,慢性の心房細動でした。この場合は血行動態に大きな影響が出ることが少ないので,排尿後落ち着くまで様子を見てもよいでしょう。
症例2 この患者さんも,夜中に脈拍170/分以上でアラームが鳴りました。病室に行ってみると,意識はしっかりしていますが,胸が苦しいと言って顔をしかめています。血圧は90/60 mmHgで手足がひんやりしています。
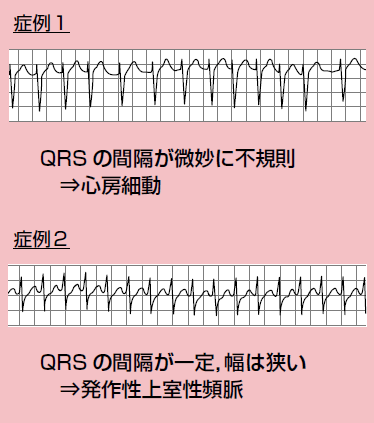 |
心電図を見直してみると,発作性上室性頻脈です。これはドクターコールしてかまいません。
あくまでも患者さん中心に対処するのが基本ですから,モニター心電図だけで判断したり,ドクターコールすることはないはずです。
Answer…看護師にとって重要なのは,心電図を見るときも,まず患者さんの観察が第一であることを忘れないことです。
■もう一言
看護師にとって心電図は一番の苦手分野の1つだと聞きました。たしかに,心電図をすべてマスターすることは医師でも難しいことですが,看護師は看護師としての目的意識を持って勉強することが大事だと思います。このためには,テキストも適切なものを選ぶべきでしょう。
また,検査やデータに偏重しないような「患者中心の医療」の実現には看護師が大きな役割を担っていることも常に自覚してください。
奥出潤
1981年北大卒。同大第2外科(現・循環器外科),パリ大アンリモンドール病院(87-89年)などを経て現職。最近は動脈硬化性疾患の啓発活動などに力を注ぐとともに,心電図を苦手とするナースの教育のために北日本心電図教育研究会を主宰している。さらに著書『これならわかる! かんたんポイント心電図(第2版)』(医学書院)を執筆するなど,多彩な活動を行っている。
いま話題の記事
-
人工呼吸器の使いかた(2) 初期設定と人工呼吸器モード(大野博司)
連載 2010.11.08
-
忙しい研修医のためのAIツールを活用したタイパ・コスパ重視の文献検索・管理法
寄稿 2023.09.11
-
連載 2010.09.06
-
事例で学ぶくすりの落とし穴
[第7回] 薬物血中濃度モニタリングのタイミング連載 2021.01.25
-
寄稿 2016.03.07
最新の記事
-
医学界新聞プラス
[第3回]人工骨頭術後ステム周囲骨折
『クリニカル・クエスチョンで考える外傷整形外科ケーススタディ』より連載 2024.04.19
-
医学界新聞プラス
[第2回]心理社会的プログラムを分類してみましょう
『心理社会的プログラムガイドブック』より連載 2024.04.19
-
医学界新聞プラス
[第5回]事例とエコー画像から病態を考えてみよう「腹部」
『フィジカルアセスメントに活かす 看護のためのはじめてのエコー』より連載 2024.04.12
-
医学界新聞プラス
[第3回]学会でのコミュニケーションを通して自分を売り込む!
『レジデントのためのビジネススキル・マナー――医師として成功の一歩を踏み出す仕事術55』より連載 2024.04.12
-
医学界新聞プラス
[第1回]心理社会的プログラムと精神障害リハビリテーションはどこが違うのでしょうか
『心理社会的プログラムガイドブック』より連載 2024.04.12
開く
医学書院IDの登録設定により、
更新通知をメールで受け取れます。
