プラセボ比較試験と上乗せ試験の落とし穴 その2(植田真一郎)
連載
2010.07.05
論文解釈のピットフォール
【第16回】
プラセボ比較試験と上乗せ試験の落とし穴 その2
植田真一郎(琉球大学大学院教授・臨床薬理学)
(前回からつづく)
ランダム化臨床試験は,本来内的妥当性の高い結果を提供できるはずですが,実に多くのバイアスや交絡因子が適切に処理されていない,あるいは確信犯的に除 去されないままです。したがって解釈に際しては,“ 騙されないように” 読む必要があります。本連載では,治療介入に関する臨床研究の論文を「読み解き,使う」上での重要なポイントを解説します。
前回は,基本的に二重盲検法の採用は望ましいけれど,実際には困難な場合も多いことをお話ししました。今回は前回の続きで,多くの臨床医が知りたい「ある薬剤を使用する治療が使用しない治療よりも予後を改善できるかどうか」という疑問に対して,オープン試験を実施することの問題点を論じてみたいと思います。
このオープン試験の一つに,その時点での標準治療に介入群ではある薬剤を加え,対照群はそのままにして観察をするという方法をとり,上乗せ試験などと呼ばれる試験があります。前回も述べたように,その薬剤を使用している,していないことを知っているが故に,それぞれの群で試験薬に関連した医療行為が発生しますが,これらの医療行為はその薬剤を使った治療法に含めると考えます。
私自身の研究で恐縮ですが,利尿薬を使用する降圧と使用しない降圧を糖尿病リスクに関して比較するDIME研究(日本高血圧学会共催研究,図1)はオープン試験であるため,使用群には利尿薬を使用していることを前提とした医療行為,すなわち代謝に関する副作用を予防しようとする種々の介入が発生する可能性があります。しかし,それは「利尿薬を使用した治療」に含まれると解釈できるということです。ただし,血糖に関する検査の回数はあらかじめ決めておかなければ,利尿薬群で糖尿病のリスクを予想してより多くの検査を実施し,その結果糖尿病を多く見つけるということが起こり得ます。
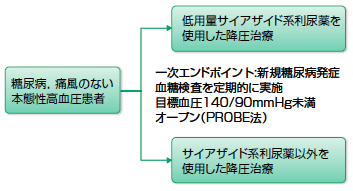 |
| 図1 DIME研究のプロトコル サイアザイド系利尿薬の糖尿病発症リスクに関する研究であるが,プラセボと利尿薬の比較ではなく,利尿薬使用の降圧療法と非使用の降圧療法の比較となっている。利尿薬使用群で頻回に検査を実施すればバイアスとなるので,両群とも定期的な血糖検査を実施する。 |
上乗せ試験での落とし穴
一方,このような試験の対象となる薬剤をプラセボと比較するのではなく,薬剤を上乗せするかしないかで比較する場合のデメリットは,各群間で治療のintensityが異なってしまう可能性があることです。アンジオテンシンII受容体拮抗薬(ARB)を上乗せしたJIKEI HEART STUDY1)のような研究は,非常に現実的でかつ簡便なプロトコルですが,ARB群が積極的介入群,対照群が積極的な介入を行わない群,とされてしまう可能性があり,それが結果に反映されている可能性があります。
降圧薬の試験では,降圧目標を定めて両群の治療のintensityを同等に保つ必要があると思いますが,現実にはなかなか難しいようです。実際JIKEI HEART STUDYでは,血圧130/80 mmHg未満を目標に設定して図2のような薬剤の調節プロトコルを作成していますが,対照群では具体的な指定がないために,対照群で血圧降下が遅れ,経過中の血圧に差が生じています。薬剤が1つ少ないわけですから,これを回避しようとすれば,やはり試験開始直後から達成血圧によって行うべき降圧(増量など)のプロトコルを設定したほうがよいかもしれません。
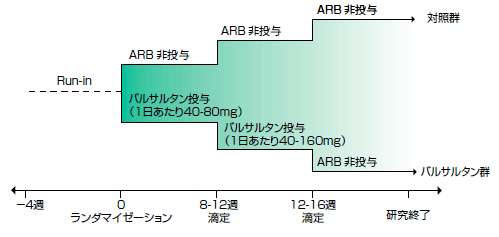 |
| 図2 JIKEI HEART STUDYのプロトコル(文献1より)バルサルタン群では,具体的な増量に関する方法が記載されているが,対照群ではあいまいである。試験開始後半年の時点では,血圧差が生じている。 |
例えば,24週までに目標血圧を達成することを指示し,4-8週ごとに目標血圧に達していない場合の追加すべき降圧薬とその用量を指示するというプロトコルもあると思います。ほとんどの心血管アウトカムは血圧と関連するので,もし非介入群(薬剤を上乗せしない群)の目標血圧達成が遅れれば結果の解釈が困難になることを考えると,詳細なプロトコルを決めていたほうがいいのかもしれません。しかし一方で,それでは試験の良い部分(現実的なところ)を損ない,そこだけ薬効評価型の試験となってしまうので難しいところです。
上乗せ試験をプラセボで行うメリット
では,上乗せ試験をプラセボ対照で行ったとしたら,どのような利点があるでしょうか? 観察期間中の詳細な治療プロトコルの指示がなくても,例えば達成すべき目標血圧の設定があれば,ある程度治療intensityを両群間で同等に保つことは容易になると思います。そして,エンドポイントの判定に関して言えば,より客観性を高く維持することができます。ある程度客観性に劣るエンドポイントの評価も可能かもしれません。もちろんそのようなエンドポイントを用いることによる治療法の効果の過大評価の問題は指摘されていますが,オープン試験によるさらなる過大評価は避けられると考えられます。結果として,プラセボ対照の試験とする場合には,信頼性が高く,かつ現実的で診療に応用しやすいデータが得られると思います。
薬剤のefficacyではなく,治療法のeffectivenessを現実的なプロトコルで評価した最もよい研究の一つがRENAAL試験です2)。RENAAL試験では,高血圧を合併する2型糖尿病性腎症の患者さんを対象に,ロサルタンとプラセボを比較しています(図3)。
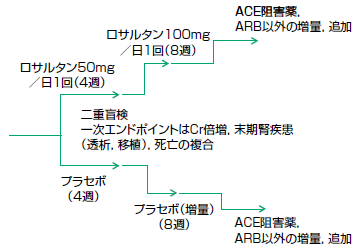 |
| 図3 RENAAL研究のプロトコル(文献2より) エンドポイントは比較的客観性の高いものを採用しているが,二重盲検法の採用により「末期腎疾患への移行」に関してより客観性を高くしている。現実的な治療プロトコルを採用し,この点で一般化が比較的容易である。 |
まず,試験前に服用していた薬剤は,ACE阻害薬とARB以外は継続して投与されています。薬剤の効能をみる試験でありがちなwashout期間(すべての薬剤の中止)はありませんし,何らかの指定薬への切り替えもありません。その後も血圧の目標値は定められていますが,試験薬(ロサルタンかプラセボ)の増量以外の具体的な指示はありません。残念ながら,試験初期に血圧差が生じていますし,その差が予後に関連した可能性は否定できませんが,十分な併用薬により,ロサルタンを用いた治療と用いない治療のより客観的な比較は可能であったと思います。そしてこの結果は,診療に比較的容易に適用できます。
同じく2型糖尿病性腎症を対象としたIDNT試験は,プラセボ,イルベサルタン,アムロジピンを比較したもので,やや薬効評価型研究になっています3)。ある意味イルベサルタンの腎症進展抑制作用は証明されたと言えるのですが,「イルベサルタンを使用するがアムロジピンは使用しない治療法」と「イルベサルタンを使用しないがアムロジピンは使用する治療法」,「どちらも使用しない治療法」の比較となり,現実の診療からはやや乖離しています。二重盲検法をとっており,客観性は高く維持されているものの,RENAAL試験と比較すると,診療には使いにくいかもしれません。
例えば,腎症進展や心不全リスクはイルベサルタン群が低いですが,その他の心血管イベント発生リスクはアムロジピン群が低い傾向にあります。実際は両者を併用するので問題はないわけですが,結果をみるとやや戸惑いますね。アムロジピンとバルサルタンを比較したVALUE試験4)も,心筋梗塞リスク減少にはアムロジピンが,心不全にはバルサルタンがよいという結果でIDNT試験と同様戸惑いを覚えますね。やはり,その薬剤を使用した治療法の有効性の証明には,薬剤同士の比較試験やオープンの上乗せ試験よりもプラセボとの比較を行う,その上で現実的な研究計画の試験が最善かもしれません。
(つづく)
参考文献
1)Mochizuki S, et al; Heart Study group. Valsartan in a Japanese population with hypertension and other cardiovascular disease (Jikei Heart Study): a randomised, open-label, blinded endpoint morbidity-mortality study. Lancet. 2007; 369(9571):1431-9.
2)Brenner BM, et al; RENAAL Study Investigators. Effects of losartan on renal and cardiovascular outcomes in patients with type 2 diabetes and nephropathy. N Engl J Med. 2001; 345(12): 861-9.
3)Lewis EJ, et al; Collaborative Study Group. Renoprotective effect of the angiotensin-receptor antagonist irbesartan in patients with nephropathy due to type 2 diabetes. N Engl J Med. 2001; 345(12): 851-60.
4)Julius S, et al; VALUE trial group. Outcomes in hypertensive patients at high cardiovascular risk treated with regimens based on valsartan or amlodipine: the VALUE randomised trial. Lancet. 2004; 363(9426): 2022-31.
いま話題の記事
-
人工呼吸器の使いかた(2) 初期設定と人工呼吸器モード(大野博司)
連載 2010.11.08
-
忙しい研修医のためのAIツールを活用したタイパ・コスパ重視の文献検索・管理法
寄稿 2023.09.11
-
連載 2010.09.06
-
事例で学ぶくすりの落とし穴
[第7回] 薬物血中濃度モニタリングのタイミング連載 2021.01.25
-
寄稿 2016.03.07
最新の記事
-
医学界新聞プラス
[第3回]人工骨頭術後ステム周囲骨折
『クリニカル・クエスチョンで考える外傷整形外科ケーススタディ』より連載 2024.04.19
-
医学界新聞プラス
[第2回]心理社会的プログラムを分類してみましょう
『心理社会的プログラムガイドブック』より連載 2024.04.19
-
医学界新聞プラス
[第1回]心理社会的プログラムと精神障害リハビリテーションはどこが違うのでしょうか
『心理社会的プログラムガイドブック』より連載 2024.04.12
-
医学界新聞プラス
[第2回]小児Monteggia骨折
『クリニカル・クエスチョンで考える外傷整形外科ケーススタディ』より連載 2024.04.12
-
医学界新聞プラス
[第5回]事例とエコー画像から病態を考えてみよう「腹部」
『フィジカルアセスメントに活かす 看護のためのはじめてのエコー』より連載 2024.04.12
開く
医学書院IDの登録設定により、
更新通知をメールで受け取れます。
